Воспаление матки (эндометрит) - Акушерство и гинекология - Отделения
Эндометрит — воспаление слизистой оболочки матки. Острое воспаление матки может быть вызвано бактериальной, вирусной и грибковой инфекцией.
Эндометрит по этиологии выделяют туберкулезный, гонорейный, актиномикотический, а также неспецифический. Возбудители эндометрита обычно попадают в матку из влагалища через канал шейки матки, или же инфекция распространяется с током крови. Инфицирование и развитие воспаления матки возможно в случае несоблюдении правил асептики и антисептики при внутриматочных манипуляциях, поэтому чаще всего эндометрит развивается после родов и аборта. Воспаление может распространиться на мышечную оболочку матки - развивается миометрит (эндомиометрит).
Симптомы эндометрита развиваются, как правило, на 3-4 день после инфицирования. Воспаление матки может протекать в острой или хронической форме.
При остром воспалении матки отмечаются:
- общие симптомы острого эндометрита: слабость, повышение температуры тела, в анализе крови лейкоцитоз с нейтрофильным сдвигом влево и повышение СОЭ;
- местные симптомы острого эндометрита: боль внизу живота, жидкие гноевидные выделения (иногда сукровичные), увеличенная и болезненная при пальпации матка плотноватой консистенции.
Острая стадия эндометрита продолжается до 10 дней и при адекватном лечении наступает полное выздоровление. При неправильном или неполноценном лечении возможен переход эндометрита в хроническую форму.
Хронический эндометрит сопровождается патологическими изменениями эндометрия — его атрофией, гипертрофией или образованием мелких кист. Наиболее выраженным признаком хронического эндометрита является нарушение менструального цикла с развитием кровотечений.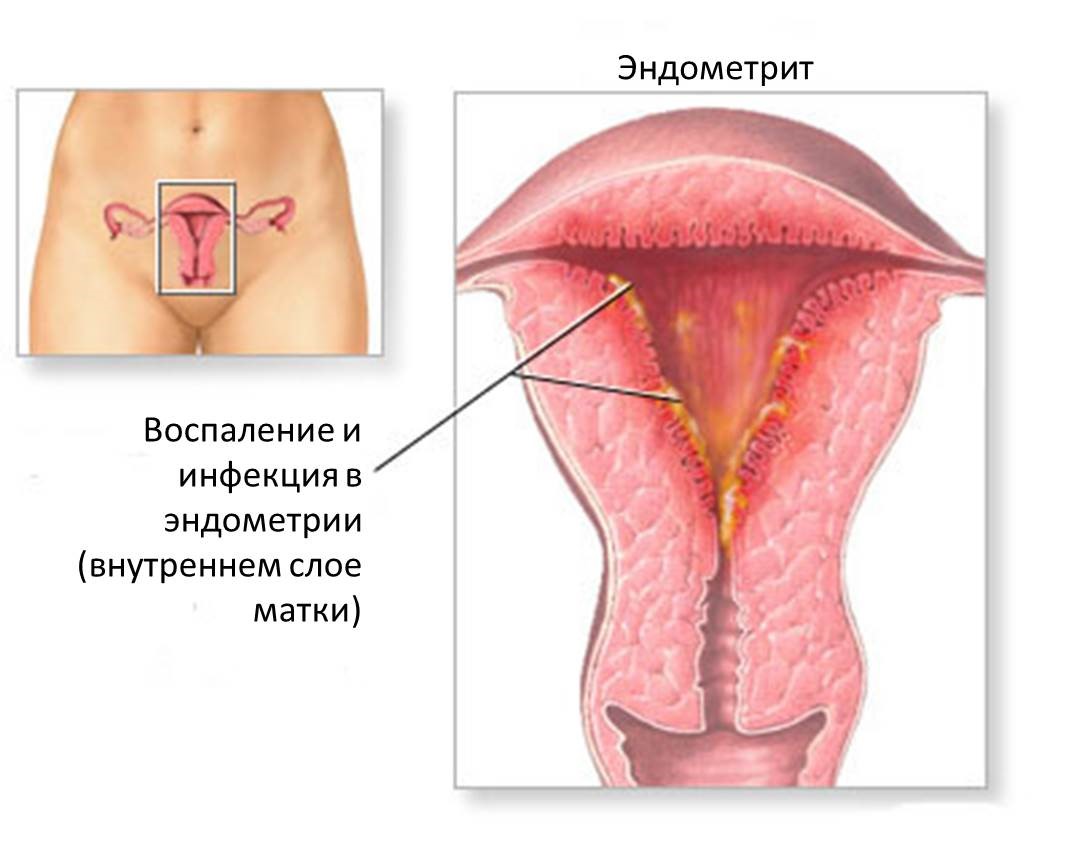 Зачатию хронический эндометрит не препятствует, однако имплантация плодного яйца в измененный эндометрий крайне затруднительна. Поэтому при хроническом эндометрите может быть бесплодие и привычное невынашивания беременности. Также симптомами хронического эндометрита являются серозно-гнойные выделения, ноющие боли внизу живота. При бимануальном гинекологическом исследовании отмечается небольшое уплотнение и увеличение матки.
Зачатию хронический эндометрит не препятствует, однако имплантация плодного яйца в измененный эндометрий крайне затруднительна. Поэтому при хроническом эндометрите может быть бесплодие и привычное невынашивания беременности. Также симптомами хронического эндометрита являются серозно-гнойные выделения, ноющие боли внизу живота. При бимануальном гинекологическом исследовании отмечается небольшое уплотнение и увеличение матки.
Диагностика хронического эндометрита основывается на данных анамнеза, симптомах и гистологическом исследовании соскоба эндометрия.
Женщины, страдающие хроническим эндометритом, не имеющие ярко выраженных симптомов, часто не обращаются к гинекологу за помощью своевременно и у них развиваются осложнения эндометрита. Даже после однократного эпизода  На фоне хронического эндометрита могут формироваться полипы эндометрия.
На фоне хронического эндометрита могут формироваться полипы эндометрия.
Лечение эндометрита
В острой стадии эндометрита необходимо этиотропное лечение — антибактериальные средства с учетом чувствительности к ним возбудителя воспаления матки либо антибиотики широкого спектра действия. Дозы и длительность антибактериального лечения определяются гинекологом в зависимости от тяжести эндометрита. Кроме этого, применяются инфузионная, десенсибилизирующая терапия и общеукрепляющее лечение.
При хроническом эндометрите
используют методы лечения, направленные на повышение неспецифической резистентности организма, лечение сопутствующей генитальной и экстрагенитальной патологии, применяют седативные и десенсибилизирующие средства. Значительная роль принадлежит физиотерапии, улучшающей гемодинамику малого таза, нормализующей пониженную функцию яичников и нарушенную функцию рецепторов эндометрия.
Воспаление шейки матки - симптомы, диагностика, лечение — медцентр Аксис (Зеленоград)
Воспаление слизистой оболочки шейки матки – это очень распространенное заболевание, которое появляется под воздействием различных видов бактерий и инфекций, к примеру, гонококками, стафилококками, кишечной палочкой и т.д.
Этот недуг также нередко называют цервицитом. Чаще всего заболеванию подвержены девушки детородного возраста. Развитию воспаления шейки матки нередко способствуют и другие заболевания, такие как кольпит, псевдоэрозия шейки, сальпингит. Оно возникает в процессе родов при травмировании шейки матки, а также при абортах.
Симптомы
Как и многие другие заболевания, цервицит может не иметь конкретных симптомов. Однако в большинстве случаев о наличии проблемы будет свидетельствовать тупая боль в нижней части живота, выделения гнойного типа из влагалища, а также зуд. При этом, когда заболевание переходит в хроническую форму, выделения становятся не настолько частыми, а порой их вообще может не быть.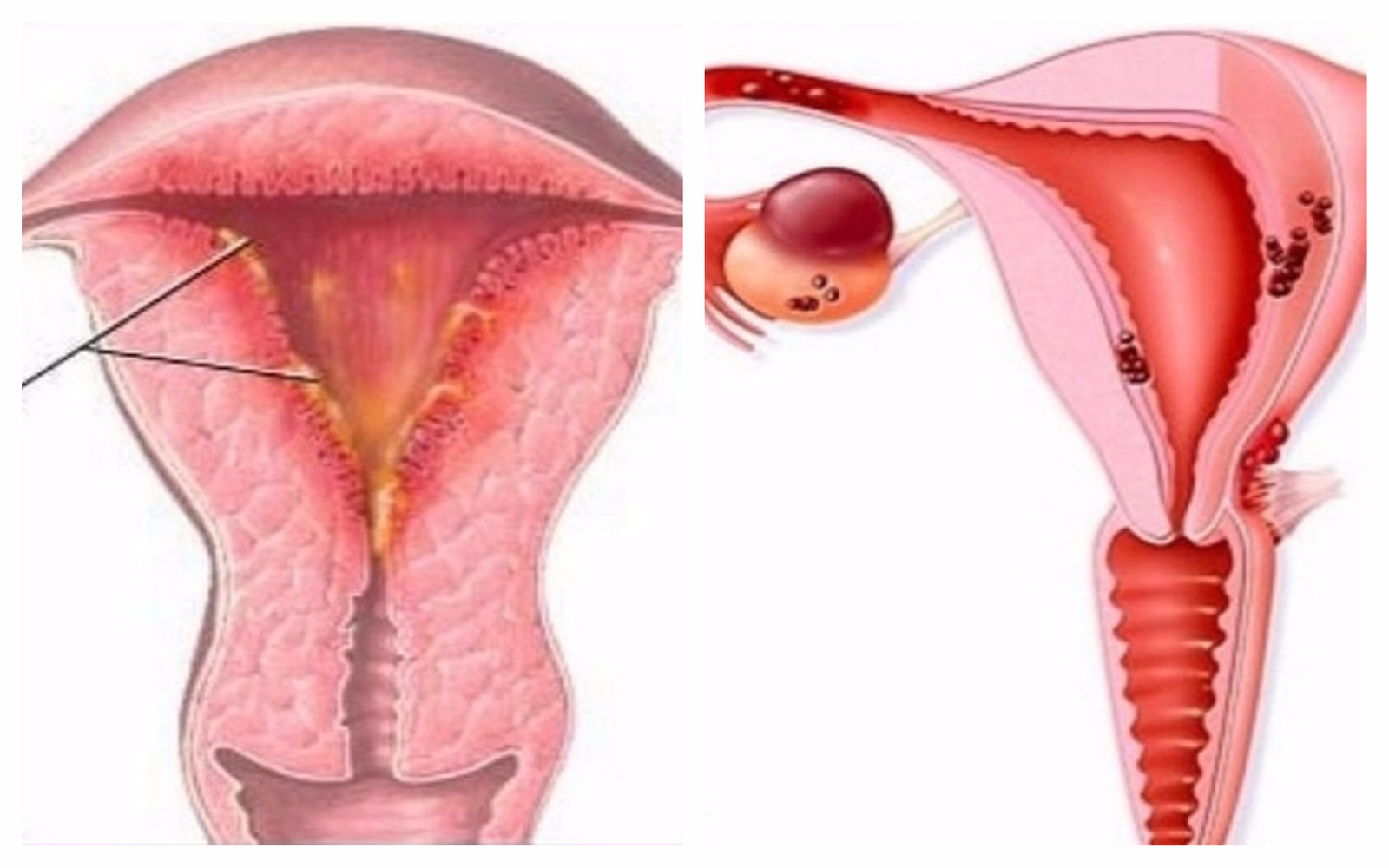 Вот почему так важно хотя бы два раза в год проходить плановый осмотр у гинеколога, ведь такие заболевания, как цервицит, могут быть выявлены совершенно неожиданно для самой пациентки.
Вот почему так важно хотя бы два раза в год проходить плановый осмотр у гинеколога, ведь такие заболевания, как цервицит, могут быть выявлены совершенно неожиданно для самой пациентки.
Причины возникновения
Самой частой причиной появления цервицита является инфекция, вызванная бактериями, грибком и вирусами. Помимо этого, к развитию заболевания могут привести полученные травмы, экстренные аборты с использованием выскабливания, опухоли в зоне шейки матки. Также цервицит может возникнуть вследствие негативного воздействия на организм радиации.
Воспаление шейки матки возникает при ослабленном иммунитете, а потому так важно следить за состоянием иммунной системы и стараться всячески ее поддержать.
Диагностика заболевания
“Если у Вас наблюдаются схожие симптомы, советуем записаться на прием к врачу. Также вы можете записаться по телефону: +7 (499) 214-00-00Опытному врачу-гинекологу не составит особого труда выявить воспалительный процесс шейки матки, для этого достаточно будет обычного зеркала. Отечность слизистой и гнойные выделения могут быть замечены при помощи кольпоскопии. На хронический эндоцервицит может указывать уплотнение и некоторое утолщение шейки матки. Помимо кольпоскопии, в целях диагностики этого заболевания часто используется цитологическое исследование мазков.
Отечность слизистой и гнойные выделения могут быть замечены при помощи кольпоскопии. На хронический эндоцервицит может указывать уплотнение и некоторое утолщение шейки матки. Помимо кольпоскопии, в целях диагностики этого заболевания часто используется цитологическое исследование мазков.
Лечение
Прежде чем назначить соответствующее лечение воспаления шейки матки, гинеколог должен будет определить продолжительность заболевания, узнать факторы, которые привели к его развитию, а также понять, какие могут быть осложнения в процессе лечения. Так, если заболевание находится на ранней стадии и оно вызвано воздействием бактерий и вирусов, врач назначит пациенту прием антибиотиков. При хронической форме цервицита предварительно пациент должен будет пройти курс иммуностимуляции. Важно понимать, что все назначаемые гинекологом методы лечения и лекарства должны полностью соответствовать характеру возбудителя болезни.
Когда обратиться к врачу
Ввиду того, что воспаление шейки матки способно приводить к развитию прочих опасных заболеваний, визит к гинекологу лучше всего осуществить как можно раньше, еще при обнаружении первых симптомов.
Что такое воспаление придатков матки, симптомы и лечение
Воспаление придатков матки — это распространённая группа гинекологических заболеваний. Воспалительный процесс может затрагивать яичники и/или маточные трубы с одной или с двух сторон, проявляться болью, повышением температуры и другими признаками инфекции в организме. Такое состояние называется аднекситом или сальпингоофоритом.Воспалительные заболевания в острой фазе требуют срочной медицинской помощи, поэтому не откладывайте визит к врачу при первых тревожных симптомах. Пройти обследование репродуктивных органов и получить консультацию акушера-гинеколога вы можете в клинике MedEx.
Почему возникает воспаление придатков матки
Заболевание не относится к числу патологий, которые обусловлены возрастом. Воспаление может возникнуть у женщины в репродуктивный период или во время менопаузы, а иногда развивается даже у девочек, не живущих половой жизнью. Хотя всё-таки чаще сальпингоофорит диагностируют у женщин именно в детородном возрасте.
Спровоцировать болезнь могут внешние и внутренние факторы, в числе которых:
- Заражение инфекциями половых путей. Воспаление развивается при попадании в яичники и маточные трубы хламидий, микроплазмы, стрептококков, гонококков и других бактерий.
- Снижение иммунитета из-за стресса, болезни, нехватки питательных веществ и по другим причинам. Когда иммунитет ослабевает, активизируются условно-патогенные бактерии в составе микрофлоры половых путей — они могут вызвать воспаление.
- Переохлаждение поясницы и органов малого таза. Под воздействием холода резко сужаются кровеносные сосуды, нарушается кровоснабжение половых органов, развиваются застойные и воспалительные процессы.
- Инфекционно-воспалительные процессы в кишечнике или других органах, из которых возбудитель с током крови или лимфы легко может попасть в яичники и маточные трубы.
- Травмирование матки и её придатков. Механические повреждения могут быть нанесены во время неудачной хирургической операции, а также при непрофессиональной установке внутриматочной спирали для контрацепции.
 Нередко такие микротравмы оборачиваются воспалением придатков матки.
Нередко такие микротравмы оборачиваются воспалением придатков матки. - Частая смена половых партнёров и отсутствие контрацепции. Эти факторы повышают для женщины риск заразиться ИППП и, как следствие, получить воспаление. Причём инфекция может протекать достаточно легко, но при этом привести к хроническому аднекситу и проблемам с вынашиванием плода в будущем.
- Привычка курить. Курение также может быть косвенной причиной аднексита и других заболеваний придатков матки.
- Постоянный стресс, физические и умственные перегрузки и другие факторы, которые негативно влияют на организм и уменьшают его защитные силы.
Симптомы аднексита
Симптомы воспаления придатков матки в острой фазе:
- Болит низ живота слева, справа или одновременно с двух сторон. Боль при этом схваткообразная, тянущая, усиливается при физической активности и во время менструации. Болевые ощущения могут отдавать в поясницу.
- Повышается температура тела, как при любом остром воспалительном процессе.
 Может возникнуть озноб.
Может возникнуть озноб. - Появляются более обильные, чем обычно, выделения из влагалища — водянистые, гнойные или с примесью крови.
- Возможна головная и мышечная боль, слабость, отсутствие аппетита и другие проявления общего недомогания.
Однако яркая симптоматика проявляется не всегда. У некоторых женщин воспаление придатков матки протекает скрыто и переходит в хроническую форму, которая имеет другие симптомы. При хроническом аднексите менструации становятся нерегулярными, накануне месячных появляется боль (но не такая интенсивная, как при острой форме). На фоне стресса, из-за переохлаждения и по некоторым другим причинам хронический аднексит может обостряться.
Если воспаление распространяется на полость матки, появляются дополнительные симптомы, а врач по результатам обследования ставит диагноз «эндометрит». Это другое заболевание, хотя все репродуктивные органы связаны.
Чем опасно воспаление придатков матки
Важно понимать, что даже вялотекущий воспалительный процесс в организме — это постоянный источник инфекции и потенциальной опасности. Его ни в коем случае нельзя оставлять без внимания врача.
Его ни в коем случае нельзя оставлять без внимания врача.
Без медицинской помощи острое воспаление придатков матки легко переходит в хроническое. А оно, в свою очередь, часто становится причиной спаек в фаллопиевых трубах, по которым яйцеклетки движутся от яичников к полости матки. Из-за спаек повышается риск внематочной беременности или проблем с зачатием, может возникнуть непроходимость маточных труб, как следствие, бесплодие.
Чтобы избежать опасных для репродуктивной системы последствий, обращайтесь к гинекологу сразу при обнаружении первых подозрительных симптомов воспаления. Только врач сможет отличить начавшийся воспалительный процесс от других патологий, установить его точную локализацию и вовремя купировать.
Диагностика воспаления придатков матки
Даже при ярко выраженной симптоматике врач не назначит лечение сразу: необходимо уточнить диагноз с помощью современных методов. Дело в том, что воспаление яичников и маточных труб может проявляться симптомами, схожими с другими воспалительными процессами.
Диагностика начинается с консультации врача-гинеколога. На приёме специалист задаст вопросы и соберёт анамнез, а также осмотрит пациентку. Некоторые признаки воспаления могут быть обнаружены уже в ходе первичного осмотра.
После этого могут потребоваться дополнительные исследования:
- Гинекологический мазок и бакпосев. Эти анализы позволяют выявить, какие возбудители присутствуют в микрофлоре половых органов и по какой причине возникло воспаление. Врачу важно определить тип болезнетворных бактерий и их чувствительность к антибиотикам, чтобы затем правильно подобрать лечение.
- Анализы мочи и крови, которые позволяют подтвердить наличие в организме воспалительного процесса.
- УЗИ матки и придатков. Во время исследования врач может достаточно точно определить, где находится воспаление: в яичниках или маточных трубах, с одной или с двух сторон, не затронул ли воспалительный процесс матку.
Как лечится аднексит
Лечение воспаления придатков матки проводят как в домашних условиях при регулярном контроле врача, так и в стационаре. В зависимости от результатов обследования и клинической картины гинеколог подберёт комплекс лекарственных препаратов, чтобы устранить источник воспаления и облегчить состояние пациентки.
В зависимости от результатов обследования и клинической картины гинеколог подберёт комплекс лекарственных препаратов, чтобы устранить источник воспаления и облегчить состояние пациентки.
Как правило, при остром воспалении назначают препараты следующих групп:
- антибиотики. Важно, чтобы антибактериальные средства были правильно подобраны и имели доказанную эффективность в борьбе с конкретным возбудителем. Если с помощью анализов выявлено несколько типов инфекции, врач может подобрать два и более препарата;
- противовоспалительные средства. Они позволяют снять воспаление и его неприятные проявления — боль, озноб и т. д.;
- инъекции, которые помогут организму быстрее вывести токсины и стабилизируют состояние;
- специально подобранные витаминные комплексы. Важно восстановить баланс микроэлементов в организме и укрепить иммунитет, чтобы лечение было эффективным;
- антигистаминные препараты.
Дополнительно может быть показано физиолечение ультразвуком, электрофорез и другие процедуры. При хроническом воспалении придатков полезно регулярно проходить оздоровительные программы в санаториях — это снижает частоту обострений и помогает постепенно перевести заболевание в стадию стойкой ремиссии.
При хроническом воспалении придатков полезно регулярно проходить оздоровительные программы в санаториях — это снижает частоту обострений и помогает постепенно перевести заболевание в стадию стойкой ремиссии.
В редких случаях при воспалении придатков требуется операция, но только если заболевание запущено и перешло в гнойную форму с осложнениями.
Диагностика и лечение воспаления придатков матки в Москве
Чтобы успешно вылечить острый или хронический аднексит, важно как можно раньше обнаружить воспалительный процесс и установить его локализацию. Обратитесь к врачу-гинекологу клиники персональной медицины MedEx, и мы поможем решить проблему с учётом вашего образа жизни и общего состояния.
Для каждой пациентки мы составляем индивидуальную карту здоровья и подбираем персонализированные рекомендации, чтобы не просто снять симптомы болезни, но и в целом восстановить нормальную работу организма.
У нас вы сможете сразу сделать УЗИ матки и придатков, а также другие исследования, которые назначит врач. Для записи на удобный день и время позвоните нам.
Для записи на удобный день и время позвоните нам.
Лечение воспалений матки в Ижевске
Эндометрит – острый воспалительный процесс, распространяющийся на слизистую оболочку матки. Основная его причина – занесение вирусной, грибковой или бактериальной инфекции. Симптомы и лечение воспаления матки у женщин в каждом клиническом случае отличаются. Поэтому при подозрении на развитие болезни следует сразу же записаться на консультацию к гинекологу в клинику Елены Малышевой. Специалист проведет тщательную диагностику, разработает эффективную терапию, чтобы сохранить ваше репродуктивное здоровье.
Причины возникновения
Спровоцировать развитие воспаления матки могут такие факторы:
- занесение инфекции в процессе родов, кесарева сечения;
- аборты;
- инфекции половых путей;
- воспалительные заболевания придатков;
- выскабливание матки, гистероскопия.
Симптомы воспаления матки
Эндометрит может протекать в острой и хронической форме. Первые симптомы болезни наблюдается спустя 3-4 суток после начала развития воспалительного процесса. У женщины возникают такие признаки патологии:
Первые симптомы болезни наблюдается спустя 3-4 суток после начала развития воспалительного процесса. У женщины возникают такие признаки патологии:
- повышение температуры тела до 38-39°С;
- озноб, общая слабость;
- боль в нижней части живота, которая становится интенсивнее при пальпации;
- повышенное газообразование;
- нарушение стула;
- выделение гноя из влагалища;
- тахикардия;
- при пальпации отмечается повышение плотности матки.
Хроническое течение воспаления сопровождается размытой симптоматикой. У женщины появляются периодические боли в животе, расстройство менструального цикла. При этом развивается постепенная атрофия эндометрия (слизистой оболочки матки).
Лечение воспаления матки
Если у вас присутствуют признаки воспаления матки, лечение откладывать нельзя. Патология является опасной для жизни и здоровья пациентки. При отсутствии терапии возможно развитие таких последствий, как распространение инфекции на внутренние половые органы, генерализация патологического процесса с возникновением перитонита и сепсиса.
Лечиться при такой патологии следует у опытного врача-гинеколога. Для устранения эндометрита в большинстве случаев рекомендуется госпитализация в стационар. Лечение воспаления слизистой оболочки матки комплексное. Оно может включать такие методики:
- медикаментозная терапия с обязательным применением антибиотиков, противогрибковых или антивирусных средств;
- выскабливание маточной полости;
- физиотерапевтические процедуры (назначаются при хроническом эндометрите в стадии ремиссии).
При развитии эндометрита ни в коем случае не стоит заниматься самолечением и практиковать методы народной медицины, так как это может привести к развитию осложнений вплоть до сепсиса.
Преимущества клиники Елены Малышевой
В медицинском центре Елены Малышевой в Ижевске лечение эндометрита подбирается индивидуально для каждой женщины. Обязательно учитывается степень тяжести заболевания, его форма, а также состояние больной.
Преимущества клиники Елены Малышевой:
- прием ведут опытные врачи;
- использование современных методов диагностики и лечения;
- индивидуальное составление терапевтических программ;
- оптимальные цены услуг.

Записаться на прием к врачу-гинекологу вы можете по телефону (3412) 52-50-50 или с помощью онлайн-формы.
лечение и симптомы, диагностика воспаления шейки матки в Москве, Клинический Госпиталь на Яузе
Цервицит — это воспаление шейки матки, которое возникает при проникновении микроорганизмов из влагалища, либо из-за механического или химического воздействия.
Причиной цервицита могут стать:
- половые инфекции (гонококки, бледная трепонема, трихомонады, хламидии, микоплазмы и др.),
- условно-патогенная микрофлора (стрептококки, стафилококки, кандида), которая активизируется при снижении иммунной защиты,
- микробы из прямой кишки (кишечная палочка), попадающие во влагалище при несоблюдении правил гигиены (неправильном подмывании, например),
- инфекции, попавшие в шейку матки через лимфу и кровь.
- Также причиной заболевания могут стать травматические повреждения при родах, абортах, диагностических выскабливаниях, установке и удалении ВМС, химическом воздействии некоторых препаратов при спринцевании и иных процедурах, затрагивающих шейку матки.

Чаще всего цервицит развивается на фоне других хронических воспалительных процессов в женской половой системе – кольпитов (воспаления влагалища), бартолинита (воспаления бартолиновых желёз в преддверии влагалища).
На фоне климакса возможны атрофические изменения в женских половых органах, в том числе развитие атрофического цервицита.
Виды цервицита
Различают:
- По течению - острый и хронический цервицит.
- По локализации - экзо- и эндоцервицит. Экзоцервицит – воспаление влагалищного отдела шейки матки. Эндоцервицит – воспаление внутреннего канала шейки матки, цервикального канала.
- По распространённости процесса – очаговый (локальный) и диффузный (распространённый).
- По возбудителю - специфический и неспецифический цервицит. Специфический цервицит провоцируют половые инфекции, возбудителями которых являются гонококки, хламидии, микоплазмы. Неспецифический цервицит вызывается условно-болезнетворными микроорганизмами, такими, как гарднерелла, стрептококки, энтерококки, кишечная палочка, синегнойная палочка, грибами кандида.
 Также возможен вирусный цервицит, вызванный вирусом генитального герпеса, вирусом папилломы человека (ВПЧ).
Также возможен вирусный цервицит, вызванный вирусом генитального герпеса, вирусом папилломы человека (ВПЧ).
Симптомы цервицита
У женщин при церцивите может вообще отсутствовать выраженная симптоматика, либо проявления могут быть незначительными - мутно-слизистые выделения из половых путей. Нередко заболевание обнаруживается при профилактическом обследовании у гинеколога. Это характерно для стёртого хронического течения болезни.
Признаки острого цервицита и обострения хронического:
- слизисто-гнойные бели (выделения из влагалиша),
- кровянистые выделения (при развитии эрозий),
- боли в нижней части живота,
- дискомфортные ощущения при мочеиспускании или половом акте,
- зуд и жжение во влагалище.
В целом симптоматика варьирует в зависимости от возбудителя заболевания.
Цервицит может протекать бессимптомно или иметь смазанные признаки. В таком случае узнать о развитии болезни можно только во время осмотра гинеколога. Запишитесь на прием к врачу, чтобы выявить скрытые патологии и вернуть женское здоровье.
В таком случае узнать о развитии болезни можно только во время осмотра гинеколога. Запишитесь на прием к врачу, чтобы выявить скрытые патологии и вернуть женское здоровье.
Записаться к гинекологу
Осложнения цервицита
Эрозия шейки матки
Отсутствие лечения и переход заболевания в хроническую стадию способствует возникновению и развитию на воспалённой слизистой участков эрозии шейки матки – разрушения эпителиального слоя, утолщению слизистой. Эрозия – частое осложнение цервицита.
Эктопия шейки матки
Если разрушения целостности слизистой оболочки нет, а есть смещение слизистой, типичной для цервикального (внутришеечного) канала шейки матки, в область влагалищной её части, говорят об эктопии слизистой. Это не осложнение цервицита, а физиологическая особенность, не требующая лечения. Но на фоне эктопии шейки матки возможно развитие цервицита. Равно, как и на фоне хронического цервицита, возможно изменение клеток эпителия, замена многослойного плоского эпителия влагалищной части шейки матки на цилиндрический и формирование эктопии.
Кисты, полипы, атрофия
Воспалительные изменения на слизистой шейки матки могут приводить к формированию кист в этой области, полипов, атрофических изменений.
Восходящая инфекция
Распространение инфекционного процесса на матку и придатки может вызывать развитие эндометрита (воспаления внутренней оболочки матки), сальпингоофорита (воспаление яичников и маточных труб).
Бесплодие
Цервицит может стать причиной развития бесплодия (проблем с зачатием, невынашивания беременности).
Осложнения беременности
Хронический цервицит при беременности может стать причиной невынашивания беременности, внутриутробного инфицирования плода и нарушения его развития, преждевременных родов. А после родов повышает риск гнойно-воспалительных осложнений у женщин. Своевременное полное обследование при подготовке к беременности и на ранних её сроках, своевременная санация шейки матки сводит к минимуму риск подобных осложнений.
Чтобы остановить прогрессирование заболевания и не допустить осложнений, важно вовремя обратиться к специалисту.
Цервицит крайне редко бывает изолированным. В подавляющем большинстве случаев он сопровождается выворотом шейки матки, бартолинитом, эрозией, вульвинитом и другими патологиями репродуктивной системы. Запишитесь на прием к врачу клиники на Яузе. Получите точную диагностику и эффективное лечение цервицита и всех сопутствующих проблем.
Диагностика цервицита в Клиническом госпитале на Яузе
Гинекологи Клинического госпиталя на Яузе диагностируют цервицит после осмотра, на основе анамнеза, результатов кольпоскопии, лабораторных исследований (микроскопии мазка, бактериологического посева на микрофлору и чувствительность к антибиотикам, ПЦР и др.).
При осмотре при цервиците может присутствовать гиперемия (покраснение) слизистой, её отёчность, воспалительные выделения, эктопия. Детально изучить состояние слизистой, отследить динамику в процессе лечения позволяет кольпоскопия.
При остром цервиците в цитограмме мазка из цервикального канала и соскоба с шейки матки обнаруживается большое количество лейкоцитов, лимфоцитов, клеток изменённого эпителия. При этом важно не пропустить предраковые изменения клеток, особенно, если при ПЦР диагностике выявлены онкогенные штаммы вируса папилломы (ВПЧ).
ПЦР поможет выявить и другие опасные инфекции (вирус герпеса, хламидии, микоплазмы и др.) по генетическому материалу их возбудителей.
Лечение цервицита в Клиническом госпитале на Яузе
Специалисты Клинического госпиталя на Яузе проводят комплексное лечение цервицита (воспаления шейки матки) и сопутствующих патологических процессов.
Консервативное.
При остром цервиците врач назначает пациентке лечение антибактериальными препаратами с учётом чувствительности выявленного возбудителя заболевания к антибиотикам, либо противовирусную терапию, а также противовоспалительные препараты.
Проводится как общая фармакотерапия, так и местное лечение цервицита – свечи с антибактериальными, противогрибковыми и другими средствами.
Если выявлена инфекционная природа заболевания, лечение цервицита у женщин необходимо проводить одновременно с лечением её полового партнера. Через 2-3 недели после окончания курса лечения цервицита проводится контрольное обследование по лабораторным анализам.
Хирургическое.
Если одной из причин хронического цервицита является рубцовая деформация шейки матки, после купирования воспаления, устранения инфекции женщине может быть проведена хирургическая (лазерная или радиоволновая) коррекция.
Цервицит — это заболевание, которого можно избежать, соблюдая простые правила профилактики. Записывайтесь на консультацию к гинекологу клиники на Яузе. Во время приема вы получите исчерпывающую информацию о профилактике цервицита и других болезней мочеполовой системы.
Записаться на прием
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Статья проверена врачом акушером-гинекологом Палкиной О.И., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
симптомы, методы диагностики и лечение – статьи о здоровье
Оглавление
В настоящее время выявлено большое количество гинекологических заболеваний у женщин. Практически все они проявляются нарушениями цикла, нехарактерными выделениями и болевым синдромом. Некоторые из патологий не имеют четкой симптоматики, что приводит к затруднениям при диагностике и назначении адекватного лечения. Для обнаружения и качественной терапии женщине следует обратиться к опытному гинекологу при первых же признаках заболеваний.
В клинике МЕДСИ в Санкт-Петербурге существуют все возможности для лечения кандидоза, эндометриоза, миомы матки, бесплодия и иных патологических состояний в гинекологии. Врачи используют современные методики и в совершенстве владеют необходимыми знаниями и навыками.
Врачи используют современные методики и в совершенстве владеют необходимыми знаниями и навыками.
Воспалительные заболевания
Данные патологии вызываются бактериями и вирусами. Выделяют специфические (сифилис, гонорея и др.) и неспецифические инфекции (аднексит, вагинит и др.). Опасность таких патологических состояний заключается в том, что они могут привести к бесплодию и иным тяжелым последствиям для здоровья.
На начальных стадиях многие из заболеваний не имеют выраженных признаков. Это во много затрудняет диагностику и работу гинеколога. Женщинам очень важно тщательно следить за своим здоровьем и регулярно проходить профилактический осмотр.
Внеплановое обращение к гинекологу и диагностика обязательны при таких признаках патологий, как:
- Нехарактерные выделения из половых органов
- Боль в нижней части живота
- Зуд и жжение
- Неприятные ощущения при половых актах
- Сухость влагалища
Гормональные заболевания
Такие патологии провоцируются нарушениями процессов образования гормонов. К факторам, которые увеличивают риски возникновения заболеваний, относят:
К факторам, которые увеличивают риски возникновения заболеваний, относят:
- Депрессии и стрессы
- Неконтролируемый прием некоторых препаратов
- Тяжелую беременность
- Осложненную родовую деятельность
Синтез гормонов снижается и в период климакса.
Женщине следует особенно внимательно относиться к своему здоровью при любых гормональных сбоях. Это обусловлено тем, что они могут стать причиной развития эндометритов, опухолей и других опасных осложнений.
Дистрофические заболевания
Сегодня различные добро- и злокачественные образования диагностируются как у молодых, так и у зрелых женщин. К основным факторам риска относят неполноценное питание, вредные привычки и неправильный образ жизни.
Важно! Даже злокачественная опухоль не является приговором. Важно лишь выявить ее на максимально ранней стадии. Чтобы сделать это, нужно регулярно проходить осмотры и лечение у гинеколога. Особенно важным постоянное наблюдение у специалиста является для пациенток с отягощенной наследственностью (когда у близких родственников диагностировали рак шейки матки или яичников).
Особенно важным постоянное наблюдение у специалиста является для пациенток с отягощенной наследственностью (когда у близких родственников диагностировали рак шейки матки или яичников).
Диагностика
Важнейшим этапом на пути к успешному лечению болезней в сфере гинекологии является качественное обследование.
Сбор анамнеза
Специалист обязательно уточняет все жалобы, узнает возраст пациентки, особенности ее образа жизни (в том числе половой). При необходимости врач интересуется характером работы и др. Специалист обязательно получает сведения о наличии опухолей, эндокринных или иных расстройств. Важное значение имеет информация о перенесенных оперативных вмешательствах, инфекционных и других заболеваниях. Также врач узнает, делала ли женщина аборты, были ли у нее беременности, сколько из них закончилось рождением ребенка.
Общий осмотр
Он позволяет получить сведения о росте и массе тела, особенностях телосложения, развитии жировой ткани, состоянии кожи, характере оволосения. Врач пальпирует лимфатические узлы, измеряет артериальное давление и частоту пульса, пальпирует молочные железы и живот.
Врач пальпирует лимфатические узлы, измеряет артериальное давление и частоту пульса, пальпирует молочные железы и живот.
Осмотр на кресле
Специалист сразу же может определить наличие язв, воспалений, варикозное расширение вен, опущение стенок влагалища и матки. С помощью зеркал осматриваются слизистые оболочки, определяется форма шейки матки, выявляются полипы, рубцы и др.
Уже после осмотра и сбора анамнеза врач может поставить предварительный диагноз. Для его уточнения проводится лабораторная и инструментальная диагностика.
Лабораторное обследование включает:
- Бактериоскопическое исследование. Оно позволяет определить степень чистоты влагалища
- Цитологическую диагностику. Такое исследование позволяет обнаружить злокачественные образования на ранних стадиях
- Исследования крови и мочи. Такая диагностика проводится при подозрении на беременность, а также на различные воспалительные и гормональные патологии
Инструментальная диагностика включает:
- УЗИ.
 Данное исследование назначается для диагностики заболеваний придатков и матки, обнаружения аномалий развития половых органов, определения овуляции, регистрации толщины эндометрия и др., при подозрении на беременность и в рамках ее ведения
Данное исследование назначается для диагностики заболеваний придатков и матки, обнаружения аномалий развития половых органов, определения овуляции, регистрации толщины эндометрия и др., при подозрении на беременность и в рамках ее ведения - Кольпоскопия. Этот метод имеет высокую диагностическую ценность. Во время исследования врач может тщательно осмотреть вульву, влагалищную часть шейки матки и стенки влагалища. Специальный прибор - кольпоскоп - позволяет увеличить рассматриваемый объект в 30-50 раз. Проводится исследование с целью выявления ранних форм предопухолевых состояний, подбора участка для биопсии, контроля заживления в период восстановления после оперативных вмешательств и решения целого ряда других задач
- Зондирование матки. Данный метод диагностики позволяет определить проходимость шеечного канала, длину полости матки и ее направление, а также форму, наличие и расположение опухолей и др.
- Биопсия. Такое исследование позволяет поставить диагноз при подозрении на опухолевые процессы
- Гистероскопия.
 Данная методика позволяет выявлять большое количество внутриматочных патологий. Гистероскопия дает возможность для проведения не только непосредственно диагностики, но и ряда хирургических манипуляций. Назначается обследование при маточных кровотечениях, подозрениях на пороки развития эндометрия, полипы и др.
Данная методика позволяет выявлять большое количество внутриматочных патологий. Гистероскопия дает возможность для проведения не только непосредственно диагностики, но и ряда хирургических манипуляций. Назначается обследование при маточных кровотечениях, подозрениях на пороки развития эндометрия, полипы и др. - Лапароскопия. В рамках этой процедуры врач может осмотреть органы малого таза и брюшной полости. Методика дает возможности для выявления малых форм эндометриоза, определения причин тазовых болей, обнаружения воспалительных процессов. В считанные минуты врач может поставить диагноз внематочной беременности. Также метод незаменим при выявлении опухолей, пороков развития и бесплодия
- Компьютерная томография (КТ). В рамках такого обследования врач может получить точные сведения об исследуемых органах и обнаружить множество патологических процессов. На снимках специалист выявляет аномалии развития, новообразования и метастазы, воспаления и нагноения, последствия травм, свищи, проблемы с сосудами, увеличенные лимфатические узлы.
 Показаниями к такому исследованию являются резкие боли внизу живота, травмирующие воздействия на органы женской репродуктивной системы, подозрения на добро- и злокачественные образования. Компьютерная томография назначается перед оперативными вмешательствами и с целью контроля эффективности терапии
Показаниями к такому исследованию являются резкие боли внизу живота, травмирующие воздействия на органы женской репродуктивной системы, подозрения на добро- и злокачественные образования. Компьютерная томография назначается перед оперативными вмешательствами и с целью контроля эффективности терапии - Магнитно-резонансная томография (МРТ). Данная методика успешно заменяет такие инвазивные обследования, как гистероскопия и лапароскопия. В рамках обследования врачам удается выявить добро- и злокачественные образования (миому матки, полипы эндометрия, рак тела и шейки матки, кисты яичников и желтого тела), обнаружить патологии маточных труб, воспалительные процессы органов малого таза, пороки развития
Лечение женщин в гинекологии
Современная медицина располагает широкими возможностями для терапии различных патологических состояний. Врачи отделения гинекологии МЕДСИ проводят лечение различных воспалений, молочницы, миомы, эндометриоза и других заболеваний, а также бесплодия.
Консервативная терапия
Для лечения применяются:
- Современные лекарственные препараты. Они позволяют устранить боль и другие симптомы заболеваний, снять воспаление, уничтожить возбудителя заболевания, а также предотвратить риски развития осложнений. Препараты назначаются в виде капсул и таблеток, инъекций и суппозиториев, мазей
- Физиотерапевтические процедуры. Некоторые из современных методик позволяют даже избежать хирургических вмешательств. Криодеструкция (воздействие на ткани низкими температурами), например, зарекомендовала себя при кондиломах, кистах шейки матки, хроническом цервиците и иных заболеваниях. Радиоволновая терапия давно считается эффективной альтернативой хирургическому вмешательству. Она активно применяется при лечении эрозий у женщин, которые в будущем планируют стать матерями. Востребованы и лазерные технологии, позволяющие удалять различные новообразования без проведения серьезных вмешательств
- Витамины.
 Они назначаются в качестве вспомогательных средств и позволяют восстановить организм при различных гинекологических заболеваниях
Они назначаются в качестве вспомогательных средств и позволяют восстановить организм при различных гинекологических заболеваниях
Хирургическое лечение
Большая часть вмешательств в сфере гинекологии проводится через проколы в стенке влагалища и брюшной стенке. Благодаря этому после операций пациенту не нужно долго восстанавливаться. Кроме того, современное лечение миомы у гинеколога и других заболеваний не становится причиной осложнений.
Важно! Особенности терапии всегда определяет врач. При этом он ориентируется на индивидуальные особенности пациентки, ее текущее состояние и сопутствующие патологии. Благодаря этому лечение молочницы, бесплодия, эндометриоза и других патологий в кабинете гинеколога проводится качественно, без рисков и достаточно быстро.
Преимущества диагностики, лечения и реабилитации в МЕДСИ
- Высококвалифицированные гинекологи. Наши специалисты регулярно расширяют свои знания и навыки, проходят обучение в ведущих центрах в России и за границей.
 Это позволяет им проводить диагностику и подбирать оптимальные способы лечения различных гинекологических заболеваний даже в запущенных случаях
Это позволяет им проводить диагностику и подбирать оптимальные способы лечения различных гинекологических заболеваний даже в запущенных случаях - Возможность привлечения к работе других узких специалистов. С женщиной и ее близкими (в том числе с половым партнером) могут работать эндокринологи, психологи и иные врачи. Такое подход обеспечивает достижение желаемого результата в кратчайшие сроки и зачастую предотвращает стрессовые ситуации
- Все виды лечения: консервативная терапия и малоинвазивные хирургические вмешательства. Мы располагаем всеми возможностями для устранения многочисленных патологий
- Операции любой сложности (в том числе в стационаре). Восстановление после вмешательств проходит быстро и без осложнений благодаря использованию современных методик и опыту врачей
- Работа в соответствии с международными протоколами. Благодаря этому повышается вероятность полного избавления пациентов от патологий.
 При проведении хирургических вмешательств сокращается период реабилитации
При проведении хирургических вмешательств сокращается период реабилитации
Если вы хотите пройти лечение заболевания у гинеколога в нашей клинике в СПб, запишитесь на консультацию по телефону +7 (812) 336-33-33.
причины, симптомы и методы лечения — Клиника ISIDA Киев, Украина
Содержание
Больше половины женщин обращаются к гинекологам с симптомами воспалений органов малого таза. Из них в 60-70% случаев ставят диагноз -цервицит. Эта болезнь часто протекает бессимптомно, многие женщины не отмечают у себя никаких патологических изменений. Но при этом, затяжные воспалительные процессы, могут стать основой множества проблем и осложнений. Поэтому здоровый образ жизни, регулярные осмотры, своевременное обнаружение и лечение проблемы являются основой женского здоровья.
Что такое цервицит
Воспаление цервикса (шейки матки) инфекционного или неинфекционного происхождения. Клинически воспаление может располагаться на влагалищной части цервикса – экзоцервицит, или на слизистой цервикального канала – эндоцервицит.
Встречается у женщин разного возраста, живущих регулярной и нерегулярной половой жизнью. Надо понимать, что влагалище, вульва и цервикс составляют целостную структуру, поэтому воспаление часто протекает в совокупности с вульвитом или вагинитом.
- По течению заболевания выделяют:
- острый
- хронический процессы;
- очаговый
- диффузный цервициты.
- специфический (инфекционный)
- неспецифический, обусловленный условно-патогенной флорой влагалища и гормональными сбоями в организме.
Среди последних особое внимание уделяется использованию противозачаточных средств местно и спринцеванию влагалищными растворами с целью предохранения от беременности.
Хронический цервицит
Основная причина перехода от острого цервицита к хроническому – некачественно пролеченный или упущенный из виду острый процесс. Жалобы и симптомы практически отсутствуют, поэтому диагноз цервицит устанавливают на плановом приеме у гинеколога.
Жалобы и симптомы практически отсутствуют, поэтому диагноз цервицит устанавливают на плановом приеме у гинеколога.
Послеродовой цервицит
Возникает из-за грубого вмешательства в процесс родов, как следствие надрыва цервикса при сухости родовых путей. Цервицит активно развивается одновременно с эндометритом и вагинитом. При осмотре влагалища в зеркалах обнаруживают кровоизлияния и раны.
Причины возникновения
В норме во влагалище присутствует нормальная микрофлора с преобладанием анаэробных бактерий над аэробными, что обуславливает защиту тканей от воздействия патогенных факторов. Также в защите организма участвует цервикальная слизь с высокой концентрацией бактерицидных веществ, препятствующих проникновению воспалительных агентов в матку. Нарушения возникают из-за деструкции анатомо-физиологических защитных механизмов.
Этиология заболевания
- Вирусы. В 75% случаев деятельность вируса папилломы человека (ВПЧ) способствует цервициту.
 Возбудителя сложно выявить из-за латентной формы течения вирусного заболевания, однако современные ПЦР анализы упростили эту задачу. Кроме ВПЧ выделяют цитомегаловирус, вирус герпеса и аденовирус.
Возбудителя сложно выявить из-за латентной формы течения вирусного заболевания, однако современные ПЦР анализы упростили эту задачу. Кроме ВПЧ выделяют цитомегаловирус, вирус герпеса и аденовирус. - Хламидиоз. У 37% женщин хламидии, ассоциированные с облигатной (постоянной) флорой влагалища, вызывают цервицит.
- Трихомониаз. Выявляется в 20% случаев из всех женщин, болеющих цервицитом. Протекает в хронической форме, часто без особых жалоб и симптомов.
- Грибковая инфекция. Candida albicans, реже другие ее формы, являются причиной цервицита. Возникает в результате дисбаланса микрофлоры на фоне употребления антибиотиков, гормональных нарушений и скрытых хронических заболеваний.
- Условно-патогенная микрофлора. Это группа бактерии, населяющих влагалище и не вызывающих воспаления в норме. Могут провоцировать цервицит в случаях неосторожного применения местных контрацептивов, лекарственных препаратов, на фоне общего снижения иммунитета, нарушения баланса микрофлоры.
 Чаще всего при цервиците определяется грамотрицательная флора: кишечная палочка, стафилококки, стрептококки.
Чаще всего при цервиците определяется грамотрицательная флора: кишечная палочка, стафилококки, стрептококки. - Местные контрацептиве ( точнее, некорректное их использование) . Неправильная постановка шеечных и внутришеечных контрацептивов, использование химических спермецидов и спринцевание химическими растворами в качестве контрацепции.
- Возрастные изменения. В перименопаузальном возрасте воспаление шейки матки на фоне кольпита при сниженном синтезе эстрогенов.
- Индивидуальная непереносимость (латекса) может провоцировать цервицит.
- Гинекологические процедуры, грубые вмешательства в роды, травматические роды с разрывами, аборты, хирургические и диагностические манипуляции с расширением цервикального канала.
- Опущении органов малого таза.
- Иммунодефицитные состояния, снижающих способность организма противостоять инфекциям.
Симптомы и признаки цервицита
В соответствии этиологическим факторам симптоматика цервицита сильно разнится.
- При остром течении или обострении процесса появляются зловонные гнойные выделения, жалобы на жжение и постоянный зуд в интимном месте, неприятные ощущения при мочеиспускании, болезненность во время коитуса. Тянущие и ноющие боли над лобком встречаются реже, однако возможны.
- При хроническом цервиците клиническая картина смазана или отсутствует вовсе. Обостряется ситуация в период менструации, после переохлаждения, при смене полового партнера. Характерный диагностический симптом - кровоточивость после коитуса или при осмотре гинекологом.
- Гонорейный цервицит проявляется обильным выделением слизи и гноя, дизурические расстройства (нарушение мочеиспускания). Для хламидиоза характерна быстрая смена острой фазы - хронической бессимптомной формой. Трихомониальный цервицит отличается выделениями зеленоватого оттенка и неприятным запахом.
Цервицит и беременность
При беременности цервикс играет роль барьера, защищающего полость матки и плод от экзогенных факторов. В период воспаления, инфекция попадает, восходящим путем, через цервикальный канал к эмбриону.
В период воспаления, инфекция попадает, восходящим путем, через цервикальный канал к эмбриону.
При наличии хронического цервицита существует большая вероятность самопроизвольного аборта, преждевременных родов и тяжелого послеродового периода.
В первом триместре инфекция провоцирует внутриутробные пороки развития и первичную плацентарную недостаточность, что почти всегда заканчивается выкидышем, замершей беременностью или задержкой развития плода.
Во втором и третьем триместре из-за цервицита происходит аномальное развитие уже развившегося органа и псевдоуродства (гидроцефалия гидронефроз).
При инфицировании околоплодных вод (инфекция проникает в амниотическую жидкость), рассредотачиваясь в хориоамниальном пространстве при этом организм женщины - реагирует лейкоцитарной инфильтрацией, формирует очаг и, как следствие, происходит гибель плода.
Диагностика заболевания
Часто цервицит протекает бессимптомно и выявляется при плановом визите к доктору. Для уточнения диагноза используют несколько методов исследования. Все они делятся на субъективные и объективные.
Для уточнения диагноза используют несколько методов исследования. Все они делятся на субъективные и объективные.
- К субъективным методам диагностики цервицита относят жалобы и сбор анамнеза пациента. В ходе беседы гинеколог делает первые выводы о возможном диагнозе.
- Основной ,объективный метод исследования цервицита – гинекологический осмотр. Гиперемия в области шейки матки, петехии, небольшая кровоточивость после прикосновения тампоном – основные визуальные симптомы, при остром течении процесса. Также определяется характер выделений. Они могут быть слизистыми и гнойными.
- Мазок – качественное и количественное изучение микрофлоры влагалища. В воспалительном мазке количество лактобактерий снижено, обнаруживаются кокки, гонококки, трихомонады, лейкоцитоз.
- Для детального исследования тканей цервикса применяют PAP-тест. В мазке ищут дискератоз, который исчезает сразу после лечения. При выявлении дискератоза обязательно проводят биопсию с целью диагностики.

- Биопсия – изучение тканей цервикса гистологически. Под местной анестезией у пациента берут небольшой фрагмент эпителия для дальнейшего его изучения в лаборатории. При остром цервиците биопсия не проводится.
- Для окончательного подтверждения диагноза проводят кольпоскопию: слизистую шейки матки обрабатывают уксусной кислотой или водным раствором йода. В первом случае пораженный эпителий белеет, во втором случае слизистая не прокрашивается р-р йода, что тоже свидетельствует о воспалении.
- Если возбудителя установить не удается, используют ПЦР-диагностику – определение ДНК вирусов-возбудителей цервицита. Так же, это обследования проводят при не выраженной клинике. С помощью ПЦР-анализа находят ВПЧ – вирус папилломы человека.
Методы лечения цервицита
Основа любой терапии – купирование воспалительной фазы при помощи медикаментов или манипуляций. При цервиците проводится и местное, и системное лечение, а после контрольных анализов восстановление микрофлоры влагалища.
Медикаментозная терапия
- При кандидозном цервиците медикаменты назначают местно и системно. Локально назначают суппозитории или крема с клотримазолом, нистатином или бутоконазолом, системно используют препараты флуконазола. Если кандидоз возвращается чаще одного раза в квартал, назначают противорецидивное лечение.
- При хламидиозе лечение местно практически не имеет смысла. Обязательно назначаются антибактериальные препараты: азитромицин, макролиды или тетрациклины. После курса медикаментов проводится контрольное лабораторное исследование.
- При трихомониазе назначают метронидазол. При неудачном лечении заменяют действующее вещество на тинидазол.
- Антибиотики широкого спектра действия назначают при инфекции, вызванной гонококком. Цефалоспорины в комбинации с азитромицином дают хорошие результаты. Проводится одновременная терапия двух половых партнеров.
- Пранобекс назначается пациенткам с ВПЧ, помимо лечения назначают свечи с интерфероном для коррекции иммунитета.
 Однако на сегодняшний день нет утвержденной схемы лечения.
Однако на сегодняшний день нет утвержденной схемы лечения. - При герпетической инфекции используют препараты ацикловира и фамцикловира. Основной диагностический признак цервицита герпетической этиологии – это наличие везикул с жидкостью внутри.
- Часто при хронических цервицитах неспецифическая флора и грибки ассоциируются друг с другом. В таких случаях доктор назначает комбинации антибиотиков широкого спектра действия и антимикотиков – противогрибковых препаратов.
- Физиотерапия. Иногда при лечении цервицита используют диадинамические токи, магнитотерапию и лекарственный электрофорез.
- После консервативного лечения необходимо восстановить микрофлору препаратами содержащими лактобактерии. Гинекологи советуют изменить стиль жизни, заняться спортом и правильно питаться.
Деструктивные методы лечения цервицита
Применяются, если воспаление отягощено сопутствующей патологией в области шейки матки. При папилломатозе, лейкоплакие, истинной эрозии, у женщин, только планирующих первую беременность, применяются щадящие деструктивные методы терапии. При недостаточной эффективности подход кардинально меняется.
При недостаточной эффективности подход кардинально меняется.
- Прижигание растворами уксусной, азотной, щавелевой кислот. Лекарства вводятся на тампоне в зону воспаления. Рубцевания не происходит.
- Прижигание жидким азотом или углеродом - криодеструкция. Особенность метода в том, что патологический очаг должен совпадать с размером прижигающего инструмента, поэтому при диффузной форме цервицита - это противопоказано. Метод базируется на замораживании воспаленных тканей, после заживления, эпителий не рубцуется, не деформируется.
- Лазерная вапоризация. Удаление лазером, разогревающим и убивающими патологические клетки. Метод широко применяется у девушек, только планирующих беременность.
- Радиоволны. Абсолютно безболезненная процедура аппаратом Сургитрон. На месте измененных тканей образуются новые эпителиальные клетки, не влияющие на здоровые клетки.
- Аргоноплазменная абляция. Бесконтактный метод с использованием радиоволны, усиленной влиянием газа аргона.
 Подходит пациенткам всех возрастов. Грубые рубцы не формируются.
Подходит пациенткам всех возрастов. Грубые рубцы не формируются. - Хирургическое лечение. Используется при одновременном диагностировании цервицита и дисплазии, полипов цервикса или папилломатоза. Основное показание – рубцовая деформация шейки матки. Операция проводится исключительно в стационаре.
- Петлевая электрохирургическая эксцизия. Этот способ лечения цервицита доступен пациенткам с хроническим течением болезни. Электропетлей иссекается видоизмененный фрагмент эпителия, одномоментно прижигаются мелкие сосуды, а полученный материал исследуется в лаборатории.
Осложнения цервицита
- Затяжное течение болезни. Длительное изъязвления слизистой цервикса в дальнейшим приводит к образованию рубца. Шейка деформируется, развивается стеноз цервикального канала, провоцирующий осложнения в виде разрывов во время родов.
- Нарушения менструального цикла. Возможное бесплодие. Вследствии восходящего инфицирования эндометрия и придатков, возникновения воспаление органов малого таза.

- Появлению дисплазии – предрака. При диагностики хронических цервицитов, находят атипичные клетки - тревожный сигнал! Часто цервицита сочетается с ВПЧ , что является риском онкогенизации.
Профилактика цервицита
Чтобы предотвратить появление недуга, необходимо следовать нескольким пунктам:
- Ежегодные профилактические осмотры у гинеколога. У большинства женщин цервицит выявляется на простом осмотре.
- Осторожное и грамотное использование оральных и местных контрацептивов. Все препараты должны быть подобраны гинекологом после назначения анализов и осмотра.
- Планирование беременности.
- Постоянный половой партнер. Исключение беспорядочных половые связи, использование барьерных методов контрацепции во избежание инфицирования.
Цервицит – это тихая, часто бессимптомная болезнь, возникающая в жизни многих женщин. Важно своевременно выявить болезнь, для исключения возможных осложнений со стороны мочеполовой системы. Правильно и вовремя подобранное лечение может навсегда избавить от цервицита.
Правильно и вовремя подобранное лечение может навсегда избавить от цервицита.
Воспалительное заболевание органов малого таза (ВЗОМТ): симптомы, лечение и причины
Женский репродуктивный тракт.Что такое воспалительное заболевание органов малого таза (ВЗОМТ)?
Воспалительное заболевание органов малого таза, или ВЗОМТ, возникает при инфицировании женских репродуктивных органов. Репродуктивная система - это часть тела, участвующая в беременности и рождении ребенка.
Репродуктивные органы, пораженные ВЗОМТ, включают матку, яичники и маточные трубы. Если у вас ВЗОМТ, вы можете почувствовать боль внизу живота (живота).У вас также могут быть необычные выделения (утечки) из влагалища.
Как получить PID?
Большинство людей обычно заражаются ВЗОМТ при незащищенном половом контакте, однако 15% этих инфекций не передаются половым путем. Секс может позволить бактериям проникнуть в репродуктивную систему, где они могут заразить органы.
Как на меня влияют воспалительные заболевания органов малого таза?
PID может повредить части вашей репродуктивной системы, включая матку, яичники и маточные трубы. ВЗОМТ может быть болезненным и затруднить беременность в будущем.ВЗОМТ также может привести к возникновению очага инфекции в тазу, называемого тубовариальным абсцессом (ТОА), который при отсутствии лечения может вызвать у людей тяжелое заболевание.
Кто подвержен риску ВЗОМТ?
Вы подвергаетесь более высокому риску воспалительного заболевания органов малого таза, если вы:
- Имеете инфекцию, передающуюся половым путем (ИППП), особенно гонорею или хламидиоз.
- Иметь много сексуальных партнеров или иметь партнера, у которого было несколько партнеров.
- Были в прошлом PID.
- Ведут половую жизнь и моложе 25 лет.
Насколько распространены воспалительные заболевания органов малого таза?
Ежегодно более 1 миллиона женщин в США заболевают ВЗОМТ. И более 100 000 женщин из-за этого становятся бесплодными, то есть не могут иметь ребенка. Многие случаи внематочной беременности также являются результатом ВЗОМТ. Внематочная беременность - это когда ребенок начинает развиваться вне матки, чаще всего в маточной трубе. Внематочная беременность без лечения требует немедленной медицинской помощи.
И более 100 000 женщин из-за этого становятся бесплодными, то есть не могут иметь ребенка. Многие случаи внематочной беременности также являются результатом ВЗОМТ. Внематочная беременность - это когда ребенок начинает развиваться вне матки, чаще всего в маточной трубе. Внематочная беременность без лечения требует немедленной медицинской помощи.
Случаев ВЗОМТ снизилось за последние годы.Причина может заключаться в том, что все больше женщин проходят регулярные анализы на хламидиоз и гонорею, основные инфекции, которые приводят к ВЗОМТ.
Что вызывает воспалительное заболевание органов малого таза (ВЗОМТ)?
Бактерии, попадающие в репродуктивный тракт, часто вызывают воспалительные заболевания органов малого таза. Эти бактерии передаются из влагалища через шейку матки в матку, маточные трубы и яичники, а также в таз.
Обычно, когда бактерии попадают во влагалище, шейка матки препятствует их более глубокому распространению на другие репродуктивные органы. Но иногда шейка матки инфицируется такими ИППП, как гонорея и хламидиоз. Когда это происходит, бактерии становятся менее эффективными.
Но иногда шейка матки инфицируется такими ИППП, как гонорея и хламидиоз. Когда это происходит, бактерии становятся менее эффективными.
Необработанная гонорея и хламидиоз являются причиной около 90% случаев ВЗОМТ. Другие причины включают:
- Аборт.
- Роды.
- Тазовые процедуры.
- Введение внутриматочной спирали (ВМС) медной или гормональной. Риск наиболее высок в течение нескольких недель после введения. Часто этот тип инфекции можно предотвратить с помощью тестирования на ИППП во время установки ВМС.
Вызывает ли спринцевание воспалительное заболевание органов малого таза (ВЗОМТ)?
В большинстве исследований сообщается об очень слабой связи между спринцеванием и ВЗОМТ. Что можно сказать, , так это то, что спринцевание может привести к инфекциям бактериального вагиноза, но существует только потенциальная связь между спринцеванием и ВЗОМТ.
Каковы симптомы ВЗОМТ?
Вы можете не осознавать, что у вас PID. Симптомы могут быть легкими или незаметными. Но симптомы ВЗОМТ могут также проявиться внезапно и быстро.Они могут включать:
Симптомы могут быть легкими или незаметными. Но симптомы ВЗОМТ могут также проявиться внезапно и быстро.Они могут включать:
Последний раз проверял медицинский работник Cleveland Clinic 23.11.2020.
Ссылки
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е Новости Клиника Кливленда - некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Цервицит: симптомы, причины и лечение
Цервицит - это воспаление шейки матки - нижнего конца матки, который открывается во влагалище.
Цервицит встречается часто.Это может быть вызвано рядом факторов, включая инфекции, химические или физические раздражения и аллергии.
Очень важно определить причину цервицита. Если проблема связана с инфекцией, она может распространиться за пределы шейки матки на матку и фаллопиевы трубы, в тазовую и брюшную полость и вызвать опасную для жизни инфекцию. Это может вызвать проблемы с фертильностью - возможностью забеременеть. Или это может вызвать проблемы с вашим будущим ребенком, если вы уже беременны.
Вот что вам нужно знать о симптомах, причинах, факторах риска, тестах, диагностике и лечении цервицита.
Что такое цервицит?
Цервицит - это воспаление шейки матки, которое может быть вызвано:
- Раздражением
- Инфекцией
- Повреждением клеток, выстилающих шейку матки
Эти раздраженные или инфицированные ткани могут стать красными, опухшими и выделять слизь и гной. . Они также могут легко кровоточить при прикосновении.
Что вызывает цервицит?
Тяжелые случаи воспаления обычно вызваны инфекциями, передающимися во время половой жизни.
Продолжение
Заболевания, передающиеся половым путем (ЗППП), которые могут вызывать цервицит, включают:
Но многие женщины с цервицитом не имеют положительных результатов теста на какие-либо инфекции. Другие причины воспаления могут включать:
- Аллергия на химические вещества в спермицидах, спринцевании или на латексную резину в презервативах
- Раздражение или повреждение от тампонов, пессариев или противозачаточных устройств, таких как диафрагмы
- Бактериальный дисбаланс; нормальные, здоровые бактерии во влагалище подавлены нездоровыми или вредными бактериями.
 Это также называется бактериальным вагинозом.
Это также называется бактериальным вагинозом. - Гормональный дисбаланс; относительно низкий уровень эстрогена или высокий уровень прогестерона может повлиять на способность организма поддерживать здоровую ткань шейки матки.
- Рак или лечение рака; редко лучевая терапия или рак могут вызвать изменения шейки матки, соответствующие цервициту.
Симптомы цервицита
Многие женщины с цервицитом не имеют никаких симптомов. Состояние может быть обнаружено только после обычного осмотра или теста.
Признаки и симптомы, если таковые имеются, могут включать:
Факторы риска цервицита
Вы можете подвергаться более высокому риску цервицита, если вы:
- Имел недавний половой акт без презерватива
- Недавно имел несколько половых партнеров
- Были перенесены цервицит до
Исследования показывают, что цервицит рецидивирует у 8–25% женщин, которые им заболеют.
Диагностика цервицита
Если ваш врач подозревает, что у вас цервицит, он может провести гинекологический осмотр. Это позволяет врачу ближе рассмотреть шейку матки.
Это позволяет врачу ближе рассмотреть шейку матки.
Врач, вероятно, также возьмет мазок из шейки матки, чтобы собрать влагалищную жидкость или проверить, насколько легко она кровоточит.
Ваш врач, вероятно, также задаст вопросы о вашей сексуальной истории. Врач захочет узнать:
- Количество партнеров, которые у вас были в прошлом
- Были ли у вас половые контакты без презерватива
- Тип контрацепции, который вы использовали
Даже если вы этого не сделаете Если у вас есть симптомы, ваш врач проведет плановое обследование для выявления цервицита, если:
- Вы беременны
- Врач считает, что у вас высокий риск ЗППП
Анализы на цервицит
Ваш врач может взять мазок из шейки матки чтобы проверить выделения, отек, болезненность и кровотечение.Ваш врач проверит вашу вагинальную жидкость на наличие вредоносных бактерий или вирусов.
Лечение цервицита
Возможно, вам не понадобится лечение цервицита, если его причиной не является инфекция, передающаяся половым путем.
При подозрении на инфекцию основной целью лечения является устранение инфекции и предотвращение ее распространения на матку и маточные трубы или, если вы беременны, на вашего ребенка.
В зависимости от того, какой организм вызывает инфекцию, ваш врач может прописать:
Ваш врач может также порекомендовать вашему партнеру лечение, чтобы убедиться, что вы не заразитесь снова.Вы не должны заниматься сексом, пока вы и ваш партнер не закончите лечение.
Лечение особенно важно, если вы ВИЧ-инфицированы. Это потому, что цервицит увеличивает количество вируса, выделяемого из шейки матки. Это может увеличить ваши шансы заразить партнера. Кроме того, наличие цервицита может облегчить вам заражение ВИЧ от ВИЧ-инфицированного партнера.
Если симптомы не исчезнут, несмотря на лечение, врач должен повторно осмотреть вас.
Немедикаментозные методы лечения, такие как спринцевание или терапия на основе йогурта, не работают при цервиците и могут фактически ухудшить симптомы. Они не рекомендуются.
Они не рекомендуются.
Профилактика цервицита
Вы можете снизить риск заболевания цервицитом, выполнив следующие действия:
- Пусть ваш партнер всегда пользуется презервативами во время секса.
- Ограничьте количество людей, с которыми вы занимаетесь сексом.
- Не занимайтесь сексом с партнером, у которого есть язвы на половых органах или выделения из полового члена.
- Если вы лечитесь от заболевания, передающегося половым путем, спросите своего врача, следует ли лечить и вашего партнера.
- Не пользуйтесь средствами женской гигиены.Это может вызвать раздражение влагалища и шейки матки.
- Если у вас диабет, старайтесь постоянно контролировать уровень сахара в крови.
Эндометрит: симптомы, причины и лечение
Эндометрит - это воспаление тканей матки, которое может быть вызвано при инфекциях такими микроорганизмами, как кандида, хламидиоз или гонорея, например, а также аллергией на продукты, изменение pH из-за отсутствия или чрезмерной гигиены и травм в регионе.
Вызывает такие симптомы, как выделения из влагалища, кровотечение, не связанное с менструацией, боль типа колик и ощущение опухшей матки.Однако иногда симптомы могут не проявляться, поэтому диагноз не ставится на ранней стадии, что ведет к прогрессированию заболевания. Воспаление может возникать либо в шейке матки, расположенной в нижнем конце влагалища, либо во внутренней выстилке, эндометрите, что приводит к эндометриту, как показывают изображения:
Диагноз ставит гинеколог с помощью мазка Папаниколау или обследование, называемое кольпоскопией, при котором наблюдаются признаки воспаления и можно собрать материал для анализа. Лечение обычно проводится с помощью таблеток или мазей, которые могут быть, например, антибиотиками или противовоспалительными препаратами.
Каковы симптомы
Основные симптомы эндометрита могут включать:
- Желтоватые, коричневые или серые выделения с неприятным запахом;
- Кровотечение во время или после интимного контакта;
- Кровотечение, кроме менструального;
- Боль при мочеиспускании и при интимном контакте;
- Постоянная боль внизу живота;
- Ощущение припухлости в нижней части живота или в матке.

Однако важно помнить, что эти симптомы могут также присутствовать при других состояниях матки, таких как, например, миома или полипы матки.
Кроме того, боль при мочеиспускании и боль в животе также могут быть признаками воспаления яичников.
Причины воспаления матки
Вот некоторые причины, которые могут вызвать воспаление матки и эндометрист:
- Заболевания, передающиеся половым путем, такие как гонорея, хламидиоз или ВПЧ;
- Инфекционный вагинит, такой как, например, кандидоз или бактериальный вагиноз;
- Аллергия на презервативы, диафрагмы или химические вещества, например спермициды;
- Отсутствие гигиены или чрезмерная гигиена в интимной зоне, особенно чрезмерное использование мыла, так как это изменяет рН влагалища и способствует росту микроорганизмов, вызывающих заболевания;
- Травмы, полученные во время родов.
Важно правильно определить причину эндометрита, чтобы можно было провести надлежащее лечение и избежать повторения проблемы.
Воспаление матки и беременность
Воспаление матки мешает женщине забеременеть, поскольку не позволяет эмбриону имплантироваться в стенку матки и развиваться. Однако, когда это происходит во время беременности, это обычно не мешает развитию плода при правильном лечении, но при отсутствии лечения может привести к таким осложнениям, как выкидыш.
Какие существуют варианты лечения
Лечение эндометрита во многом зависит от причины проблемы. Когда воспаление вызвано присутствием чужеродных микроорганизмов, его можно лечить курсом антибиотиков, противовирусных или противогрибковых препаратов, таких как нистатин, миконазол, клиндамицин или метронидазол, которые следует использовать под руководством гинеколога. В некоторых случаях необходимо лечить и половых партнеров, чтобы гарантировать уничтожение микроорганизмов и тем самым предотвратить повторное воспаление.
Гинеколог может также указать на прижигание шейки матки, чтобы помочь залечить любые поражения. Однако, если воспаление в матке вызвано аллергией на материалы, которые вступают в контакт с внутренней областью женщины, такие как презерватив или диафрагма, следует прекратить использование этих продуктов и, при необходимости, принять противовоспалительные препараты. принимают, чтобы облегчить боль и помочь матке восстановиться.
Однако, если воспаление в матке вызвано аллергией на материалы, которые вступают в контакт с внутренней областью женщины, такие как презерватив или диафрагма, следует прекратить использование этих продуктов и, при необходимости, принять противовоспалительные препараты. принимают, чтобы облегчить боль и помочь матке восстановиться.
Если воспаление матки не лечить, оно может достигнуть большего количества внутренних областей, таких как эндометрий, маточные трубы и яичники.В этих случаях вам может потребоваться лечение в больнице с введением лекарств непосредственно в вену, чтобы быстрее сдержать воспаление.
Домашние средства
В дополнение к лечению эндометрита рекомендуется избегать интимных контактов, а также пить около 2 литров жидкости в день. Здоровая диета, богатая омега-3, присутствующими в лососе и сардинах, а также во фруктах, овощах и зелени, поможет излечить воспаление.
Может ли эндометрит перерасти в рак?
Если воспаление матки вызвано некоторыми типами вируса ВПЧ и не лечится должным образом, воспаление может перерасти в рак шейки матки. Поэтому при появлении признаков и симптомов, указывающих на воспаление, важно обратиться за помощью к гинекологу, чтобы определить правильную причину и как можно скорее начать лечение.
Поэтому при появлении признаков и симптомов, указывающих на воспаление, важно обратиться за помощью к гинекологу, чтобы определить правильную причину и как можно скорее начать лечение.
Ficou alguma dúvida. Deixe aqui a sua questão para que Possamos Melhorar o nosso texto:
Воспалительное заболевание тазовых органов - NHS
Воспалительное заболевание органов малого таза (ВЗОМТ) - это инфекция верхних отделов половых путей женщины, включая матку, маточные трубы и яичники.
ВЗОМТ - распространенное заболевание, хотя неясно, сколько женщин страдают от этого заболевания в Великобритании.
В основном поражает сексуально активных женщин в возрасте от 15 до 24 лет.
Симптомы воспалительных заболеваний органов малого таза (ВЗОМТ)
PID часто не вызывает явных симптомов.
У большинства женщин есть легкие симптомы, которые могут включать 1 или несколько из следующих:
- боль в области таза или нижней части живота
- дискомфорт или боль во время секса, которая ощущается глубоко внутри таза
- боль при мочеиспускании
- кровотечение между менструациями и после секса
- обильные месячные
- болезненные периоды
- необычные выделения из влагалища, особенно желтые или зеленые
Некоторые женщины серьезно заболевают:
- сильная боль в животе
- высокая температура
- чувство и болеет
Когда обращаться за медицинской помощью
Важно посетить терапевта или клинику сексуального здоровья, если у вас возникнут какие-либо из вышеперечисленных симптомов.
Если вы испытываете сильную боль, вам следует срочно обратиться за медицинской помощью к своему терапевту или в местное отделение неотложной помощи.
Отсрочка лечения ВЗОМТ или повторные эпизоды ВЗОМТ могут увеличить риск серьезных и долгосрочных осложнений.
Нет простого теста для диагностики PID. Диагноз основывается на ваших симптомах и обнаружении болезненности при вагинальном (внутреннем) осмотре.
Мазки будут взяты из влагалища и шейки матки (шейки матки), но отрицательные результаты мазков не исключают ВЗОМТ.
Причины воспалительных заболеваний органов малого таза (ВЗОМТ)
Большинство случаев ВЗОМТ вызвано бактериальной инфекцией, которая распространяется из влагалища или шейки матки на более высокие репродуктивные органы.
Многие виды бактерий могут вызывать ВЗОМТ. Во многих случаях это вызвано инфекцией, передающейся половым путем (ИППП), такой как хламидиоз или гонорея.
Считается, что еще один тип ИППП, называемый Mycoplasma genitalium, все чаще является причиной случаев ВЗОМТ.
Во многих других случаях это вызвано бактериями, которые обычно живут во влагалище.
Лечение воспалительных заболеваний органов малого таза (ВЗОМТ)
Если диагноз ВЗОМТ установлен на ранней стадии, его можно лечить курсом антибиотиков, который обычно длится 14 дней.
Вам дадут смесь антибиотиков для лечения наиболее вероятных инфекций, и часто сделают инъекцию, а также таблетки.
Важно пройти весь курс и не вступать в половую связь в это время, чтобы инфекция исчезла.
Ваши недавние половые партнеры также должны пройти тестирование и лечение, чтобы инфекция не вернулась или не передалась другим людям.
Осложнения
Фаллопиевы трубы могут покрыться рубцами и сузиться, если они поражены ВЗОМТ. Это может затруднить прохождение яйцеклеток из яичников в матку.
Это может увеличить ваши шансы на беременность в фаллопиевых трубах, а не в матке (внематочная беременность) в будущем, и может сделать некоторых женщин бесплодными.
По оценкам, примерно каждая десятая женщина с ВЗОМТ становится бесплодной в результате этого состояния. Наибольшему риску подвержены женщины, которые отложили лечение или имели повторные эпизоды ВЗОМТ.
Но большинство женщин, лечившихся от ВЗОМТ, все еще могут без проблем забеременеть.
Профилактика воспалительных заболеваний органов малого таза (ВЗОМТ)
Вы можете снизить риск ВЗОМТ, всегда используя презервативы с новым сексуальным партнером, пока они не пройдут проверку сексуального здоровья.
Хламидиоз очень часто встречается у молодых мужчин, и у большинства из них нет никаких симптомов.
Если вы беспокоитесь, что у вас может быть ИППП, обратитесь за консультацией в местную клинику мочеполовой медицины (ГУМ) или поликлинику.
Если вам нужна инвазивная гинекологическая процедура, такая как введение спирали или аборт, пройдите предварительный осмотр.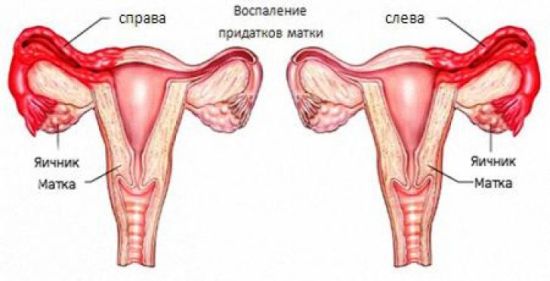
Найдите местную клинику сексуального здоровья
Получите дополнительную информацию об ИППП
Последняя проверка страницы: 6 августа 2018 г.
Срок следующего рассмотрения: 6 августа 2021 г.
Что такое эндометрит? | Об-гинеколог Северной Флориды Джексовилл-Бич
Эндометрит - это воспаление или раздражение слизистой оболочки матки (так называемого эндометрия).Эндометрит вызывается инфекцией матки и может возникать одновременно с другими инфекциями органов малого таза. Инфекции могут быть вызваны:
- Инфекции, передаваемые половым путем (ИППП): такие ИППП, как хламидиоз или гонорея, могут привести к инфекции матки, ведущей к эндометриту.
- Влагалищные бактерии в матке: Нормальные бактерии, обычно обнаруживаемые во влагалище, могут вызывать эндометрит, если попадают в матку.
- Туберкулез: генитальный туберкулез может вызвать эндометрит.
- Роды или выкидыш: риск эндометрита увеличивается после родов (особенно после родов с использованием кесарева сечения или продолжительных родов).
 Также часто бывает, что слизистая оболочка матки воспаляется после выкидыша.
Также часто бывает, что слизистая оболочка матки воспаляется после выкидыша. - Воспалительное заболевание тазовых органов (ВЗОМТ): ВЗОМТ - это инфекция таза, которая часто может вызывать эндометрит.
Любая медицинская процедура, включающая проникновение в матку через шейку матки, также может быть фактором риска развития эндометрита, поскольку они могут обеспечить путь проникновения бактерий.Некоторые медицинские процедуры, которые могут увеличить риск эндометрита:
- Установка ВМС (внутриматочной спирали)
- Биопсия эндометрия (берется образец ткани слизистой оболочки матки)
- Расширение и выскабливание (выскабливание матки) или хирургическое вмешательство на матке
- Гистероскопия (в матку вводится небольшой телескоп для поиска аномалий)
Симптомы эндометрита
Симптомы эндометрита включают:
- Боль в области таза или живота
- Вздутие живота
- Вагинальное кровотечение или необычные выделения
- Лихорадка или озноб
- Общее недомогание или сильная усталость
- Боль в области прямой кишки
- Запор или боль при посещении ванной
Диагностика эндометрита
Для диагностики эндометрита ваш врач проведет осмотр органов малого таза, чтобы обнаружить болезненность матки или выделения из шейки матки. Ваш врач также, вероятно, захочет исключить любые другие причины имеющихся симптомов с помощью процесса:
Ваш врач также, вероятно, захочет исключить любые другие причины имеющихся симптомов с помощью процесса:
- Анализ крови: Общий анализ крови или CBC можно использовать для отслеживания возможной инфекции или оценки воспалительных состояний.
- Посев из шейки матки: Ваш врач может взять мазок из шейки матки для проверки на хламидиоз, гонорею или другие бактерии.
- Влажное крепление: Выделения из шейки матки могут быть собраны и изучены под микроскопом. Это позволит вашему врачу определить другие причины инфекции или воспаления.
- Биопсия эндометрия: с помощью этой процедуры шейка матки расширяется, чтобы позволить небольшому инструменту попасть в матку. Инструмент позволяет вашему врачу взять небольшой образец слизистой оболочки эндометрия, который затем отправляется в лабораторию для анализа.
- Лапароскопия или гистероскопия: эти хирургические процедуры позволяют врачу смотреть прямо на матку.
Лечение эндометрита
Эндометрит можно эффективно лечить с помощью антибиотиков для борьбы с бактериями, вызывающими воспаление матки.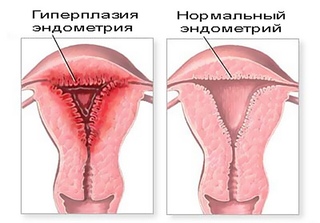 Если инфекция достаточно тяжелая, может потребоваться внутривенное введение антибиотиков в больнице.
Если инфекция достаточно тяжелая, может потребоваться внутривенное введение антибиотиков в больнице.
Гинеколог-терапевт Северной Флориды Джексонвилл-Бич
Важно обращаться к врачу каждый раз, когда вы испытываете боль в области таза, аномальные выделения или кровотечение. Хотя эндометрит поддается лечению, некоторые инфекции могут привести к серьезным или опасным для жизни осложнениям, поэтому важно как можно скорее обратиться за лечением. В компании North Florida Ob-Gyn of Jacksonville Beach мы хотим быть группой, к которой вы обращаетесь со всеми своими гинекологическими и беременными потребностями.Все врачи акушерства-гинеколога Северной Флориды в Джексонвилл-Бич имеют сертификаты акушерства и гинекологии и поддерживают этот сертификат на протяжении всей своей карьеры. Если вы испытываете боль в области таза или подозреваете, что у вас может быть эндометрит, свяжитесь с нами, чтобы записаться на прием сегодня.
Воспалительное заболевание органов малого таза (ВЗОМТ) | ACOG
Абсцесс : Гной, обнаруженный в ткани или органе.
Антибиотики : Лекарства для лечения определенных типов инфекций.
Бактерии : Одноклеточные организмы, которые могут вызывать инфекции в организме человека.
Бактериальный вагиноз (BV): Состояние, при котором нормальный баланс бактерий изменяется из-за чрезмерного роста других бактерий. Симптомы могут включать выделения из влагалища, рыбный запах, боль, зуд и жжение.
Контроль над рождаемостью : Устройства или лекарства, используемые для предотвращения беременности.
Шейка матки: Нижний узкий конец матки в верхней части влагалища.
Хламидиоз: Инфекция, передающаяся половым путем, вызываемая бактериями. Эта инфекция может привести к воспалительным заболеваниям органов малого таза и бесплодию.
Хроническая тазовая боль: Боль в тазовой области, длящаяся более 6 месяцев.
Внематочная беременность: Беременность в месте, отличном от матки, обычно в одной из маточных труб.
Яйцо: Репродуктивная клетка самки, произведенная в яичниках и высвобождающаяся из них.Также называется яйцеклеткой.
Биопсия эндометрия: Процедура, при которой небольшое количество ткани, выстилающей матку, удаляется и исследуется под микроскопом.
Фаллопиевы трубы: Трубы, по которым яйцеклетка перемещается от яичника к матке.
Гонорея: Инфекция, передающаяся половым путем, которая может привести к воспалительным заболеваниям органов малого таза, бесплодию и артриту.
Гинекологи: Врачи со специальной подготовкой и образованием в области женского здоровья.
Бесплодие: Невозможность забеременеть после 1 года регулярных половых контактов без использования противозачаточных средств.
Внутривенная (IV) линия: Трубка, вводимая в вену и используемая для доставки лекарств или жидкостей.
Лапароскопия: Хирургическая процедура, при которой тонкий телескоп с подсветкой, называемый лапароскопом, вводится через небольшой разрез (разрез) в брюшной полости. Лапароскоп используется для просмотра органов малого таза.С ним можно использовать другие инструменты для проведения хирургических операций.
Яичники: Органы женщин, содержащие яйца, необходимые для беременности, и вырабатывающие важные гормоны, такие как эстроген, прогестерон и тестостерон.
Осмотр органов малого таза: Физикальное обследование органов малого таза женщины.
Воспалительное заболевание тазовых органов (ВЗОМТ): Инфекция верхних отделов женских половых путей.
Половой акт: Акт проникновения пениса мужчины во влагалище женщины.Также называется «заниматься сексом» или «заниматься любовью».
Инфекции, передаваемые половым путем (ИППП): Инфекции, передающиеся половым путем. Инфекции включают хламидиоз, гонорею, вирус папилломы человека (ВПЧ), герпес, сифилис и вирус иммунодефицита человека (ВИЧ, причина синдрома приобретенного иммунодефицита [СПИД]).
Инфекции включают хламидиоз, гонорею, вирус папилломы человека (ВПЧ), герпес, сифилис и вирус иммунодефицита человека (ВИЧ, причина синдрома приобретенного иммунодефицита [СПИД]).
Ультрасонография: Тест, в котором звуковые волны используются для исследования внутренних частей тела. Во время беременности для проверки плода можно использовать ультразвуковое исследование.
Матка: Мышечный орган женского таза. Во время беременности этот орган удерживает и питает плод.
Вагина: Трубчатая структура, окруженная мышцами. Влагалище выходит из матки наружу тела.
Что такое воспалительное заболевание органов малого таза? | Причины и лечение
Что такое ВЗОМТ?
Проф Лесли Риган
Неизвестно, сколько женщин заболевают ВЗОМТ каждый год, и, вероятно, часто это не происходит. Чаще всего развивается у женщин в возрасте от 15 до 24 лет. Риск развития ВЗОМТ выше, если у вас были:
Чаще всего развивается у женщин в возрасте от 15 до 24 лет. Риск развития ВЗОМТ выше, если у вас были:
Симптомы
- Боль в нижней части живота (брюшной полости), называемой областью таза, является наиболее частым симптомом ВЗОМТ. Она может варьироваться от легкой до тяжелой.
- Другие симптомы , которые также могут возникнуть, включают:
Симптомы могут развиваться быстро. Вы можете серьезно заболеть в течение нескольких дней. Иногда симптомы легкие и медленно развиваются.Например, у вас может быть только легкая боль в животе, которая может «ворчать» неделями. В некоторых случаях симптомы не развиваются, и вы не знаете, что инфицированы. Однако риск осложнений по-прежнему сохраняется, даже если сначала симптомы отсутствуют.
Причины
Инфекции, передающиеся половым путем
Распространенной причиной ВЗОМТ является инфекция, передающаяся половым путем (ИППП). Микробы (бактерии) передаются во время полового акта. Хламидиоз и гонорея - наиболее частые причины ВЗОМТ.Иногда возникает смесь хламидиоза и гонореи. Другой тип бактерии под названием Mycoplasma genitalium также является частой причиной. Иногда бактерии могут находиться в шейке матки в течение некоторого времени, не вызывая симптомов. Когда они попадают в утробу, вы заболеете. Вот почему у вас может развиться ВЗОМТ через несколько недель или месяцев после полового акта с инфицированным человеком.
Хламидиоз и гонорея - наиболее частые причины ВЗОМТ.Иногда возникает смесь хламидиоза и гонореи. Другой тип бактерии под названием Mycoplasma genitalium также является частой причиной. Иногда бактерии могут находиться в шейке матки в течение некоторого времени, не вызывая симптомов. Когда они попадают в утробу, вы заболеете. Вот почему у вас может развиться ВЗОМТ через несколько недель или месяцев после полового акта с инфицированным человеком.
Другие причины
Некоторые случаи PID не связаны с STI. Во влагалище обычно содержится много разных бактерий.Обычно они безвредны и не передаются половым путем. Однако эти бактерии иногда вызывают ВЗОМТ. Это больше риск после рождения ребенка или после такой процедуры, как введение внутриматочного противозачаточного средства (спирали).
Воспалительное заболевание тазовых органов«Уровень боли только усилился до такой степени, что я стал калечить меня, и я провел несколько дней в постели.
- Лора, 30 лет, из Лондона. Каково это - воспалительное заболевание органов малого таза.Эти симптомы также сопровождались очень болезненными тяжелыми нерегулярными менструациями, а также кровянистыми выделениями."
Какие анализы можно сделать?
Если есть подозрение на ВЗОМТ, обычно берут небольшой образец (мазок) выделений из шеи ваша матка (шейка матки). Это необходимо для проверки на наличие микробов (бактерий). Также можно взять мазок из уретры (откуда вы выделяете мочу), а также анализы крови и мочи. Они предназначены для выявления инфекционных бактерий или воздействия
Иногда мазки и анализы могут не выявлять бактерии.Поэтому, чтобы подтвердить диагноз ВЗОМТ, могут потребоваться другие тесты. Например, анализ крови может выявить воспаление / инфекцию, а ультразвуковое исследование может показать воспаленные фаллопиевы трубы. Иногда выполняются другие сканирования.
Если у вашего врача есть особые опасения, ему может потребоваться заглянуть внутрь вашего живота (брюшной полости), чтобы увидеть вашу матку (матку) и трубы. Пока вы находитесь под общим наркозом, через стенку живота проталкивают тонкий телескоп (лапароскоп). Это называется лапароскопией.Обычно лапароскопия не требуется для диагностики ВЗОМТ.
Пока вы находитесь под общим наркозом, через стенку живота проталкивают тонкий телескоп (лапароскоп). Это называется лапароскопией.Обычно лапароскопия не требуется для диагностики ВЗОМТ.
ВЗОМТ может не диагностироваться в течение некоторого времени, если симптомы легкие или не проявляются вначале.
Тест на беременность также обычно делается женщинам с подозрением на ВЗОМТ. Это связано с тем, что внематочную беременность иногда можно спутать с ВЗОМТ, поскольку некоторые симптомы схожи. Внематочная беременность - это беременность, которая развивается в маточной трубе и может вызвать серьезные проблемы.
Возможные осложнения
В большинстве случаев осложнения не развиваются, если диагностировать и лечить ВЗОМТ на ранних стадиях.Возможные осложнения включают одно или несколько из следующих:
- Проблемы с беременностью (бесплодие). PID может вызвать рубцевание или повреждение фаллопиевых труб. Это может произойти независимо от того, вызвал ли PID симптомы.

- Повышенный риск развития беременности в фаллопиевых трубах (внематочная беременность) в случае беременности. Это связано с повреждением фаллопиевых труб инфекцией. Если у вас был ВЗОМТ и вы забеременели, вероятность того, что это будет внематочной, составляет примерно 1 из 10.
- Может развиться постоянная боль. Это часто включает боль во время секса.
- Риск развития некоторых осложнений беременности (таких как выкидыш, преждевременные роды и мертворождение) повышается у беременных женщин с нелеченными ВЗОМТ.
- Реактивный артрит. Это нечастая причина артрита и воспаления глаз. Это необычное осложнение ВЗОМТ. Считается, что в некоторых случаях это происходит из-за чрезмерной реакции иммунной системы на инфекцию органов малого таза.
- При серьезной инфекции рядом с маткой (маткой) иногда может образовываться скопление гноя (абсцесс).
У вас меньше шансов на развитие осложнений, если вы начнете лечение в течение 2–3 дней после появления симптомов. Это возможно, если симптомы развиваются быстро. Тем не менее, у некоторых женщин с ВЗОМТ симптомы легкие или отсутствуют вообще. Инфекция может прогрессировать в течение некоторого времени, прежде чем будет диагностирована или вылечена.
Это возможно, если симптомы развиваются быстро. Тем не менее, у некоторых женщин с ВЗОМТ симптомы легкие или отсутствуют вообще. Инфекция может прогрессировать в течение некоторого времени, прежде чем будет диагностирована или вылечена.
Лечение
Обычное лечение - это курс антибиотиков продолжительностью не менее двух недель. Иногда ваш врач может решить, что вам нужно лечь в больницу.Это желательно, если у вас очень высокая температура (выше 38 ° C) или есть признаки скопления гноя (абсцесс).
Часто назначают два разных антибиотика. Это необходимо для того, чтобы охватить диапазон возможных микробов (бактерий), которые могут вызвать ВЗОМТ. Вам также могут сначала сделать инъекцию антибиотика, а затем курс из одной или двух таблеток антибиотика в течение двух недель. Есть несколько различных режимов лечения ВЗОМТ. Важно пройти полный курс лечения. Лечение обычно начинается как можно скорее, если есть подозрение на ВЗОМТ.Иногда это может происходить еще до того, как будут доступны результаты анализа образцов (мазков) или других тестов. Это связано с тем, что чем раньше начнется лечение, тем лучше прогноз и тем ниже риск возникновения проблем с фертильностью в будущем.
Это связано с тем, что чем раньше начнется лечение, тем лучше прогноз и тем ниже риск возникновения проблем с фертильностью в будущем.
Сообщите своему врачу, если вы беременны (или можете быть). Это может повлиять на выбор антибиотика.
Иногда требуется операция. Например, чтобы осушить абсцесс, если он образовался (что очень редко).
Вы не должны заниматься сексом, пока и вы, и ваш сексуальный партнер не закончите лечение.
Нужно ли моему партнеру лечение?
Да. Кроме того, любой другой половой партнер в течение предыдущих шести месяцев должен быть проверен на наличие инфекции. Если вы не занимались сексом в течение предыдущих шести месяцев, ваш последний сексуальный партнер (какими бы давними ни были отношения) должен пройти обследование и лечение. Курс антибиотиков обычно рекомендуется независимо от того, обнаружена ли инфекция при тестировании. Это потому, что:
- Многие случаи ВЗОМТ вызваны хламидиозом. Это часто передается во время секса.

- Мужчины часто не имеют симптомов хламидиоза, но могут передавать инфекцию.
- Тест на хламидиоз не надежен на 100%. Лечение гарантирует, что любая возможная инфекция, которая могла быть пропущена при тестировании, устранена.
- Если ваш половой партнер инфицирован и не лечится, хламидиоз может снова передаваться вам после лечения.
Можно ли предотвратить воспалительные заболевания органов малого таза?
Ношение презерватива во время секса помогает защитить вас от ИППП.Риск заражения возрастает при смене полового партнера. См. Отдельную брошюру «Безопасный секс».
Если вы ведете половую жизнь и моложе 25 лет, вам следует проходить тестирование на хламидиоз каждый год или при смене полового партнера. Есть много мест, где вы можете пройти тест - клиники для молодых людей, молодежные клубы, колледжи, клиники контрацепции / планирования семьи, ваш терапевт, клиники сексуального здоровья (мочеполовой системы) и некоторые аптеки. Тест прост и безболезненен. Это полностью добровольно и полностью конфиденциально. Вы можете пройти тест самостоятельно, и вам не нужно проходить обследование. Вас попросят сдать образец мочи или, в некоторых местах, взять образец (мазок) из нижней части влагалища (ватный тампон используется для протирания этой области).
Это полностью добровольно и полностью конфиденциально. Вы можете пройти тест самостоятельно, и вам не нужно проходить обследование. Вас попросят сдать образец мочи или, в некоторых местах, взять образец (мазок) из нижней части влагалища (ватный тампон используется для протирания этой области).
Повторится ли это снова?
Примерно у каждой пятой женщины, у которой есть ВЗОМТ, возникает новый эпизод. Часто это происходит в течение двух лет. Причины, по которым это может произойти, включают:
- Если ваш сексуальный партнер не лечился.Тогда вы, вероятно, снова заразитесь инфекцией.
- Если вы не принимали антибиотики должным образом или достаточно долго. В этом случае инфекция может не исчезнуть полностью, а позже может снова обостриться.
- Если вы смените сексуального партнера и не практикуете «безопасный секс» с использованием презервативов.
- Некоторые женщины более склонны к инфекции, если их матка (матка) или трубы были повреждены в результате предыдущего эпизода ВЗОМТ.


 Нередко такие микротравмы оборачиваются воспалением придатков матки.
Нередко такие микротравмы оборачиваются воспалением придатков матки. Может возникнуть озноб.
Может возникнуть озноб.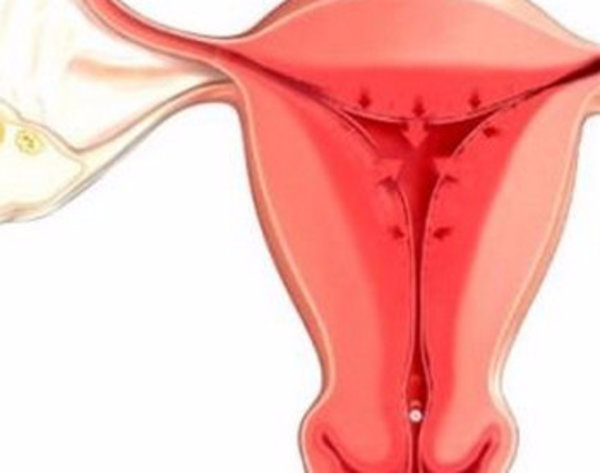

 Также возможен вирусный цервицит, вызванный вирусом генитального герпеса, вирусом папилломы человека (ВПЧ).
Также возможен вирусный цервицит, вызванный вирусом генитального герпеса, вирусом папилломы человека (ВПЧ). Данное исследование назначается для диагностики заболеваний придатков и матки, обнаружения аномалий развития половых органов, определения овуляции, регистрации толщины эндометрия и др., при подозрении на беременность и в рамках ее ведения
Данное исследование назначается для диагностики заболеваний придатков и матки, обнаружения аномалий развития половых органов, определения овуляции, регистрации толщины эндометрия и др., при подозрении на беременность и в рамках ее ведения Данная методика позволяет выявлять большое количество внутриматочных патологий. Гистероскопия дает возможность для проведения не только непосредственно диагностики, но и ряда хирургических манипуляций. Назначается обследование при маточных кровотечениях, подозрениях на пороки развития эндометрия, полипы и др.
Данная методика позволяет выявлять большое количество внутриматочных патологий. Гистероскопия дает возможность для проведения не только непосредственно диагностики, но и ряда хирургических манипуляций. Назначается обследование при маточных кровотечениях, подозрениях на пороки развития эндометрия, полипы и др. Показаниями к такому исследованию являются резкие боли внизу живота, травмирующие воздействия на органы женской репродуктивной системы, подозрения на добро- и злокачественные образования. Компьютерная томография назначается перед оперативными вмешательствами и с целью контроля эффективности терапии
Показаниями к такому исследованию являются резкие боли внизу живота, травмирующие воздействия на органы женской репродуктивной системы, подозрения на добро- и злокачественные образования. Компьютерная томография назначается перед оперативными вмешательствами и с целью контроля эффективности терапии Они назначаются в качестве вспомогательных средств и позволяют восстановить организм при различных гинекологических заболеваниях
Они назначаются в качестве вспомогательных средств и позволяют восстановить организм при различных гинекологических заболеваниях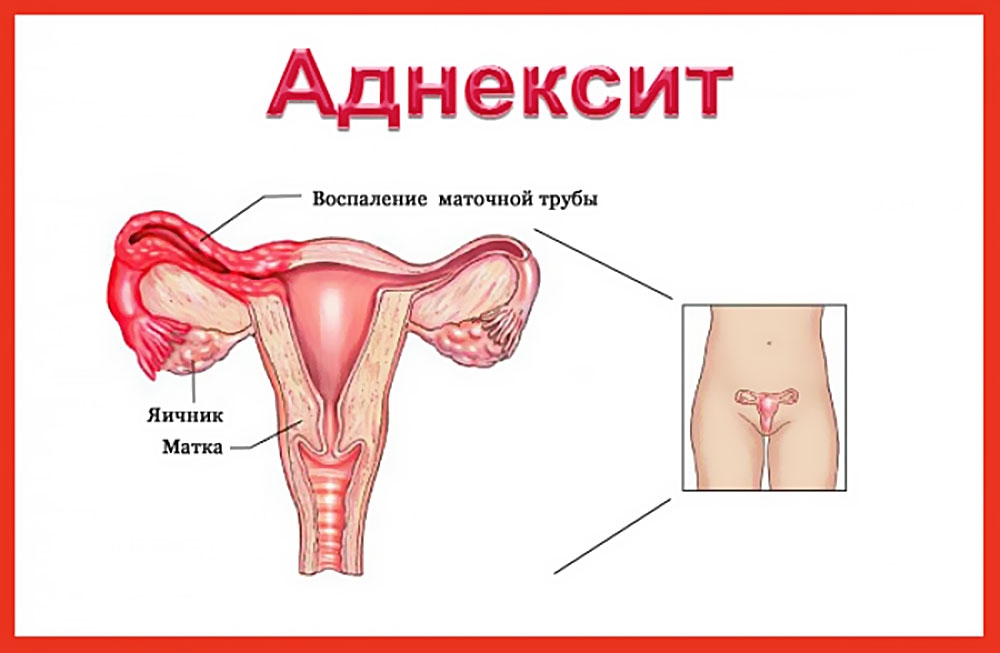 Это позволяет им проводить диагностику и подбирать оптимальные способы лечения различных гинекологических заболеваний даже в запущенных случаях
Это позволяет им проводить диагностику и подбирать оптимальные способы лечения различных гинекологических заболеваний даже в запущенных случаях При проведении хирургических вмешательств сокращается период реабилитации
При проведении хирургических вмешательств сокращается период реабилитации Возбудителя сложно выявить из-за латентной формы течения вирусного заболевания, однако современные ПЦР анализы упростили эту задачу. Кроме ВПЧ выделяют цитомегаловирус, вирус герпеса и аденовирус.
Возбудителя сложно выявить из-за латентной формы течения вирусного заболевания, однако современные ПЦР анализы упростили эту задачу. Кроме ВПЧ выделяют цитомегаловирус, вирус герпеса и аденовирус. Чаще всего при цервиците определяется грамотрицательная флора: кишечная палочка, стафилококки, стрептококки.
Чаще всего при цервиците определяется грамотрицательная флора: кишечная палочка, стафилококки, стрептококки.
 Однако на сегодняшний день нет утвержденной схемы лечения.
Однако на сегодняшний день нет утвержденной схемы лечения. Подходит пациенткам всех возрастов. Грубые рубцы не формируются.
Подходит пациенткам всех возрастов. Грубые рубцы не формируются.
 Это также называется бактериальным вагинозом.
Это также называется бактериальным вагинозом.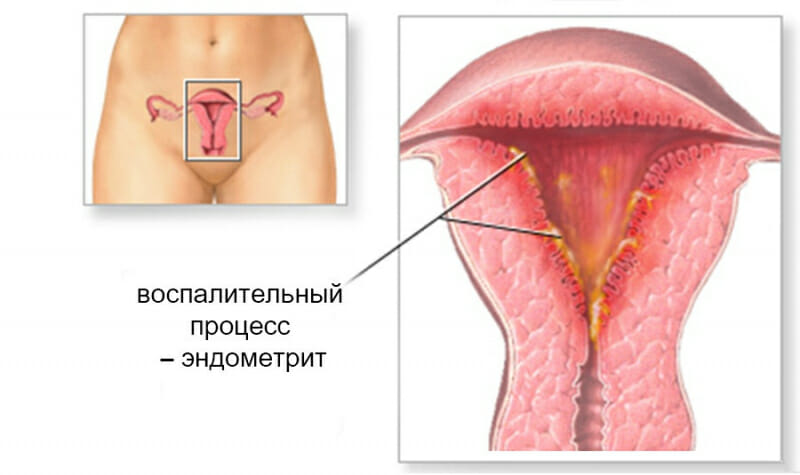
 Также часто бывает, что слизистая оболочка матки воспаляется после выкидыша.
Также часто бывает, что слизистая оболочка матки воспаляется после выкидыша. Эти симптомы также сопровождались очень болезненными тяжелыми нерегулярными менструациями, а также кровянистыми выделениями."
Эти симптомы также сопровождались очень болезненными тяжелыми нерегулярными менструациями, а также кровянистыми выделениями."

