Свистящее дыхание
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Cвистящее дыхание: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Свистящее дыхание возникает при затруднении прохождения воздуха по бронхам вследствие их воспаления (отека), заполнения мокротой, попадания в легкие пыли, раздражающих веществ или инородного тела в полость носа, гортань, главные бронхи (чаще всего в правый из-за анатомической особенности угла разделения трахеи на два главных бронха).
Появление свиста при дыхании у новорожденных требует незамедлительного вызова врача даже при отсутствии прочих симптомов.
Заболевания легких, которые может сопровождать свистящее дыхание:
- Бронхит (трахеобронхит) – воспалительный процесс в бронхах (и в трахее), сопровождающийся появлением мокроты, нередко сопровождает пневмонию. Как правило, при этих заболеваниях возникает не только «свистящее дыхание», но и кашель, лихорадка, слабость и чувство нехватки воздуха.
- Отек легких – это жизнеугрожающее состояние, которое может возникнуть у пациентов с самой разнообразной патологией и требует немедленной госпитализации. Возникает вследствие накопления в легких внесосудистой жидкости, из-за чего нарушается газообмен, резко нарастает одышка (нарушение частоты, глубины и ритма дыхания), пациент жалуется на нехватку воздуха, иногда появляется пена изо рта.
- Бронхиальная астма характеризуется хроническим воспалением дыхательных путей, приступами удушья, выраженной одышкой, возникает свист при дыхании, слышимый на расстоянии, может появляться синюшность губ и носогубного треугольника (последняя характерна для детей).

Приступообразное течение бронхиальной астмы предполагает обязательное обращение к врачу.
- Грипп – острое вирусное заболевание, которое может сопровождаться появлением свистящих хрипов при дыхании (при тяжелом течении), что можно объяснить присоединением бактериальной инфекции с развитием бронхита или вирусным поражением гортани с ее отеком.
- Увеличение размеров щитовидной железы (диффузный или узловой зоб, тиреотоксикоз) может обуславливать появление свиста при дыхании, при разговоре или кашле из-за сдавления гортани.
- Аллергические реакции, которые сопровождаются развитием отека дыхательных путей, отека Квинке (обширный отек кожи, подкожной клетчатки, слизистых оболочек и в некоторых случаях может вызвать удушье), анафилактического шока (тяжелейшего проявления аллергической реакции), бронхоспазма, проявляются свистящим дыханием и требуют вызова скорой помощи.
- Объемные образования легких и органов шеи различной природы могут сдавливать дыхательные пути и быть причиной свистящего дыхания.

Неблагоприятные факторы внешней среды, которые могут стать причиной появления свистящего дыхания:
- Работа на вредном производстве (горное производство, изготовление стекла и керамики, работа в литейных цехах и шахтах).
- Пребывание в помещениях или местности с воздухом, загрязненным пылью или парами вредных веществ (бензин, выхлопные газы и т.д.).
- Контакт с химикатами и другими раздражающими веществами.
- Курение (активное и пассивное).
- Прием некоторых препаратов с побочными эффектами в виде бронхоспазма (например, бета-блокаторы – средства для лечения некоторых болезней сердца).
- Попадание в верхние дыхательные пути (полость носа, гортань) инородного тела.
- Медицинские манипуляции, при которых происходит раздражение стенки бронха (бронхоскопия, интубация трахеи и т.д.).
- Стресс, нервное перенапряжение, истерия.

К каким врачам обращаться
При появлении свистящего дыхания (если это не связано с жизнеугрожающим состоянием) необходимо обратиться к терапевту, который направит пациента к профильному специалисту – кардиологу, пульмонологу, инфекционисту или аллергологу.
Диагностика
При заболеваниях органов дыхания (бронхит, пневмония), при патологических образованиях в грудной клетке для диагностики незаменима рентгенография органов грудной клетки и компьютерная.
Лабораторная диагностика включает в себя общий анализ крови с подсчетом количества лейкоцитов, посев мокроты
(при ее отсутствии используется посев бронхиального отделяемого, который берется при проведении бронхоскопии) для выявления возбудителя инфекции и определения его чувствительности к антибиотикам, а также ее общий анализ (микроскопия) для выявления атипичных клеток.
Проведение посева мокроты существенно облегчает лечебный процесс, т. к. дает возможность назначить антибиотики, непосредственно на возбудителя инфекции, что позволяет сократить время болезни.
к. дает возможность назначить антибиотики, непосредственно на возбудителя инфекции, что позволяет сократить время болезни.При выявлении новообразований в органах грудной клетки следует обратиться к онкологу, который в зависимости от результатов проведенных обследований (рентгенография органов грудной клетки, компьютерная томография органов грудной клетки)
подберет нужный объем и вид лечения и при необходимости назначит консультации смежных специалистов.При подозрении на попадание в верхние дыхательные пути инородного тела для подтверждения диагноза используется рентгенография околоносовых пазух или компьютерная томография придаточных пазух носа.
Если инородное тело попало в бронхи, то для диагностики прибегают к бронхоскопии, рентгенографии органов грудной клетки,
у детей дополнительно для более полного обследования могут проводиться гастроскопия и рентгенография органов грудной клетки с контрастированием пищевода.
Если развитие «свистящего» дыхания предположительно связано с приемом лекарственных средств, то необходимо помнить, что самостоятельная отмена лекарств недопустима и для изменения терапии необходимо обязательно обратиться к врачу.
Болезни щитовидной железы, которые связаны с ее увеличением и возможной деформацией близлежащих органов (диффузно-токсический зоб, аутоиммунный тиреоидит) проявляются и гиперфункцией железы.
 При этом может наблюдаться выпадение волос (вплоть до облысения), повышенная потливость, выпячивание глазных яблок вследствие отека параорбитальной клетчатки (жировой ткани, которая находится позади глазных яблок), увеличение частоты сердечных сокращений. При подозрении на патологию щитовидной железы необходимо обратиться к
эндокринологу, который назначит необходимые лабораторные исследования крови: гормоны щитовидной железы (Т3 – трийодтиронин, Т4 – тироксин)
При этом может наблюдаться выпадение волос (вплоть до облысения), повышенная потливость, выпячивание глазных яблок вследствие отека параорбитальной клетчатки (жировой ткани, которая находится позади глазных яблок), увеличение частоты сердечных сокращений. При подозрении на патологию щитовидной железы необходимо обратиться к
эндокринологу, который назначит необходимые лабораторные исследования крови: гормоны щитовидной железы (Т3 – трийодтиронин, Т4 – тироксин)и их свободные фракции, уровень тиреотропного гормона (который вырабатывается в передней доле гипофиза).
Для дифференциальной диагностики врач может использовать комплекс лабораторных анализов (скрининговый анализ или расширенный).
Лечение
Для всех воспалительных заболеваний органов грудной клетки существуют свои протоколы лечения, в которые входит назначение многих препаратов, в том числе и антибактериальных. Для их правильного подбора необходима консультация врача.
Лечение бронхиальной астмы имеет свои особенности и может включать назначение различных лекарственных средств, в том числе и гормональных препаратов, существуют специальные методики физиотерапии и лечебной физкультуры.
Лечение сердечной недостаточности, как правило, многокомпонентное и включает в себя несколько препаратов из разных групп, комбинацию которых определяет кардиолог на основании результатов обследования.
При развитии гриппа тяжелого течения может назначить противовирусные препараты и симптоматическое лечение, которое чаще всего включает жаропонижающие препараты, лекарства, разжижающие мокроту, сосудосуживающие капели в нос от насморка и т.д.
При развитии аллергической реакции с появлением свистящего дыхания необходимо полностью прекратить контакт с аллергеном (по возможности), обратиться к аллергологу-иммунологу для выявления причин возникшего состояния. Как правило назначают антигистаминные препараты различных форм выпуска (капли, таблетки или растворы для ингаляций), при тяжелом течении аллергии могут быть назначены гормональные препараты.
Заболевания щитовидной железы корректируются препаратами, блокирующими синтез Т3, Т4-гормонов.
Подбором дозы препаратов, определением необходимости их назначения должен заниматься исключительно врач-эндокринолог под контролем уровня гормонов щитовидной железы и гипофиза. Для оценки эффективности терапии проводят УЗИ щитовидной железы.
При выявлении опухолей легких, гортани или верхних дыхательных путей лечение может быть различным, в зависимости от локализации и распространённости процесса: хирургическое удаление опухоли (чаще всего в случаях доброкачественности процесса), лучевая и/или химиотерапия.
Для удаления попавших в дыхательные пути инородных тел чаще всего достаточно осмотра лор-врача, который может извлечь их непосредственно при осмотре.
Однако при попадании инородных тел в бронхи обычно проводят ларингоскопию или бронхоскопию.
ИСТОЧНИКИ:
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы - 19 лет
Когда нужно исправлять перегородку — Wonderzine
Какими бывают операции на носу
Ринопластика — это эстетическая операция, которая проводится для изменения формы носа. Септопластика — лечебная операция, необходимая, когда есть медицинские показания к ней. Они включают искривление перегородки, нарушение нормальной функции носа (то есть затруднённое дыхание), некоторые врождённые дефекты или травмы. Во время такой операции хирург восстанавливает нормальную анатомию носа. Эти операции могут сочетаться в одной — тогда врач одновременно устраняет искривление перегородки и эстетически корректирует форму носа. Бывает и реконструктивная ринопластика, при которой восстанавливают сильно повреждённый или отсутствующий (из-за травмы, ожога, укуса собаки) нос.
Они включают искривление перегородки, нарушение нормальной функции носа (то есть затруднённое дыхание), некоторые врождённые дефекты или травмы. Во время такой операции хирург восстанавливает нормальную анатомию носа. Эти операции могут сочетаться в одной — тогда врач одновременно устраняет искривление перегородки и эстетически корректирует форму носа. Бывает и реконструктивная ринопластика, при которой восстанавливают сильно повреждённый или отсутствующий (из-за травмы, ожога, укуса собаки) нос.
Медицинских показаний для ринопластики не существует, и она проводится по желанию пациента или пациентки. Обычно людей не устраивает горбинка, курносый кончик, величина ноздрей или крыльев носа. Такие операции проводятся часто и успешно — хотя иногда, к сожалению, результаты не соответствуют ожиданиям. С одной стороны, если хочется «сделать нос», не мешает сначала разобраться, действительно ли это принесёт удовлетворённость собой. Если это не так, имеет смысл для начала поработать с психотерапевтом. С другой — если вы всё же решились на операцию, стоит с осторожностью и предельной внимательностью подходить к выбору врача или клиники и не гнаться за «инновационными» методами по подозрительно низким ценам.
С другой — если вы всё же решились на операцию, стоит с осторожностью и предельной внимательностью подходить к выбору врача или клиники и не гнаться за «инновационными» методами по подозрительно низким ценам.
Врач-оториноларинголог Елена Миронова рассказывает, как к ней обратилась пациентка с нарушением дыхания через нос и отклонением кончика носа влево. Выяснилось, что за полгода до этого ей сделали ринопластику, изменив кончик носа с курносого на острый. К сожалению, при таких операциях могут возникать осложнения — и из-за возникшей проблемы с клапаном носа пришлось делать повторную операцию с долгой реабилитацией. Перед этим обязательно должна быть проведена риноманометрия — процедура, помогающая определить, на сколько процентов дышит каждая ноздря. Вообще в большинстве случаев отдалённых последствий у операций на носу нет: дефекты (или их отсутствие) чаще всего видны сразу после снятия повязки — хотя бывают и другие случаи.
Свистящее дыхание: возможные причины | Passion.
 ru
ruЗдоровое дыхание в любом возрасте осуществляется абсолютно бесшумно, без усилий со стороны человека. Мы дышим, не следя сознательно за этим процессом. Однако иногда при дыхании возникают затруднения и появляются патологические шумы. Самым пугающим и серьезным из них является наличие при дыхании – на вдохе или на выдохе - свистов различной силы и высоты.
Как осуществляется дыхание?
В нашей дыхательной системе много отделов, и, чтобы понять причины свистов при дыхании, нужно немного углубиться в анатомию и физиологию.
Воздух попадает первоначально в нос, где согревается и очищается. Если нос плохо дышит – подключается ротовое дыхание. Затем воздух через глотку проходит в гортань, где минует приоткрытые голосовые связки, попадает в трахею, которая похожа на шланг от пылесоса – с мягкими и гибкими кольцами, и по ней в бронхи, где разветвляется по сети все более мелких, похожих на ветви дерева, бронхов и попадает в легкие, там и происходит газообмен.
При выдохе, воздух возвращается в обратном порядке.
Откуда появляется свист?
Из курса школьной физики мы помним, что чем сильнее сопротивление току воздуха, тем больше усилий надо, чтобы протолкнуть его через суженые отверстия. При этом из-за трения и усилий будут возникать патологические звуки.
Свисты появляются при форсированном дыхании (которое с усилиями производится), и обычно бывает на выдохе. В результате формируется высокий характерный звук, слышный на расстоянии.
Он является результатом нарушения свободной проводимости на протяжении всей дыхательной системы, но обычно в задних раковинах носа, гортани, трахее или бронхах. Можно определить четыре основных причины сужения дыхательных путей:
- сдавление их снаружи опухолью, увеличенными лимфоузлами в области трахеи, в результате травмы грудной клетки,
- отек стенки бронхов или гортани,
- спазм мышц в области гортани или бронхов,
- скопление вязкой и тягучей слизи или закупорка просвета любого из отделов дыхательных путей инородным телом, слизью, гнойной пробкой, опухолью, полипом и т.
 д.
д.
В результате резко меняется архитектура дыхательных путей, и чтобы пройти воздуху, требуется больше усилий, а препятствия создают звуки из-за завихрения воздуха.
Бронхиальная астма
Наиболее часто свистящее дыхание возникает при приступах бронхиальной астмы. Это хроническая болезнь аллергической природы, при которой в легочной системе под действием аллергенов развивается постоянное воспаление, которое то затухает, то обостряется.
Свистящее дыхание
Дыхание здорового человека обычно беззвучно, шумы при этом процессе являются признаком нарушений в работе дыхательной системы. Исключением является свистящее дыхание новорожденных – данная особенность довольно часто встречается в первые недели жизни ребенка и обусловлена узостью дыхательных путей. Во всех остальных случаях свистящее дыхание является признаком наличия какой-либо патологии и поводом для обращения к врачам.
Причины
Существует значительное количество факторов, которые могут являться причиной шумного дыхания со свистом. Рассмотрим самые основные:
Рассмотрим самые основные:
- Свистящие шумы возникают при обструкции (сужении просвета) дыхательных путей – носовых ходов, гортани, трахеи и бронхов. Обструкция может быть вызвана перекрытием дыхательных путей инородным телом или мокротой, отеком, спазмом или же новообразованием в этих органах.
- Затруднение дыхания и свист характеры для приступов бронхиальной астмы. Они могут сопровождаться сухим кашлем, который затем сменяется влажным с густым отделимым. При приступе бронхиальной астмы затруднен выдох, он становится долгим и шумным.
- Причиной может быть и острая аллергическая реакция – отек Квинке или анафилактический шок. При этих состояниях развивается отек гортани и спазм гортани и трахеи, приводящие к резкому осложнению дыхания и выраженным шумам.
- Свистящие звуки при дыхании, сопровождаемые одышкой, также могут быть симптомом сердечной недостаточности. При заболеваниях сердечно-сосудистой системы возникают нарушения капиллярного обмена, что может приводить к накоплению внесосудистой жидкости в легочной ткани и нарушению функции дыхания.

Симптомы
Признаком обструкции дыхательных путей является, в первую очередь, шумы при дыхании, чаще проявляющиеся на выдохе. Пациент жалуется на одышку, его дыхание становится шумным и тяжелым. Возникают хрипы, напоминающие свист или высокий крик. Возможен резкий сухой лающий кашель, характерный при крупе. На фоне нарушения функции дыхания, пациент чувствует слабость и головокружение, кожные покровы становятся бледными. Специфическим синдромом является уменьшение объема грудной клетки и обхвата шеи.
Диагностика
Наличие свистящих шумов и затрудненность дыхания устанавливается в результате физикального осмотра. Для того чтобы установить причину, проводят дополнительные исследования.
Наличие инородного тела определяется с помощью рентгеноскопии или бронхоскопии – осмотра дыхательных путей с помощью эндоскопа. МРТ и рентгеноскопия позволяют диагностировать также новообразования дыхательных путей. Обязательно своевременное проведение флюорографии для исключения туберкулеза легких.
Клиническое исследование крови и микробиологический анализ отделяемой мокроты дают возможность установить наличие воспалительных заболеваний дыхательной системы. Проводят также иммунологическое исследование крови, которое может показать изменения, характерные для бронхиальной астмы – снижение активности Т-супрессоров и повышение уровня иммуноглобулинов.
Для оценки уровня функциональных нарушений дыхательной системы проводится спирометрия – измерение объемных показателей дыхания.
Лечение
При резком нарушении дыхания, сопровождающемся свистящими звуками, одышкой, бледностью кожных покровов, отечностью и потерей сознания, необходима неотложная медицинская помощь. Это состояние может быть признаком тяжелой аллергической реакции и оказаться летальным. Лечение проводится только в условиях стационара.
Наличие инородного тела в просвете дыхательных путей также требует немедленного врачебного вмешательства. Посторонние включения удаляются мануально или при помощи эндоскопа.
Для снятия приступов удушья применяют адреномиметики, назначаемые строго по рецепту врача. При стойкой обструкции дыхательных путей лечение направлено на снятие отека, увеличение просвета бронхов и уменьшение количества мокроты. Для этого применяют антигистаминные, антиспастические и седативные препараты
При сопутствующем сухом кашле назначают противокашлевые препараты (кодеин, глауцин), при влажном – муколитические (амброксол, ацетилцистеин). При тяжелых формах обструкции назначаются кортикостероидные препараты (преднизолон, гидрокортизон). При наличии инфекционных заболеваний дыхательной системы обязательно проводится противомикробная терапия.
Приём ведут специалисты
Стоимость услуг
Первичная консультация ЛОР врача высшей категории
1200₽
Повторная консультация ЛОР врача высшей категории
900₽
Врач может назначить
Эндоскопическая диагностика в процессе консультации: уха
800₽
Эндоскопическая диагностика в процессе консультации: глотки
800₽
Эндоскопическая диагностика в процессе консультации: гортани
800₽
Эндоскопическая диагностика в процессе консультации: носа
800₽
Эндоскопическая диагностика в процессе консультации: носоглотки
800₽
Полное эндоскопическое обследование в процессе консультации
2700₽
УЗИ околоносовых пазух носа
800₽
Показать ещё Показать ещёНеотложные состояния
Кашель
Кашель, пожалуй, это самая частая проблема, с которой встречаются родители. Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом. Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом. Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Что такое кашель?
Кашель — это проявление защитного рефлекса, который предназначен для очищения дыхательных путей. Во время кашлевого толчка воздух резко выходит из легких и заставляет выйти все то, что мешает дыханию — мокроту и инородные тела. Если задуматься о механизме кашля, становится понятно, что далеко не всегда его нужно «подавлять».
Из-за чего возникает и каким бывает кашель?
Самая частая причина кашля — вирусная инфекция. Вирусы могут вызывать поражение дыхательных путей на разных уровнях — от носа (при обычном насморке) до бронхов, бронхиол и легких, причем кашель обычный симптом при всех этих болезнях.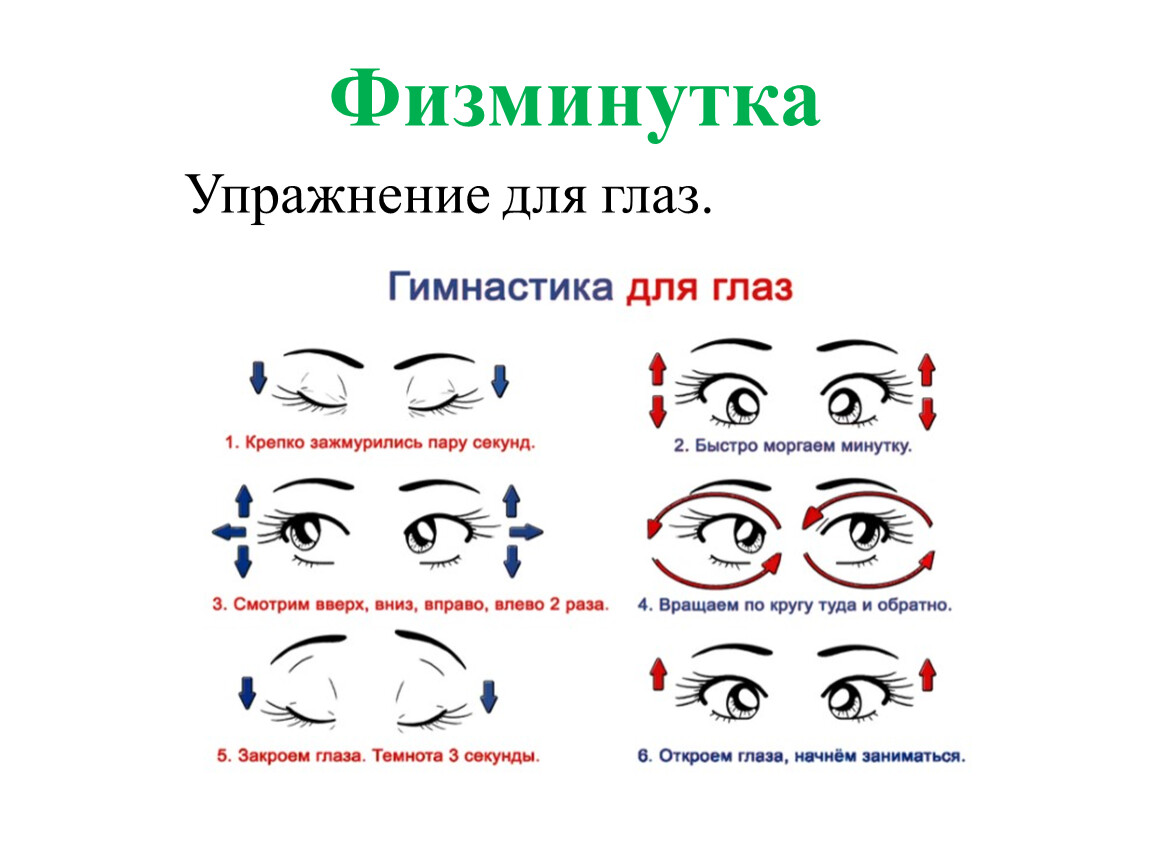 Например, воспаление горла и отделяемое из носа, стекающее по задней стенке глотки, раздражают слизистую оболочку верхних дыхательных путей и стимулируют кашлевой рефлекс. Из-за раздражения слизистой оболочки глотки возникает сухой надсадный кашель, который обязательно пройдет и без лечения, но в острый период может быть довольно частым и мучительным и даже нарушать ночной сон. Насморк и отделяемое по задней стенке глотки провоцируют влажный кашель, при этом ребенок начинает кашлять при перемене положения тела, особенно по утрам и по ночам, когда встает, ложится или переворачивается. Если вирус поражает слизистую оболочку гортани, развивается ложный круп, то есть отек и, как следствие, сужение просвета гортани, что сопровождается «лающим» кашлем, осиплостью и характерным шумным вдохом (так называемым стридором). При воспалении бронхов, бронхиол и альвеол — бронхите, бронхиолите и пневмонии соответственно — в просвете дыхательных путей скапливается мокрота, возникает отек слизистой оболочки, вследствие чего появляются кашель и одышка.
Например, воспаление горла и отделяемое из носа, стекающее по задней стенке глотки, раздражают слизистую оболочку верхних дыхательных путей и стимулируют кашлевой рефлекс. Из-за раздражения слизистой оболочки глотки возникает сухой надсадный кашель, который обязательно пройдет и без лечения, но в острый период может быть довольно частым и мучительным и даже нарушать ночной сон. Насморк и отделяемое по задней стенке глотки провоцируют влажный кашель, при этом ребенок начинает кашлять при перемене положения тела, особенно по утрам и по ночам, когда встает, ложится или переворачивается. Если вирус поражает слизистую оболочку гортани, развивается ложный круп, то есть отек и, как следствие, сужение просвета гортани, что сопровождается «лающим» кашлем, осиплостью и характерным шумным вдохом (так называемым стридором). При воспалении бронхов, бронхиол и альвеол — бронхите, бронхиолите и пневмонии соответственно — в просвете дыхательных путей скапливается мокрота, возникает отек слизистой оболочки, вследствие чего появляются кашель и одышка. В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой. При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель.
В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой. При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель.
Когда для ребенка с кашлем нужно вызвать бригаду скорой медицинской помощи?
Вызвать бригаду скорой помощи необходимо, если у ребенка наряду с кашлем есть следующие признаки:
- ребенку очень тяжело дышать: вы видите, что ребенок дышит с трудом, ему трудно говорить (или кричать, если речь идет о ребенке грудного возраста) из-за затруднения дыхания, у ребенка «кряхтящее» или «стонущее» дыхание;
- ребенок потерял сознание и/или прекратил дышать;
- у ребенка посинели губы.
Если самых тяжелых симптомов нет, но состояние ребенка вызывает опасения, обратитесь к врачу. Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Особое отношение должно быть к детям первых месяцев жизни, потому что у маленьких детей тяжелые болезни могут протекать стерто, и состояние может ухудшиться внезапно. При лихорадке (то есть, если ректальная температура у ребенка > 38 °С) у детей младше трех месяцев нужно обязательно обратиться к врачу.
Должен ли настораживать желтый или зеленоватый цвет мокроты?
Желтый или зеленый цвет мокроты далеко не всегда свидетельствует о бактериальной инфекции. При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
Что делать, если ребенок кашляет по ночам?
Чаще всего ночной кашель связан с тем, что когда ребенок лежит в кровати, выделения из носа и околоносовых пазух стекают в глотку и вызывают кашлевой рефлекс. Когда ребенок переворачивается в кровати или встает из горизонтального положения в вертикальное, возникает приступ кашля. В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
Ночной кашель бывает и при патологии нижних дыхательных путей. Поэтому если вашего ребенка беспокоит ночной кашель, проконсультируйтесь с врачом.
Поэтому если вашего ребенка беспокоит ночной кашель, проконсультируйтесь с врачом.
Как быть, если у ребенка кашель до рвоты?
Если у вашего ребенка появился приступообразный кашель до рвоты, обратитесь к педиатру, так как это может быть симптомом коклюша. Коклюш особенно опасен для детей первых месяцев жизни. Иногда коклюш развивается даже у детей, которые прививались от него, но после последней ревакцинации прошло много времени.
У некоторых детей рвотный рефлекс вызвать очень легко, и тогда у них может возникать рвота на фоне кашля, даже если кашель связан просто с насморком. Если на фоне кашля возникает рвота, кормите ребенка чаще, но маленькими порциями.
Длительный кашель
Нередко причиной длительного кашля бывают несколько последовательных вирусных инфекций. Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
Однако длительный кашель может быть связан с аллергией, в том числе с бронхиальной астмой, а также с коклюшем и другими болезнями дыхательных путей и ЛОР-органов (хронический кашель может быть даже из-за серных пробок в ушах!), поэтому в случае длительного кашля проконсультируйтесь с врачом.
Как лечить кашель?
У кашля может быть множество причин, и лечение в каждом случае разное. Покажите ребенка врачу, чтобы понять, с чем связан кашель и как помочь ребенку.
Если кашель сопровождается отделением мокроты (влажный, продуктивный кашель), для облегчения откашливания нужно стимулировать выделение мокроты. Давайте ребенку больше пить (например, можно давать яблочный сок или теплый куриный бульон, если разрешено по возрасту и если нет аллергии на эти продукты). Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Бороться с непродуктивным (сухим) кашлем можно, уменьшая раздражение верхних дыхательных путей. Чтобы смягчить кашель и успокоить дыхательные пути, давайте ребенку попить воды или яблочного сока, это помогает и при приступе кашля. Избегайте давать газированные напитки или напитки из цитрусовых, так как они могут вызвать раздражение воспаленных слизистых оболочек. Если ребенок переносит мед, попробуйте давать его. Детям старше 6 лет можно рассасывать леденцы от кашля. Если кашель мешает спать, ходить в детский сад и школу, обратитесь к врачу, он назначит противокашлевое средство.
При приступе кашля может помочь пар в ванной. Зайдите в ванную комнату, закройте дверь, включите горячий душ и подождите несколько минут. После того, как ванная наполнится паром, зайдите туда с ребенком, посидите минут 20. Попробуйте почитать книжку или поиграть с ребенком для того, чтобы он отвлекся.
Курить дома категорически воспрещается! Это способствует частым респираторным инфекциям у ребенка и отягощает их течение.
Лекарственные средства, такие как антибиотики и ингаляции с бронхорасширяющими, противовоспалительными и муколитическими препаратами назначаются только врачом и требуются далеко не в каждом случае.
Вверх
Лихорадка
Лихорадка – это повышение температуры тела более 38 ºС. Некоторые симптомы и лабораторно-инструментальные исследования помогают понять причину лихорадки и назначить необходимое лечение.
Если лихорадка сопровождается насморком, кашлем и «покраснением горла», наиболее вероятной причиной является вирусная инфекция. Поскольку антибиотики против вирусов эффекта не оказывают, антибактериальная терапия в случае вирусной инфекции не назначается.
Насторожить должна высокая лихорадка (более 39 ºС) с ознобом. Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Родители должны знать, как помочь лихорадящему ребенку.
В детском возрасте разрешено использовать только препараты ибупрофена (10 мг/кг на прием) и парацетамола (15 мг/кг на прием). Из препаратов на основе ибупрофена в аптеке можно купить нурофен, а из препаратов на основе парацетамола – панадол, цефекон, эффералган. Метамизол-натрий (или анальгин), в том числе в составе «литической смеси» могут вызвать тяжелые осложнения со стороны крови, а нимесулид (нимулид, найз) – жизнеугрожающее поражение печени. Если у ребенка нет тяжелой фоновой патологии, например порока сердца или эпилепсии, и если он удовлетворительно переносит лихорадку (интересуется окружающим, не отказывается от питья, не жалуется на боль), жаропонижающие препараты начинают давать при температуре 38,5 – 39 ºС и выше.
И не нужно добиваться снижения температуры тела сразу до 36,6 ºС! Хорошим эффектом считается снижение лихорадки до 38 ºС. Безопасны и эффективны методы физического охлаждения – обтирание водой комнатной температуры (не спиртом и не уксусом!), которые позволяют за несколько минут снизить температуру тела на 0,5 – 1,0 ºС. Однако если у ребенка озноб, если у него холодные руки и ноги, обтирание эффективным не будет. В таких случаях помогает массаж кистей и стоп, который уменьшает спазм сосудов и улучшает периферическое кровообращение, а также используются препараты спазмолитики, например, но-шпа.
Вверх
Ложный круп
У малышей ложный круп возникает довольно часто, поэтому мамам нужно о нем знать. Только родители могут вовремя заметить первые признаки сужения гортани и вовремя помочь ребенку
- Ложный круп — состояние, при котором ребенку становится трудно дышать из-за сужения дыхательных путей. Причина — вирусные инфекции.
 У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще. - Если у простуженного малыша кашель становится «лающим», а голос осипшим, нужно, чтобы он подышал паром над горячей водой в ванной. Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
Что такое ложный круп?
Круп — это затруднение дыхания из-за сужения гортани. Чтобы почувствовать, где находится гортань, можно приложить руку к передней поверхности шеи и произнести любой звук — гортань будет вибрировать.
Эта часть дыхательных путей достаточно узкая, и если слизистая оболочка отекает, она может полностью перекрыть просвет гортани, и воздух не будет попадать в легкие. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
В отличие от ложного, истинный круп начинается при дифтерии, когда просвет гортани перекрывается плотными пленками. Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Причина ложного крупа - острые вирусные инфекции (например, вирус парагриппа или респираторно-синцитиальный вирус). Слизистая оболочка воспаляется, отекает, и хотя пленки, как при дифтерии, не образуются, результат выходит тот же — ребенку трудно дышать.
Как все начинается?
Обычно сначала появляются привычные симптомы ОРЗ, то есть насморк, кашель, повышение температуры. Первые признаки близости ложного крупа возникают или усиливаются к вечеру — это нарастающий сухой «лающий» кашель и осипший голос.
Затем вдох становится «шумным» — сначала только во время плача или беспокойства, то есть когда малыш глубже и быстрее дышит. Спустя время эти симптомы сохраняются и в спокойном состоянии.
При крупе малышу трудно именно вдохнуть, то есть вдох получается шумным, с усилием, а выдох остается нормальным. Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Можно ли предотвратить ложный круп?
Есть возбудители, которые чаще других вызывают круп: вирус парагриппа, гриппа и респираторно- синцитиальный вирус. Если ребенок заразился именно этой инфекцией, риск развития крупа высок, и, к сожалению, средств, которые от него защищают, нет.
Есть дети, которые переносят простуды без этого осложнения, но у некоторых слизистая оболочка более склонна к отеку, и если один эпизод затруднения дыхания при ОРЗ уже был, вероятно, такие состояния будут повторяться. Родителям нужно быть к ним готовыми — пока ребенок не подрастет, и круп перестанет ему угрожать.
Что делать при ложном крупе?
Если вы заметили его признаки, прежде всего, нужно успокоить себя и ребенка, потому что при волнении мышцы гортани сжимаются, и дышать становится еще тяжелее.
При «лающем» кашле, пока дыхание бесшумно и не затруднено, может помочь паровая ингаляция. Включите в ванной горячую воду, пусть ребенок подышит несколько минут влажным воздухом.
Если это не помогает, и дышать становится трудно (шумный вдох, втяжение яремной ямки), вызывайте «скорую» и продолжайте делать паровую ингаляцию до ее приезда. Врач назначит при крупе специальные ингаляции местным гормональным препаратом. Пусть вас не пугает слово «гормональный», потому что этот препарат действует только в дыхательных путях, устраняя воспаление, и никакое другое лекарство при ложном крупе не будет таким эффективным. В тяжелых случаях врач введет гормон (преднизолон или дексаметазон) внутримышечно. Не тревожьтесь по поводу побочных эффектов, потому что короткие курсы гормонов безопасны, а в таких ситуациях они спасают жизнь.
Если вам предлагают госпитализировать ребенка, не отказывайтесь, потому что после временного облегчения нарушения дыхания могут повториться.
Есть состояния, которые можно спутать с ложным крупом, например, воспаление надгортанника (хряща, который закрывает гортань при глотании). Эта болезнь называется эпиглоттит: температура у ребенка поднимается выше 39 градусов, возникает сильная боль в горле, с трудом открывается рот, и гормональные препараты ребенку не помогают.
При воспалении надгортанника ребенка кладут в больницу и лечат антибиотиками. Но эта болезнь встречается редко, а ложный круп вызывают вирусы, поэтому принимать антибиотики не имеет смысла.
Можно ли прервать приступ крупа своими силами?
Если ложный круп у ребенка возникает не первый раз, вы можете домой специальный прибор для ингаляций — небулайзер (выбирайте компрессорную модель, поскольку ультразвуковая может разрушать препараты, используемые при крупе). Врач напишет вам, какое лекарство иметь дома и в каких дозировках его использовать в случае необходимости.
Ребенок может вернуться в детский сад сразу, как только нормализуется температура тела и малыш будет чувствовать себя хорошо.
Вверх
Рвота и диарея
Острый гастроэнтерит характеризуется повышением температуры тела (от субфебрилитета до высокой лихорадки), рвотой, разжижением стула. Самой частой причиной гастроэнтерита является ротавирус. Наиболее тяжело протекает первый в жизни эпизод ротавирусного гастроэнтерита у детей с 6 месяцев до 2 – 3 лет. Пик заболеваемости этой инфекцией приходится на зиму – весну.
Опасность вирусного гастроэнтерита связана с быстрым обезвоживанием и электролитными нарушениями из-за потери воды и солей с жидким стулом и рвотой. Поэтому принципиально важным является выпаивание ребенка. Для того чтобы не спровоцировать рвоту, выпаивать нужно дробно (1 – 2 чайные ложки), но часто, при необходимости каждые несколько минут. Для удобства можно использовать шприц без иглы или пипетку. Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Суточная потребность в жидкости представлена в таблице:
Вес ребенка Суточная потребность в жидкости
2 – 10 кг 100 мл/кг
10 – 20 кг 1000 мл + 50 мл/кг на каждый кг свыше 10 кг
> 20 кг 1500 мл + 20 мл/кг на каждый кг свыше 20 кг
Кроме того, учитываются текущие потери жидкости с жидким стулом и рвотой – на каждый эпизод диареи/рвоты дополнительно дается 100 – 200 мл жидкости.
Внутривенная регидратация (восполнение дефицита жидкости с помощью капельниц) проводится только при тяжелом обезвоживании и при наличии неукротимой рвоты. Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
В качестве вспомогательных средств используются смекта (но не нужно давать смекту, если она провоцирует рвоту), эспумизан или Саб симплекс. Энтерофурил не рекомендуется к применению, так как он не эффективен ни при вирусных инфекциях, ни при инвазивных бактериальных кишечных инфекциях. В диете в острый период исключают свежие овощи и фрукты (кроме бананов), сладкие напитки, а цельное молоко ограничивают только у старших детей.
Для родителей нужно знать первые признаки обезвоживания – это уменьшение частоты и объема мочеиспусканий, жажда, сухость кожи и слизистых оболочек. При нарастании обезвоживания ребенок становится вялым, перестает мочиться, жажда исчезает, кожа теряет тургор, «западают» глаза. В этом случае терять время нельзя, необходимо вызвать врача и госпитализировать ребенка.
Должно насторожить появление крови и слизи стуле у ребенка, ведь это характерно для бактериальных энтероколитов. Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Вверх
Пневмония
Одной из серьезных болезней у детей является воспаление легких, или пневмония. Пневмония может представлять угрозу для жизни ребенка. К счастью, современная медицина научилась хорошо справляться с пневмонией, и эту болезнь в большинстве случаев можно вылечить полностью. Поэтому если ваш малыш заболел с повышением температуры тела и кашлем, обратитесь к педиатру. При подозрении на пневмонию врач может назначить рентгенографию легких, что позволяет подтвердить диагноз.
Что такое пневмония?
Пневмония — это воспаление ткани легкого, то есть самого глубокого отдела органов дыхания. В норме в легких происходит газообмен, то есть кислород из воздуха попадает в кровь, а углекислый газ выделяется из крови в окружающую среду. Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Что является причиной пневмонии?
Инфекций, которые могут вызвать пневмонию, очень много. Самой частой причиной так называемой «типичной» пневмонии является пневмококк (Streptococcus pneumoniae). Пневмококковая пневмония сопровождается лихорадкой, кашлем, одышкой, вялостью и снижением аппетита. Реже пневмонию вызывают другие возбудители — гемофильная палочка (Haemophilus influenzae) типа b, пиогенный стрептококк (Streptococcus pyogenes) и золотистый стафилококк (Staphylococcus aureus). «Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
Каковы симптомы пневмонии?
Наиболее важный симптом пневмонии — это лихорадка. У маленького ребенка лихорадка может быть единственным проявлением. Должны особенно насторожить лихорадка выше 39,5 °С с ознобом и лихорадка, которая плохо снижается после приема жаропонижающих препаратов. Хотя не всегда высокая лихорадка, которая плохо реагирует на жаропонижающие, — это симптом пневмонии. Это может быть проявлением респираторной вирусной инфекции.
Второй важный симптом пневмонии — это кашель. Имеет значение характер кашля. Особенно настораживают «глубокий» кашель, кашель в ночное время и кашель до рвоты.
Тяжелая пневмония обычно сопровождается одышкой, то есть учащенным и затрудненным дыханием. Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Очень важные признаки, говорящие в пользу пневмонии — это симптомы интоксикации, такие как утомляемость, слабость, отказ от еды и даже питья. При этом, в отличие от пневмококковой пневмонии, при микоплазменной пневмонии ребенок может чувствовать себя хорошо.
Кашель и хрипы в легких являются симптомами не только пневмонии, но и бронхита. Очень важно, чтобы врач отличил пневмонию от бронхита, так как при бронхите антибиотики требуются далеко не всегда и только при подозрении на его микоплазменную этиологию.
Что может произойти, если не лечить пневмонию?
Это чревато осложнениями, которые чаще случаются, если пневмонию не лечить. Осложнениями пневмонии являются воспаление плевры (плеврит) и формирование полости в легком, заполненной гноем (абсцесс легкого). В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
Как лечить пневмонию?
При бактериальной пневмонии врач назначит антибиотик. Какой антибиотик выбрать решит врач в зависимости от предполагаемой причины пневмонии. В большинстве случаев ребенку можно дать антибиотик внутрь (в виде суспензии или таблеток), а не в уколах. Эффект антибиотика наступает в течение 24 — 48 часов. Если по прошествии 1 — 2 суток ребенку лучше не стало и повышение температуры сохраняется, обратитесь к врачу повторно.
Обычно при пневмонии ребенок может лечиться дома. Госпитализация требуется при тяжелом и осложненном течении пневмонии, когда ребенку нужны внутривенные введения антибиотика, дополнительный кислород, плевральные пункции и другие серьезные медицинские вмешательства.
При повышении температуры тела более 38,5 — 39 °С дайте ребенку жаропонижающие (ибупрофен или парацетамол). Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Можно ли предотвратить пневмонию?
Существуют вакцины, призванные защитить от пневмококка и гемофильной палочки, которые вызывают наиболее тяжелые формы пневмонии (против пневмококка — вакцины «Превенар», «Пневмо 23», против гемофильной палочки — «Акт-ХИБ», «Хиберикс», компонент против гемофильной палоки входит в состав вакциеы «Пентаксим», компоненты против пневмококка и гемофильной палочки одновременно входят в состав «Синфлорикс»). Так как пневмококковая пневмония нередко развивается как осложнение гриппа, полезной оказывается вакцинация от гриппа. Очень важно, чтобы родители не курили в присутствии ребенка, так как пассивное курение делает легкие слабыми и уязвимыми.
Вверх
Пневмония (у детей) (Pneumonia (Child))
Пневмония (pneumonia) является инфекцией, которая вызывает глубокое поражение легких. Она может быть вызвана вирусом или бактериями.
Симптомы пневмонии у детей могут включать в себя следующее:
Кашель
Повышенная температура
Рвота
Учащенное дыхание
Беспокойное поведение
Плохой аппетит
Пневмония, вызванная бактериями, обычно лечится с помощью антибиотиков (antibiotic). В течение 2 дней после начала приема антибиотика ваш ребенок должен почувствовать себя лучше. Пневмония пройдет через 2 недели. Пневмония, вызванная вирусом, не лечится антибиотиками. Она может длиться до 4 недель.
Уход в домашних условиях
При лечении ребенка в домашних условиях соблюдайте приведенные ниже рекомендации.
Жидкости
Повышенная температура приводит к тому, что организм ребенка теряет больше воды, чем обычно. Для детей младше 1 года:
Продолжайте регулярное грудное или искусственное вскармливание.
Между кормлениями давайте ребенку раствор для пероральной регидратации (oral rehydration solution) в соответствии с рекомендациями, полученными от лечащего врача ребенка. Этот раствор можно приобрести в продовольственных магазинах и аптеках без рецепта.
Для детей старше 1 года:
Давайте ребенку большое количество жидкостей, таких как вода, соки, газированные напитки без кофеина, имбирный эль, лимонад, фруктовые напитки или фруктовый лед.
Питание
Не беспокойтесь, если ребенок в течение нескольких дней отказывается есть твердую пищу. Это нормально. Убедитесь, что ребенок пьет большое количество жидкости.
Физическая активность
Дети, у которых повышена температура, должны оставаться дома, отдыхая или играя в спокойные игры. Постарайтесь сделать так, чтобы ребенок чаще спал. Когда жар пройдет, ребенок будет чувствовать себя лучше, и к нему вернется аппетит, он сможет снова посещать детский сад или школу.
Сон
Часто возникают периоды сонливости и возбудимости. Ребенок с заложенным носом будет спать лучше, если его голова и верхняя часть тела будут приподняты. Вы также можете приподнять изголовье кровати, поставив его на брусок высотой 6 дюймов (15 см).
Кашель
Болезнь обычно сопровождается кашлем. Рекомендуется установить у кровати увлажнитель воздуха с холодным паром. Не доказано, что эффективность отпускаемых без рецепта лекарственных средств от кашля и простуды (cold) эффективнее плацебо (сладкий сироп, не содержащий лекарственных средств). Однако эти препараты могут вызывать тяжелые побочные эффекты, особенно у детей младше 2 лет. Не давайте отпускаемые без рецепта лекарственные средства от кашля и простуды детям младше 6 лет, если только вы не получили такие указания от лечащего врача.
Не курите рядом с ребенком и не позволяйте курить другим. Сигаретный дым может усугубить кашель.
Заложенность носа
Очищайте нос у младенцев с помощью спринцовки. Перед очищением носа можно закапать в каждую ноздрю по 2–3 капли соленой воды (солевого раствора). Это поможет удалить выделения. Солевые капли для носа (saline nose drops) можно приобрести без рецепта. Вы можете приготовить солевой раствор сами, добавив 1/4 чайной ложки поваренной соли в 1 чашку воды.
Лекарственные средства
Если не было назначено другое лекарственное средство, для уменьшения жара, а также устранения беспокойства или дискомфорта используйте ацетаминофен (acetaminophen). Дети старше 6 месяцев могут принимать вместо ацетаминофена ибупрофен (ibuprofen). Если у вашего ребенка хроническая печеночная (chronic liver disease) или почечная недостаточность (chronic kidney disease), перед применением этих лекарственных средств необходимо проконсультироваться с врачом. Также проконсультируйтесь с врачом, если у ребенка когда-либо была язва желудка (stomach ulcer) или желудочно-кишечное кровотечение (GI bleeding). Не давайте аспирин (aspirin) детям младше 18 лет, у которых повышена температура. Он может вызвать тяжелое поражение печени (liver damage).
Если назначен антибиотик (antibiotic), давайте его в соответствии с назначением, пока он не закончится. Необходимо продолжать принимать его, даже если ваш ребенок уже почувствовал себя лучше. Давайте ребенку в точности ту дозу антибиотика, которая была назначена, не больше и не меньше.
Последующее наблюдение
Если вашему ребенку не станет лучше в течение следующих 2 дней (или в соответствии с полученными указаниями), посетите врача повторно.
Если были сделаны рентгеновские снимки, с ними ознакомится врач-рентгенолог. Вам будет сообщено обо всех результатах, которые могут повлиять на лечение вашего ребенка.
Когда необходимо обратиться за медицинской помощью
Незамедлительно обратитесь к врачу в следующих случаях:
Если вашему ребенку менее 12 недель и у него температура 100,4 °F (38 °C) или выше. Вашему ребенку может потребоваться осмотр у врача.
У ребенка любого возраста температура неоднократно поднимается выше 104 °F (40 °C).
Ребенку менее 2 лет, и у него повышена температура на протяжении более 24 часов. Ребенку 2 года или больше, и у него повышена температура на протяжении более 3 дней.
Кроме того, необходимо незамедлительно обратиться к врачу в любом из следующих случаев:
Учащенное дыхание. У новорожденного младше 6 недель — более 60 вдохов в минуту. У ребенка в возрасте от 6 недель до 2 лет — более 45 вдохов в минуту. У ребенка в возрасте от 3 до 6 лет — более 35 вдохов в минуту. У ребенка в возрасте от 7 до 10 лет — более 30 вдохов в минуту. У ребенка старше 10 лет — более 25 вдохов в минуту.
Свистящее или затрудненное дыхание
Ушная боль, боль в носовых пазухах, ригидность или боль в мышцах шеи, головная боль, диарея или многократная рвота
Необычно беспокойное поведение, сонливость или спутанность сознания
Появление новой сыпи
Отсутствие слез при плаче, «запавшие» глаза или сухость во рту, отсутствие мочеиспускания в течение 8 часов у младенцев или уменьшение количества мочи у детей старшего возраста
Бледная или синеватая кожа
Хрюкающие звуки
Заложенность, боль, шум в ушах: причины, лечение, как избавиться | Болит ухо при насморке, отите, при простуде
Заложенность уха – состояние, которое однажды испытывал каждый. У человека возникает неприятное ощущение, чувство закупоривания ушной раковины, жалобы на переливание жидкости либо шуршание и треск в ухе, снижение остроты слуха.
Почему закладывает уши?
Заложенность ушей может возникнуть по самым разным причинам. Наиболее распространенные из них:
- Серная пробка. Ушная сера вырабатывается для создания естественной преграды частицам пыли и воде, которые могут попасть в уши. Иногда при неправильной обработке ушной раковины сера уплотняется, создавая пробку, и появляется чувство заложенности;
- Тубоотит, или воспаление евстахиевой трубы, которое развивается в результате неправильного промывания носа и длительного лечения насморка;
- Аллергические реакции, которые провоцируются сезонными или другими внешними раздражителями;
- Отит, когда, кроме заложенности, ощущается острая боль в воспаленном ухе;
- Хроническая тугоухость, которая вызывает чувство постепенной заложенности ушей и снижение уровня слуха;
- Инородные тела наружного слухового прохода и барабанной полости.
- Среди причин заложенности уха есть и серьезные заболевания, поэтому оставлять без внимания этот симптом нельзя.
Что делать, если в ушах сера?
Часто хочется взять ватную палочку и просто прочистить ушную серу. Делать это, если появилось чувство заложенности, нельзя. Необходимо записаться к специалисту, который оценит степень заложенности и ее причину, а затем окажет профессиональную медицинскую помощь. Ушная пробка промывается специальными инструментами, занимает этот процесс пару минут и не доставляет никаких болезненных ощущений. После промывания важно соблюдать правила ухода за ушами, врач может прописать также капли в уши.
Как избавиться от заложенности уха?
У здорового человека неприятное ощущение заложенности проходит быстро. Для того чтобы слух пришел в норму, достаточно попить воды, рассосать леденец или пожевать жвачку. Есть специальное упражнение, которое помогает увеличить давление в среднем ухе:
- делаем глубокий вдох,
- зажимаем пальцами нос и закрываем рот,
- медленно выдыхаем.
Если вы услышите легкий хлопок в ухе, паниковать нет причины: барабанная перепонка вернулась в нормальное положение. Иногда упражнение нужно повторить несколько раз. Однако помочь оно может только в том случае, если в ушах не идет инфекционный процесс, ставший главной причиной проблемы.
Как отличить обычную заложенность от болезни?
Кратковременная заложенность и шум в ушах могут появиться во время простудного заболевания, они чаще всего проходят самостоятельно после устранения другой симптоматики. Однако существуют инфекционные болезни, которые протекают непосредственно в слуховой трубе или среднем ухе. Понять, что необходимо дополнительное лечение заложенности ушей, можно по следующим признакам:
- симптомы простуды проходят, а уши по-прежнему беспокоят,
- заложенность ушей сохраняется длительное время и сопровождается болью,
- смена положения и медленные выдыхания воздуха не помогают,
- наблюдается снижение остроты слуха,
- из слухового прохода появляются выделения,
- заложенность сопровождается головокружениями.
Лечение болезней уха
Когда основное заболевание вылечено, а заложенность и шум в ушах не проходят, врач проведет дополнительное обследование слухового аппарата. Это визуальный осмотр и специальные инструментальные методы диагностики. В зависимости от причины патологии будут назначены лекарственные препараты и лечебные процедуры. После прохождения терапевтического курса в большинстве случаев заложенность уха проходит без последствий для пациента. Не допустить осложнений поможет своевременное обращение к специалисту.
Проконсультироваться о причинах заложенности ушей и записаться к специалисту вы можете, позвонив в нашу клинику или через форму на сайте.
УЗНАТЬ ЦЕНЫ
Почему мой нос постоянно свистит?
У всех нас тот или иной раз свистел нос, но свистел ли ваш нос так сильно, что вам приходилось спрашивать себя: «Почему мой нос постоянно свистит?»
Свист в носу редко бывает серьезным заболеванием и обычно проходит сам по себе. Но если вы постоянно и постоянно насвистываете носом при вдохе, выдохе или и том и другом, это может быть признаком основной проблемы.
Давайте посмотрим, почему ваш нос может начать так часто свистеть, и что вы можете с этим поделать.
Почему у меня свистит нос? Выявление причин свиста в носу.
Самая частая причина насморка - простая заложенность носа. Например, у вас гораздо больше шансов столкнуться со свистом из носа, когда у вас заложенный нос и вы не можете нормально дышать через ноздри.
Это потому, что свист в носу вызван сужением дыхательных путей (например, когда мы делаем открывание рта меньше, чтобы так свистеть). Если вы заметили, что ваш нос начал свистеть, когда страдаете аллергией в Хьюстоне, когда у вас простуда, или когда вы боретесь с инфекцией носовых пазух, скорее всего, причина вашего свистящего носа - заложенность носа.
Есть несколько анатомических факторов, которые могут увеличить вероятность того, что ваш нос начнет свистеть. Первый из них - полип.
Что такое полип в носу?
Носовые полипы - это небольшие незлокачественные образования, которые свисают, как слезинки или гроздья винограда, со слизистой оболочки носовых ходов. Поскольку носовые полипы способствуют закупорке носовых ходов, они делают условия в носу более идеальными для свиста.
Может ли искривленная перегородка вызывать свист?
Носовая перегородка - это причина того, что у вас две ноздри вместо одной; это кость и хрящ, разделяющие носовые ходы.Перегородка не всегда проходит по идеально прямой линии, отсюда мы и получили термин «искривленная перегородка».
Около 80% населения Северной Америки имеет искривленную перегородку, но некоторые перегородки искривлены сильнее, чем другие. В сочетании с заложенностью носовая перегородка менее прямой, чем в среднем, может сделать условия в носу более идеальными для свиста.
Что такое перфорированная перегородка?
Перфорированная перегородка - это перегородка с отверстием, разрывом или другими дефектами, которые не являются изогнутыми.Перфорированная перегородка может быть вызвана чем угодно: инфекцией, физической травмой, воспалением, пирсингом, употреблением наркотиков или даже предыдущей операцией на носу.
Как вы можете догадаться, небольшое отверстие в носовой перегородке может вызывать носовой свист с заложенностью или без нее. Вот почему, если у вас длительный или хронический носовой свист, ваш врач, скорее всего, проверит, есть ли у вас перфорированная перегородка.
Дополнительная литература: Понимание связи между отклонением перегородки и апноэ сна .
Как перестать свистеть в носу?
Теперь, когда вы знаете ответ на вопрос: «Почему у меня свистит нос?» пора поговорить о том, как остановить пение шноза. Если свист в носу вызван заложенностью носа из-за аллергии, простуды или инфекции носовых пазух, то знание того, как остановить свистящий нос, сводится к лечению состояния, которое его вызывает.
А пока вы можете попытаться очистить заложенность носа физиологическим раствором или расширить ноздри (и, следовательно, пространство, через которое может проходить воздух) с помощью назальных полосок.
Если носовой свист вызван сильно искривленной перегородкой или перфорированной перегородкой, ваш ЛОР может порекомендовать операцию на пазухах, чтобы выпрямить перегородку или закрыть отверстие. Однако в некоторых случаях инвазивная хирургия носовых пазух может не потребоваться, если пациент решит пройти процедуру баллонной синупластики.
Баллонная синупластика при свистящем носу
В отличие от традиционной хирургии носовых пазух, которая требует разрезания кости и хряща и часто требует длительного периода восстановления, баллонная синупластика является минимально инвазивной, может выполняться в офисе и имеет короткое время восстановления ( обычно 24–48 часов).
Во время процедуры ваш ЛОР надувает эндоскопический баллон в полости пазухи. Когда баллон надувается, он расширяет стенки пазух и может помочь восстановить надлежащий дренаж. Другими словами, это дает воздуху больше пространства для прохождения через нос и помогает убрать заложенность, вызывающую свисток.
Нос не перестанет свистеть? Каплан Sinus Relief может помочь.Хотите больше ответов на вопрос «Почему у меня свистит нос?» Хотите узнать, как баллонная синупластика может помочь не только при заложенности носа и искривленной перегородке, но и при инфекциях носовых пазух, аллергии и других проблемах с носовыми пазухами?
Др.Майкл Каплан из Kaplan Sinus Relief - пионер процедуры баллонной синупластики. Он хорошо известен выполнением баллонной синупластики в Хьюстоне, а также тем, что был одним из первых врачей в этом районе, которые предложили осторожным пациентам возможность пройти успокаивающую внутривенную седацию для баллонной синупластики.
Свист в носу может быть забавным какое-то время, но как только он станет постоянным в вашей жизни, шутка быстро исчезнет. Персонал Kaplan Sinus Relief серьезно отнесется к вашим опасениям и будет работать с вами, чтобы избавиться от этой досадной проблемы.
Чтобы начать работу, просто свяжитесь с нами через Интернет или позвоните нам сегодня по телефону 713-766-1818.
Другие полезные статьи от Kaplan Sinus Relief:
Почему у меня свистит нос?
Свист в носу поначалу может показаться забавным. Но если свист не исчезнет, он может быстро стать раздражающим, нарушая концентрацию днем и нарушая сон ночью. Но является ли это признаком серьезной проблемы со здоровьем? Это возможно.
Свист является признаком препятствия потоку воздуха и может быть результатом следующего:
- Заложенность носовых ходов - Избыток слизи или воспаление в носовых проходах может быть причиной свистящих звуков, вызванных простудой или аллергией.Свист носит временный характер, однако вы можете использовать безрецептурные противозастойные средства от простуды или антигистаминные препараты от аллергии. Другие средства включают использование нети-пот или носовых полосок, чтобы открыть носовые проходы.
- Искривленная или перфорированная перегородка - Перегородка - это костная структура в центре носа, разделяющая правую и левую носовые полости. Когда конструкция смещена по центру или изогнута, естественный поток воздуха часто затрудняется, что в некоторой степени вызывает симптомы.Громкое дыхание и храп чаще связаны с искривлением перегородки. Причиной свиста с большей вероятностью может быть другое состояние перегородки.
Если вы слышите свист каждый раз, когда дышите через нос, возможно, у вас перфорированная перегородка. Перфорированная перегородка возникает, когда в кости есть небольшое отверстие или разрыв, разделяющий нос на две части. Когда воздух проходит через отверстие от одной ноздри к другой, воздушный поток создает звук свистка.
Хотя перфорированная перегородка может зажить сама по себе, существует несколько вариантов лечения или восстановления перегородки. Терапия первой линии может включать использование солевых спреев и антибиотиков. Затем нехирургическая процедура включает установку протезной «пуговицы», чтобы закрыть отверстие. В более тяжелых случаях предпочтительным вариантом является хирургическое вмешательство.
- Возможно, что полипов носа или увеличенных носовых раковин могут способствовать появлению носового свиста, так как любое из этих состояний может изменять поток воздуха в носовых проходах.Рекомендуется консультация и осмотр сертифицированного отоларинголога.
Чтобы узнать больше и прекратить свист, запишитесь на консультацию к одному из наших врачей. Свяжитесь с Oakdale ENT сегодня.
Свистит ли ваш нос при дыхании?
Если у вас простуда или насморк, вы можете заметить, что ваш нос «свистит», когда вы дышите через него.Это может быть из-за слизи или других скоплений, которые закупоривают ваши носовые ходы, но если вы заметили свистящий звук, когда вы не боретесь с простудой, это может быть связано с отверстием в перегородке. Это отверстие, известное как перфорация перегородки, может находиться как раз в нужном месте и быть точно такого размера, чтобы вызывать свистящий звук при прохождении через него воздуха. Перегородка (стенка, разделяющая левую и правую носовые полости) должна быть прямой и без отверстий, но это не всегда так. Люди с искривленной перегородкой (когда перегородка смещена в одну сторону) также могут испытывать свист при дыхании через нос.В нашей ЛОР-клинике в Шугар Ленд мы можем правильно диагностировать и лечить перфорацию перегородки или искривление перегородки, а также устранить свист.
Исправление ошибки
Возможно исправление перфорированной или искривленной перегородки, одним из вариантов является хирургическое вмешательство. Наши врачи понимают, что операция на носу может быть пугающей возможностью, но они сделают все, что в их силах, чтобы развеять ваши страхи. Операция может заключаться в закрытии перфорации или ее увеличении, чтобы при дыхании не издавался свистящий звук.При искривлении перегородки операция состоит из отделения слизистой оболочки носа (мягких тканей, выстилающих носовые ходы) от перегородки и выпрямления или обрезки хряща и кости. Эта процедура очень точна и может не потребовать много времени, чтобы исправить проблему. Для выздоровления может потребоваться наложение шины на нос, чтобы помочь заживлению, и наши врачи дадут вам инструкции по уходу на дому, чтобы все зажило должным образом. Возможно, вы не сможете сморкаться в течение нескольких дней (даже если вам может казаться, что вам нужно это делать каждые пять минут), и если вам нужно чихнуть, обязательно делайте это с открытым ртом, чтобы все давление не исчезло. т идти через нос.
Процедура ремоделирования носовых дыхательных путей Vivaer
Миллионы людей борются с обструкцией носовых дыхательных путей, которая ограничивает их поток воздуха через нос. Единственными вариантами лечения до сих пор были дыхательные полоски и лекарства, которые обеспечивали только временное облегчение, и хирургическое вмешательство, которое является болезненным, инвазивным и требует много времени для восстановления. Однако сегодня ваш врач может выполнить процедуру ремоделирования дыхательных путей Vivaer прямо в своем кабинете, чтобы помочь вам дышать лучше.
Вариант лечения Vivaer:
Неинвазивно: Он направляет контролируемую энергию в определенные области, эффективно изменяя форму носовых дыхательных путей, не повреждая ткани. С Vivaer нет удаления или разрушения тканей, без разрезов или разрезов, а также без внешних изменений или имплантатов.
Это процедура в офисе: Vivaer - это простой вариант лечения в офисе, который легко интегрируется в практику врача с минимальным нарушением рабочего процесса.
Предлагает клинически подтвержденные результаты: Пациенты испытали значительное улучшение носового воздушного потока и результаты.
Хьюстон ЛОР и аллергия - ваш источник проблем с носовым дыханием
Если вам надоело слышать свистящий звук каждый раз, когда вы дышите через нос, или ваш супруг или другой значимый человек сказал вам, что вы громко храпите и что ваш нос свистит, когда вы спите, возможно, пришло время запланировать запись в нашу ЛОР-клинику.Мы можем лечить любые заболевания ушей, носа или горла, и мы хотим помочь вам жить более здоровой и счастливой жизнью. Вы можете заметить, что в одни моменты свист сильнее, чем в другие, и это может быть связано с воспалением носа или синуситом. Если свист постоянный и никогда не становится громче или тише, это может быть из-за перфорации перегородки или ее искривления.
Мы стремимся помочь вам выяснить причину состояния носа, и вы можете записаться на прием через Интернет или позвонить нам по телефону (281) 649-7200.Мы работаем с понедельника по пятницу и будем рады помочь вам со всеми вашими ЛОР-потребностями!
Что могут означать общие симптомы носа
Носовые симптомы, также называемые назальными симптомами, включают любые симптомы, влияющие на нос. В носу есть две носовые полости (ноздри или ноздри), выстланные слизистыми оболочками и разделенные хрящевой стенкой, называемой перегородкой. Носовая кость (или переносица) образует верхнюю часть носа.
Помимо дыхания, нос отвечает за улавливание мелкого мусора и других потенциально опасных частиц в воздухе, чтобы они не попадали в легкие.В носу также находятся особые клетки, отвечающие за обоняние, которые согревают и увлажняют воздух, прежде чем он попадет в легкие.
Поскольку нос выполняет такие важные респираторные функции, он часто является источником симптомов, вызываемых респираторными заболеваниями, включая простуду, грипп, синусит и аллергический ринит. Кроме того, нос является наиболее заметной чертой лица и легко подвергается травмам и травмам. Фактически, по данным Американской академии семейных врачей, травмы носа составляют около 40% процентов травм лицевых костей (Источник: AAFP).
Симптомы носа различаются в зависимости от основного заболевания, расстройства или состояния. Типичные симптомы со стороны носа включают:
- Травма или деформация носа
- Заложенность или заложенность носа
- Выделения из носа (насморк) прозрачные, желтые, беловатые, кровянистые или зеленые
- Шумный или свистящий звук при дыхании через нос, особенно ночью
- Эрозия тканей (опухоли, употребление ингаляционных наркотиков)
Симптомы носа могут появиться в любом возрасте, от новорожденных до пожилых людей.В зависимости от причины симптомы со стороны носа могут начаться внезапно и быстро исчезнуть, например, при изолированном кровотечении из носа из-за временной сухости носа. Симптомы носа также могут развиваться со временем и возникать вместе с дополнительными симптомами.
В некоторых случаях основные причины носовых симптомов, такие как рак носа или синусит, могут быть серьезными или опасными для жизни. Немедленно обратитесь за медицинской помощью , если у вас появились необъяснимые симптомы со стороны носа, симптомы, которые не улучшаются после лечения, или если у вас жар, который держится более 48 часов.
Немедленно обратитесь за медицинской помощью (позвоните 911). , если у вас или у кого-то из ваших близких есть симптомы из носа, сопровождающиеся одышкой, хрипом, высокой температурой (выше 101 градуса по Фаренгейту), отеком лица или языка либо изменением бдительности или сознания. .
Мой нос свистит, стоит ли мне беспокоиться?
Проблемы с перегородкой
Перегородка - это хрящ в носу, отделяющий ноздри друг от друга.В здоровом и типичном носу он плотно сидит в центре, равномерно разделяя обе стороны. Но, будучи хрящом, перегородка уязвима для повреждения, что может привести к проблемам со здоровьем и негативно повлиять на качество вашей жизни.
Одно из возможных осложнений - искривление перегородки. Искривленная перегородка - это когда перегородка явно неровная, в результате чего одна ноздря больше другой. Это может вызвать затруднение дыхания и еще одну возможную причину свиста в носу. Однако не все искривленные перегородки одинаковы.Некоторые из них могут быть врожденными, то есть люди родились с ним, что не может существенно повлиять на их жизнь.
Некоторые искривленные перегородки возникают в результате травмы носа. Причиной этого состояния может быть любое событие: от автомобильной аварии до травмы контактного спорта и удара в нос.
Однако другой не менее вероятной причиной свиста является перфорированная перегородка. Эта травма возникает при образовании дыры в перегородке. У него широкий спектр симптомов, от легких до тяжелых.Во многих случаях эти симптомы различаются в зависимости от размера отверстия. Когда воздух проходит через это отверстие из одной ноздри в другую, это может вызвать свист, который вы слышите.
Лечение
Чтобы избавиться от свиста из носа, вам нужно будет устранить его первопричину. Лечение заложенности носа будет отличаться от лечения перегородки.
Заложенность носа обычно вызывается незначительными заболеваниями, такими как грипп, простуда и инфекции носовых пазух.Вот несколько домашних средств и лекарств, отпускаемых без рецепта, которые вы можете попробовать облегчить:
И искривленные, и перфорированные перегородки по-прежнему используют те же методы лечения, которые перечислены выше, для устранения различных симптомов, связанных с этими состояниями. Однако, если эти методы лечения не приводят к значительному улучшению вашей ситуации, скорее всего, потребуется операция. При искривлении перегородки эта операция называется септопластикой. Врачи проводят целый ряд операций, в том числе вставляют шину в нос, чтобы перегородка снова стала прямой.
Один из нехирургических методов лечения перфорированной перегородки заключается в закрытии отверстия протезной пуговицей. Ваш врач может заполнить это отверстие с помощью местной анестезии. Однако, если врачи сочтут это целесообразным, вам может потребоваться более агрессивное лечение, чтобы закрыть отверстие. В некоторых случаях вам придется перенести операцию, когда врач может использовать хрящ из других частей вашего тела, чтобы залатать это отверстие.
Когда обращаться к врачу
Часто эти условия не оказывают существенного влияния на качество вашей жизни.Они могут вызвать легкий дискомфорт, но в остальном с ними можно справиться. Но как только они начнут влиять на ваше общее самочувствие и дыхание, вам следует записаться на прием к врачу.
Перфорированная перегородка | Центр углубленного изучения ЛОР и аллергии
Варианты лечения для восстановления перфорации перегородки
Существуют различные варианты лечения, которые могут помочь пациентам с перфорированной перегородкой. Способы лечения варьируются от местных мазей до хирургических вмешательств, хотя некоторые из них предназначены для облегчения симптомов, а не для устранения проблемы в долгосрочной перспективе.Важно обсудить с врачом все варианты лечения, прежде чем выбрать правильный план лечения для вашего уникального случая.
Мази и увлажняющие средства для местного применения
Увлажняющая мазь или крем можно использовать для предотвращения высыхания носовой перегородки, позволяя ей более эффективно заживать и регулироваться. Перед использованием мази или смягчающего средства обязательно посоветуйтесь с врачом, так как некоторые из них могут содержать вредные ингредиенты.
Ополаскиватель солевым раствором
Регулярные полоскания солевым раствором могут смягчить корки и помочь увлажнить внутреннюю часть носа, уменьшая дискомфорт и помогая увлажнять воздух при попадании в дыхательные пути.
Спрей назальный
Некоторые рецептурные назальные спреи могут быть полезны для уменьшения симптомов перфорированной перегородки, но их нужно тщательно продумывать, поскольку другие назальные спреи высушивают нос и ухудшают состояние.
Перегородочная кнопка
Пуговица с перегородкой - это мягкая пластиковая пробка, которую можно вставить, чтобы заполнить отверстие в перегородке. Имплант не виден окружающим и обычно безболезнен, хотя иногда некоторые пациенты испытывают дискомфорт.Пуговицу с перегородкой можно легко удалить, когда перегородка пятится, или если у пациента возникнут какие-либо проблемы.
Хирургия перфорации перегородки
Когда симптомы перфорированной перегородки настолько сильны, что влияют на качество вашей жизни, возможно, пришло время подумать об операции по восстановлению перфорации перегородки. Это лучший способ исправить перфорированную перегородку на длительный срок и с первой попытки. Цель этой операции - закрыть или уменьшить отверстие в перегородке, используя здоровую ткань из другого места носа, чтобы закрыть или залатать перфорацию.Этот метод пересадки кожи восстанавливает барьер между левыми и правыми дыхательными путями, что приводит к улучшению дыхания, уменьшению образования корок и свиста и уменьшению кровотечений.
Если перфорация перегородки небольшая, процедура обычно может быть завершена через ноздри без внешних разрезов, не оставляя видимых шрамов. Если необходимо проинформировать о внешнем разрезе для лечения перфорированной перегородки (как правило, в тяжелых случаях), процедура может быть выполнена через небольшой, хорошо скрытый разрез прямо под носом.Операция обычно проводится под общим наркозом, но это все еще незначительная процедура, поэтому вас выпишут домой в тот же день.
Что такое перфорация перегородки?
Факты о перфорации перегородки
Перфорация перегородки, также называемая перфорированной перегородкой, представляет собой «дыру» в носовой перегородке и считается очень сложной проблемой. Носовая перегородка - это ткань, которая разделяет нос на две отдельные стороны.Носовая перегородка - это перегородка в носовой полости, которая обеспечивает правильный поток воздуха через носовые проходы. Если перегородка перфорирована, воздушный поток может быть турбулентным или затрудненным, вызывая затрудненное дыхание, образование корок и другие симптомы. Важно отметить, что перфорация находится в хрящевой и / или костной части перегородки. Это не просто однослойное отверстие - отсюда сложность условия. На самом деле это трехслойное «сквозное» отверстие, что затрудняет исправление проблемы.Перфорация нарушает все три слоя ткани, включая правую и левую слизисто-надхрящницу, а также хрящ или кость перегородки между ними.
На этом поперечном сечении носа показаны 3 отдельных слоя, которые необходимо закрыть для восстановления перфорированной перегородки. Носовая перегородка - это перегородка, разделяющая нос на две стороны.
Причины перфорации перегородки
Отверстие или перфорация носовой перегородки может возникнуть в результате предыдущей операции на носу, химического повреждения мембран, перелома носа или другой травмы носа.С этой проблемой даже связано долгосрочное использование определенных стероидов или других спреев для носа. Перегородка и ее покровные слои нежные и легко повреждаются.
Общие причины
Наиболее частые причины перфорации перегородки перечислены ниже:
- Предыдущие операции на носу: К сожалению, после септопластики и ринопластики возникает много перфораций. Кроме того, повреждение перегородки может быть следствием хирургического вмешательства на носовых пазухах и прижигания перегородки при кровотечении из носа.Эти случаи довольно сложны, когда большая часть нормального хряща перегородки удалена.
- Употребление кокаина: даже однократное употребление кокаина в нос может вызвать отверстие в перегородке. Уличный кокаин редко бывает чистым, и его часто обрабатывают абразивными и раздражающими веществами, такими как тальк или бура, которые в сочетании с кокаином разъедают перегородку и хрящ. Сам кокаин оказывает сильное сосудосуживающее действие, вызывая снижение кровоснабжения. Хроническое употребление кокаина ухудшается и может полностью разрушить внутреннюю часть носа, что приведет к инфекциям, сильному рубцеванию и полному коллапсу носа.В случае полного разрушения перегородки и коллапса носа эти случаи могут не подлежать ремонту.
- Травма: новый или предыдущий перелом носа в результате несчастного случая или спортивной травмы может вызвать перфорацию. Часто эти перфорации могут оставаться незамеченными, пока не проявятся симптомы и отверстие не увеличится.
- Инфекция: Перфорация, которая изначально была маленькой, может увеличиться из-за продолжающегося воспаления или инфекций.
- Длительное использование назальных стероидов или противоотечных средств: Некоторые стероидные спреи для носа могут вызывать сильное раздражение слизистой оболочки перегородки при длительном применении и могут привести к перфорации.
- Чрезмерное долгое ковыряние в носу
- Аутоиммунные состояния: некоторые системные заболевания могут предрасполагать к перфорации перегородки, включая почечные заболевания, васкулиты и коллагеновые сосудистые нарушения, такие как волчанка, ревматоидный артрит и полихондрит.
Симптомы перфорированной перегородки
При наличии перфорации перегородки у пациента может появиться любое количество неприятных и раздражающих симптомов, которые усложняют повседневную жизнь. Это может быть представлено одним или комбинацией перечисленных ниже симптомов, которые могут занимать очень много времени, раздражать, а в некоторых случаях настолько ослаблять, что требуют изменения образа жизни.
Общие симптомы
- Корки в носу: Когда края отверстия открыты, корки образуются и увеличиваются при дыхании, требуя ежедневного орошения носа и частых визитов к врачу для удаления корок. Иногда корки вызывают неприятный запах, который окружающие могут легко различить. Когда корки заполняют нос, обоняние пациента также ухудшается.
- Носовое кровотечение: Необработанные края перфорации могут самопроизвольно кровоточить в самый нежелательный момент.Если достаточно часто, кровопотеря может быть значительной. Когда кровотечение прекращается, образуются корки и корки, которые затем закупоривают носовые дыхательные пути.
- Свист: Когда перфорация небольшая, поток воздуха через нос может вызывать свистящий звук, который может быть довольно неприятным и постоянным.
- Затруднение дыхания: Иногда более крупная перфорация нарушает нормальный носовой цикл и поток воздуха, вызывая у пациентов ощущение, что их носы плохо работают. Обычно при восстановлении перегородки восстанавливается нормальное дыхание, если внутренние рубцы не были чрезмерными.
- Насморк: Ринорея - это медицинский термин, обозначающий насморк. Когда у вас перфорированная перегородка, ненормальный воздушный поток может высушить внутренние мембраны. Ваш нос отвечает выделением секрета, чтобы сохранить его влажным, поэтому из носа течет или течет.
Рекомендуемое лечение
Хирургическое лечение, известное как восстановление перфорации перегородки, показано, если симптомы носят хронический характер и влияют на качество жизни пациента. Хирургическое вмешательство также рекомендуется, если пациент плохо отреагировал на консервативное лечение.
Если у пациента есть перфорация перегородки, но нет никаких симптомов, хирургическое вмешательство может не потребоваться. Некоторые пациенты с отверстиями в перегородке, расположенными сзади глубоко в носу, даже не подозревают, что у них есть перфорация, им не нужно ничего делать.
Но по мере того, как перфорация увеличивается или если перфорация располагается ближе к передней части носа, симптомы усиливаются и становятся более неприятными. Когда пациент плохо реагирует на нехирургические подходы, часто показано хирургическое вмешательство.
Доктор Кридель считает, что пациенты гораздо лучше справляются с долговременным ремонтом с помощью хирургического вмешательства, чем с постоянными ирригациями или перегородками, потому что хирургическое решение более способно вернуть нормальную функцию носа и избавить от лишних хлопот.
Узнайте больше о хирургическом процессе и уникальном подходе доктора Кридел
* Вся информация может быть изменена.



 д.
д.
 У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.