Анаэробная (газовая) инфекция - лечение, симптомы, причины
Под анаэробной инфекцией у человека понимают инфицирование бактериями, развивающимися в условиях отсутствия воздуха и характеризующимися при проникновении в ткани образованием газа и отёка. От обычной аэробной инфекции, анаэробная (газовая) инфекция отличается тем, что воспалительные явления часто отходят на задний план, и наиболее характерным является прогрессирующее омертвение тканей. Однако в большинстве случаев инфекция носит смешанный характер, т.е. наряду с анаэробами в рану проникают возбудители обычного воспаления, в виде стафилококков, стрептококков, кишечной палочки. И наоборот, при многих случайных ранениях, особенно если рана приходила в соприкосновение с землей, наряду с аэробными бактериями, дающим нехарактерный фон всей картине, встречаются и анаэробные бактерии, ничем особенным себя не проявляющие. Если в дальнейшем ткани будут испытывать недостаток кислорода вследствие расстройства кровообращения, анаэробная инфекция берет верх и развивается картина, характерная для газовой инфекции.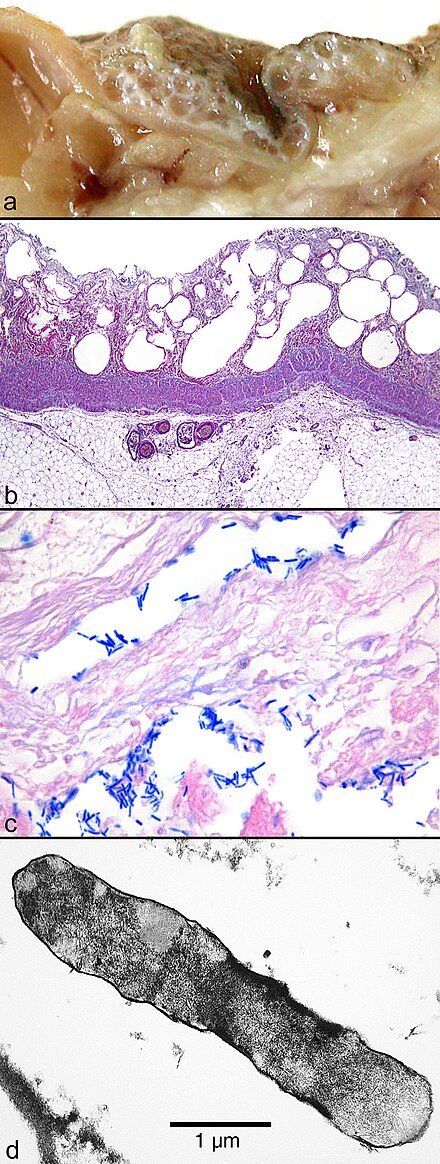
Содержание статьи:
Возбудители инфекции
Анаэробные бактерии предпочтительно развиваются в ранах, где ткани плохо снабжены кровью и подверглись значительному размозжению; проникают анаэробные бактерии почти всегда извне, преимущественно с земли и потому наибольшая возможность для проникновения газовой инфекции наблюдается при огнестрельных ранениях на войне, когда раненые некоторое время остаются лежать на земле, раны их часто носят характер ушиблено-рваных или размозженных и когда, наконец, по условиям обстановки, лечебная помощь может быть оказана лишь спустя некоторое время, во всяком случае, позднее, чем в условиях мирного времени. Поэтому газовая инфекция преимущественно принадлежит к инфекциям военного времени, так как в мирное время редко имеются налицо все условия, способствующие развитию данного заболевания. Но встречаться она может, конечно, и в ранах мирного времени и даже после чистых операций; известны, даже случаи газовой инфекции после подкожных инъекций.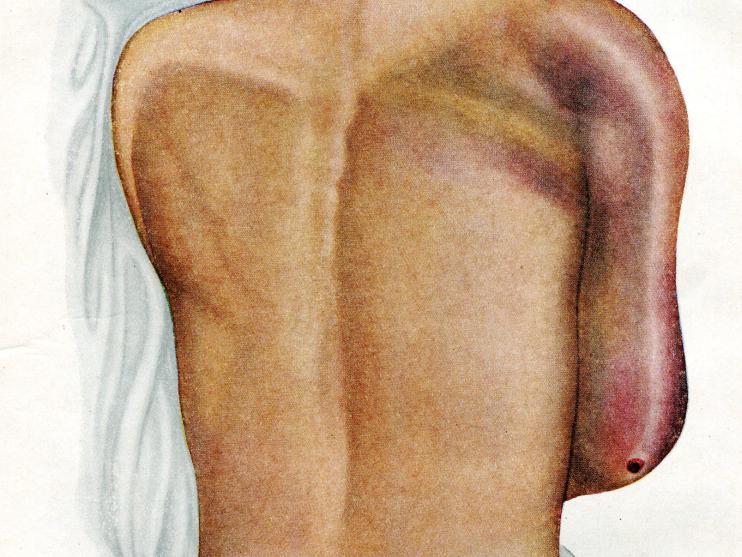
Основные возбудители газовой гангрены – бактерии клостридии. Эти бактерии растут на всех средах вдали от свободного кислорода, развиваясь в культуре пузырьки газов с тяжелым гнилостным запахом.
В мазках из самих ран, наряду с описанными бациллами, встречаются, как было указано, и аэробные бактерии; в крови больных обычно не удается найти газообразующих бактерий, за исключением наиболее острых случаев, когда бациллы появляются в крови за несколько часов до смерти.
Излюбленным местом развития анаэробной (газовой) инфекция являются области, богатые мышечной тканью, так как размозженная мышечная ткань, вдобавок загрязненная частицами земли, одежды и инородными телами, представляет прекрасную питательную среду для бактерий. На кисти, где мышечный слой представлен слабо, по сравнению с плечом, голенью и особенно бедром, газовая инфекция наблюдается весьма редко, невзирая на частое сильное загрязнение ран в области кисти; на голове газовая инфекция встречается лишь в виде исключения. Кроме наличия более или менее мощного мышечного пласта, развитию анаэробной инфекции способствует, как было указано выше, грубое нарушение местного кровообращения, поэтому повреждение больших артериальных стволов сравнительно часто сопровождается на войне развитием данной инфекции.
Кроме наличия более или менее мощного мышечного пласта, развитию анаэробной инфекции способствует, как было указано выше, грубое нарушение местного кровообращения, поэтому повреждение больших артериальных стволов сравнительно часто сопровождается на войне развитием данной инфекции.
Подобно гноеродным бактериям, анаэробные бактерии могут сохраняться в тканях в качестве дремлющей инфекции и затем вспыхнуть при наличии благоприятных к тому условий, особенно после оперативных вмешательств в инфицированной области.
Газовая флегмона
Хотя раны с газовой инфекцией могут протекать и без нагноения, все же и для этого процесса удерживают название газовой флегмоны, так как наиболее характерным является быстропрогрессирующее распространение процесса. Бактерии, гнездясь первоначально в мышечной ткани, ведут к гибели сократительного его вещества; мышцы распадаются, и оттуда бактерии распространяются обычными путями, а именно по соединительнотканным щелям и особенно по подкожной клетчатке. Мышца вначале имеет как бы вареный вид; в дальнейшем, подвергаясь гнилостному распаду, ткани издают зловонный запах. Образующийся газ ввиде больших или меньших пузырьков скапливается между отдельными мышечными волокнами и в подкожной клетчатке. При отсутствии других видов инфекции, налицо имеется лишь разлитое омертвение мышечной ткани без всяких следов воспалительных явлений: отсутствует эмиграция лейкоцитов, участие соединительнотканных клеток, равно как общий лейкоцитоз. Отсутствует краснота кожи, и даже температура тела может быть не повышена. Лишь при более медленном течении может присоединиться и аэробная инфекция, сопровождающаяся обильным нагноением.
Мышца вначале имеет как бы вареный вид; в дальнейшем, подвергаясь гнилостному распаду, ткани издают зловонный запах. Образующийся газ ввиде больших или меньших пузырьков скапливается между отдельными мышечными волокнами и в подкожной клетчатке. При отсутствии других видов инфекции, налицо имеется лишь разлитое омертвение мышечной ткани без всяких следов воспалительных явлений: отсутствует эмиграция лейкоцитов, участие соединительнотканных клеток, равно как общий лейкоцитоз. Отсутствует краснота кожи, и даже температура тела может быть не повышена. Лишь при более медленном течении может присоединиться и аэробная инфекция, сопровождающаяся обильным нагноением.
Вторым характерным признаком газовой флегмоны является отек, который может быть выражен чрезвычайно резко, откуда и название остро-гнойного отека, данного в свое время всему процессу Пироговым.
Подкожная клетчатка, соединительнотканные промежутки, особенно вдоль сосудов и нервов, пропитаны водянистой жидкостью, обильно вытекающей при разрезах. В происхождении этого отека, вероятно, значительную роль играет и своеобразное повреждение сосудистой стенки, а не только выпотевание жидкости под влиянием воспаления. Все эти явления, а именно отсутствие воспалительной реакции, газ и отек указывают на действие специфического яда – возбудителей газовой инфекции. Этим же объясняется и распад красных кровяных телец, вследствие него кожа больного принимает желтоватый оттенок, вплоть до желтухи. Гемоглобин превращается в метгемоглобин, что ведет к образованию на коже багровых, бронзовых пятен. Благодаря тому же распаду красных кровяных телец, наступает кислородное голодание тканей, что вызывает расстройство дыхания. Образованные бактериями токсины ведут к сосудистому стазу, переходящему в тромбоз; это ещё более нарушает кровоснабжение пораженной области и способствует усиленному размножению анаэробных бактерий.
В происхождении этого отека, вероятно, значительную роль играет и своеобразное повреждение сосудистой стенки, а не только выпотевание жидкости под влиянием воспаления. Все эти явления, а именно отсутствие воспалительной реакции, газ и отек указывают на действие специфического яда – возбудителей газовой инфекции. Этим же объясняется и распад красных кровяных телец, вследствие него кожа больного принимает желтоватый оттенок, вплоть до желтухи. Гемоглобин превращается в метгемоглобин, что ведет к образованию на коже багровых, бронзовых пятен. Благодаря тому же распаду красных кровяных телец, наступает кислородное голодание тканей, что вызывает расстройство дыхания. Образованные бактериями токсины ведут к сосудистому стазу, переходящему в тромбоз; это ещё более нарушает кровоснабжение пораженной области и способствует усиленному размножению анаэробных бактерий.
Газовая гангрена
Процесс, постепенно прогрессируя, вызывает все более тяжелые изменения в тканях так, что может наступить омертвение (гангрена) отдельных участков и даже целых конечностей, откуда и название газовая гангрена. Мышцы превращены в гнилостную массу с резким зловонным запахом, а в дальнейшем гангренозный процесс переходит на кожу; желтовато-голубые пятна являются исходным местом омертвения. В редких случаях болезненный процесс гнездится лишь в подкожной клетчатке, не захватывая мышцы (так называемая эпифасциальная форма).
Мышцы превращены в гнилостную массу с резким зловонным запахом, а в дальнейшем гангренозный процесс переходит на кожу; желтовато-голубые пятна являются исходным местом омертвения. В редких случаях болезненный процесс гнездится лишь в подкожной клетчатке, не захватывая мышцы (так называемая эпифасциальная форма).
Лимфатический аппарат мало участвует во всём процессе, равным образом весьма редко наблюдаются метастазы, так как бактерии лишь в поздней стадии поступают в кровь, и весь процесс носит характер токсинемии. Токсины обнаруживают действие не только на сосуды и кровь, но представляют сильный яд для центральной нервной системы. Образующийся газ может при менее вирулентной инфекции скапливаться в одном месте или при смешанной инфекции с нагноением накопиться в виде одного большого пузыря. Это скопление носит название газового абсцесса, не обнаруживающего наклонности к дальнейшему распространению и потому дающего благоприятный прогноз.
Инкубационный период при анаэробной инфекции чрезвычайно короткий и известны случаи, когда резкие явления развивались уже спустя несколько часов после ранения.
Клинические явления слагаются из местных изменений и из явлений повреждения центральной нервной системы вследствие всасывания токсинов. Тяжесть заболевания зависит не только от количества и вирулентности бактерий и сопротивляемости организма, но и от степени и протяжения первичного повреждения тканей, так как анаэробные бактерии находят тем лучшую почву для развития, чем повреждение тканей выражено более резко. В практическом отношении различают две формы газовой инфекции – легкую и тяжелую.
При легкой форме общее состояние больного немногим отличается от случаев гнойной инфекции средней тяжести. Температура повышена незначительно, пульс удовлетворительный, но больной жалуется на внезапно развившиеся боли в ране. Осмотр последней обнаруживает умеренную отечность тканей в окружности, гнойное отделяемое отсутствует, имеется вышеуказанная характерная окраска кожи, что является единственным симптомом, заставляющего подозревать развитие газовой инфекции. Образующийся в дальнейшем газ сперва неясно, а потом чрезвычайно отчетливо определяется во всей подкожной клетчатке при ощупывании; отдельные участки кожи могут обнаружить наклонность к омертвению.
Целесообразное лечение может остановить болезненный процесс в этой стадии, в противном случае он более или менее быстро переходит в тяжелую форму. Последняя может развиваться, как таковая, с самого начала, и тогда больные находятся в состоянии, соответствующем конечной стадии общей гнойной инфекции. Сознание помрачено, температура высока или, наоборот, понижена, пульс частый и малый, резкое затруднение дыхания. Окружность раны на обширном протяжении, или вся конечность резко отечна, вздута, наподобие подушки, и находится в стадии гангренозно-гнилостного распада. Смерть наступает от паралича дыхательного центра. Но и при тяжелой форме прогноз все же нельзя считать совершенно безнадежным, т.к. при своевременном энергичном лечении может наступить выздоровление.
Диагностика
Диагностика в резко выраженных случаях не представляет затруднений вследствие характерности всей клинической картины. Нужно лишь помнить, что не всякое скопление газа в тканях является синонимом газовой инфекции. Газ может скапливаться в подкожной клетчатке при повреждении всех органов и полостей, содержащих воздух (легкое, гортань, дыхательное горло, толстая кишка, 12-перстпая кишка).
Газ может скапливаться в подкожной клетчатке при повреждении всех органов и полостей, содержащих воздух (легкое, гортань, дыхательное горло, толстая кишка, 12-перстпая кишка).
Более затруднительным является выставление диагноза, когда развитие газа отсутствует, или когда процесс развивается исключительно в глубокой мускулатуре. В таких случаях можно руководствоваться субъективными жалобами больного, не соответствующими местным явлениям. Наличие пузырьков газа в той стадии, когда он ещё не воспринимается руками, может быть обнаружено ухом, если проводить бритвой по сухой коже, что дает коробочный звук. Характерной является окраска кожи. Пузырьки газа хорошо обнаруживаются на рентгеновском снимке, так что можно пользоваться последним для постановки диагноза.
Помимо этого характерным, однако, является не наличие ограниченного газового пузыря в области самой раны, а скопление мелких газовых пузырей вдали от места повреждения, в виде отдельных очагов. В мазках и при гистологическом исследовании иссеченных кусочков мышц обнаруживаются толстые палочки, образующие газ на сахарсодержащих питательных средах, но бактериологический диагноз обычно отстает от клинического.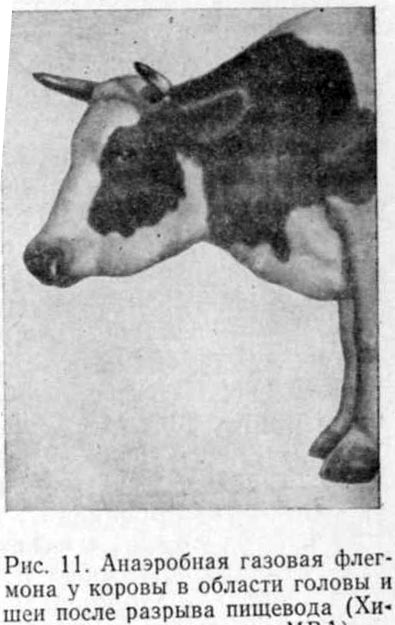
Лечение анаэробной инфекции
Лучшим средством борьбы с газовой инфекцией является профилактика. Анаэробные бактерии для своего развития нуждаются в резко поврежденных, лишенных нормального кровоснабжения тканях, в первую очередь мышечной, и потому в целях профилактики необходимо прибегнуть к энергичному иссечению поврежденных тканей, производимому в первые же часы после ранения. Благодаря такому раннему оперативному вмешательству и обработке раны антисептическими веществами, можно, безусловно, значительно уменьшить шансы на развитие газовой инфекции.
Для лечения анаэробной инфекции используют антибиотики наряду с хирургическим вмешательством. Если признаки заболевания уже налицо, то характер оперативного лечения зависит от тяжести случая. При более легкой форме можно ограничиться длинными разрезами, проникающими вплоть до здоровых тканей для того, чтобы лишить рану ее укромных закоулков и создать благоприятные условия для оттока отделяемого и доступа воздуха. В более тяжелых случаях прибегают к иссечению целых мышечных групп с целью остановить прогрессирующую инфекцию.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!
Газовая гангрена - причины, симптомы, диагностика и лечение
Газовая гангрена – это чрезвычайно тяжелое инфекционное осложнение раневого процесса, которое вызывается анаэробными (размножающимися без доступа воздуха) микроорганизмами из рода клостридий. Как правило, развивается при обширных ранах с размозжением тканей. Сопровождается отечностью тканей, зловонным отделяемым, отхождением пузырьков газа и выраженной интоксикацией организма продуктами тканевого распада. Диагностируется на основании клинической картины, данных инструментальных и лабораторных исследований. Показано срочное оперативное лечение - вскрытие раны лампасными разрезами, при быстром прогрессировании процесса производят ампутацию.
Общие сведения
Газовая гангрена – это очень тяжелый инфекционный процесс, который развивается в результате инфицирования ран анаэробными бактериями, обитающими в земле и уличной пыли. Особенно предрасположены к возникновению газовой гангрены пациенты с обширными ранами, сопровождающимися массивным размозжением мышечной ткани, возникновением карманов и участков с плохим кровоснабжением. Лечение патологии в зависимости от причин ее возникновения осуществляют специалисты в сфере гнойной хирургии, травматологии и ортопедии и других областях медицины.
Причины
Газовая гангрена вызывается бактериями из рода клостридий, которые в норме обитают в кишечнике травоядных домашних животных, откуда попадают в землю, уличную пыль, на одежду и т. д. В отдельных случаях обнаруживаются в фекалиях и на коже здоровых людей. Размножаются только в безкислородной среде, но в присутствии кислорода могут длительное время сохраняться в виде спор.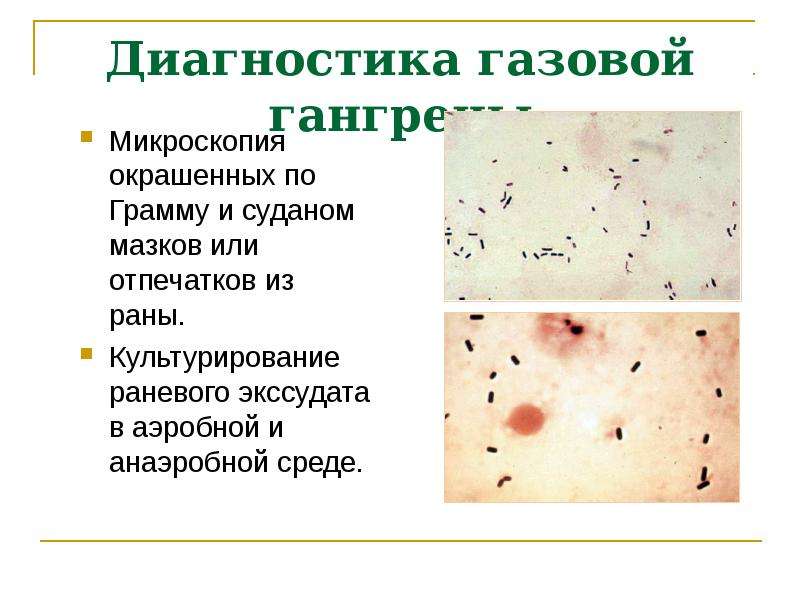
В 90% случаев возбудителем газовой гангрены является Clostridium perfringens, остальные приходятся на долю Cl. histolitycum, Cl. oedematiens, Cl. septicum, Cl. novii, Cl. fallax и т.д. Обычно газовая гангрена развивается в результате обширных размозженных ран и травматических отрывов конечностей, реже – в результате ранений толстого кишечника и попадания инородных тел. В отдельных случаях причиной возникновения могут стать даже небольшие раны (особенно – загрязненные обрывками одежды или частицами почвы).
Классификация
С учетом местных проявлений гнойные хирурги выделяют четыре формы газовой гангрены.
- Классическая или эмфизематозная форма. Наблюдается умеренный отек, постепенно сменяющийся омертвением тканей с выделением большого количества газа. Гной отсутствует. Раневая поверхность сухая, выявляются обширные очаги некроза. Грануляций нет, на дне виднеется омертвевшая серо-зеленая, не кровоточащая мышечная ткань с трупным запахом.
 При надавливании из раны выделяется газ и сукровичная жидкость. Кожа в зоне поражения холодная, бледная, покрытая буроватыми пятнами. По мере прогрессирования инфекции боли в ране сначала резко усиливаются, затем чувствительность теряется. Пульс на периферических артериях исчезает, конечность приобретает бурую окраску и омертвевает.
При надавливании из раны выделяется газ и сукровичная жидкость. Кожа в зоне поражения холодная, бледная, покрытая буроватыми пятнами. По мере прогрессирования инфекции боли в ране сначала резко усиливаются, затем чувствительность теряется. Пульс на периферических артериях исчезает, конечность приобретает бурую окраску и омертвевает. - Отечно-токсическая форма. Сопровождается обширным, быстро распространяющимся отеком, нарастающим буквально в течение каждой минуты. Рана без гнойного отделяемого, газ выделяется в малых количествах или отсутствует. Из-за быстро нарастающего отека мышцы сдавливаются и выбухают из раны. Подкожная клетчатка зеленоватая, желеобразная, мышечная ткань бледная, кожные покровы вокруг раны холодные, блестящие, резко напряженные. По мере развития воспаления периферический пульс исчезает, конечность становится бурой, развивается омертвение.
- Флегмонозная форма. Протекает более благоприятно, может быть развиваться на ограниченном участке.
 Отек окружающих тканей умеренный или незначительный, на дне раны – розовые мышцы с участками некроза. Из раны выделяется гной и пузырьки газа. Кожа вокруг раны теплая, без пятен. Пульс на периферических артериях сохранен.
Отек окружающих тканей умеренный или незначительный, на дне раны – розовые мышцы с участками некроза. Из раны выделяется гной и пузырьки газа. Кожа вокруг раны теплая, без пятен. Пульс на периферических артериях сохранен. - Гнилостная или путридная. Развивается в результате симбиоза анаэробных и гнилостных микроорганизмов. В отличие от других форм чаще возникает не на конечностях, а на туловище. Характеризуется молниеносным течением с бурным распадом тканей. Инфекция быстро распространяется по клетчаточным пространствам, вызывая омертвение клетчатки, мышц и фасций. Из раны выделяется газ и зловонное гнилостное отделяемое с кусочками разрушенных тканей. Присоединение гнилостной инфекции обуславливает разрушение стенок сосудов, поэтому при этой форме газовой гангрены часто наблюдаются вторичные кровотечения.
Симптомы газовой гангрены
Для патологии характерно раннее бурное начало. Симптомы обычно появляются на 1-3 день после травмы. Ткани вокруг раны отекают, появляется зловонное отделяемое с пузырьками газа. Отек стремительно распространяется на соседние участки, состояние больного быстро ухудшается, отмечаются признаки отравления организма продуктами распада тканей. Без специализированной медицинской помощи смерть наступает в течение 2-3 суток с момента начала болезни.
Ткани вокруг раны отекают, появляется зловонное отделяемое с пузырьками газа. Отек стремительно распространяется на соседние участки, состояние больного быстро ухудшается, отмечаются признаки отравления организма продуктами распада тканей. Без специализированной медицинской помощи смерть наступает в течение 2-3 суток с момента начала болезни.
Особенности местных и общих проявлений зависят от вида возбудителя. Для Clostridium perfringens характерно фибринолитическое, токсико-гемолитическое и некротическое течение, для Clostridium septicum – серозно-кровянистый отек тканей, малое количество выделяемого газа и интенсивное разрушение эритроцитов. Clostridium oedematiens, напротив, образует большое количество газа и при этом также оказывает гемолитическое воздействие на организм. Clostridium histolitycum отличается особой агрессивностью по отношению к живым тканям. Всего в течение 10-12 часов она способна разрушить соединительную и мышечную ткань настолько, что будут видны кости.
Температура тела повышена до 38-40°С, отмечается снижение артериального давления, тахикардия, учащенное дыхание, жажда, озноб, мучительная бессонница, головная боль, ломота в мышцах. Пациент возбужден, говорлив или, напротив, подавлен. Постепенно развивается вначале олигурия (уменьшение количества выделяемой мочи), а затем и анурия (отсутствие мочи). В тяжелых, прогностически неблагоприятных случаях возможно понижение температуры тела и гематурия.
Разрушение эритроцитов становится причиной быстро развивающейся анемии и гемолитической желтухи. В анализах крови выявляется снижение количества эритроцитов, снижение уровня гемоглобина, лейкоцитоз со сдвигом формулы влево и преобладанием юных форм нейтрофилов. К числу наиболее постоянных местных симптомов относится отек окружающих тканей, образование газа, разрушение мышечной ткани и отсутствие классических признаков воспаления.
Диагностика
Диагноз газовая гангрена выставляется на основании клинической картины и подтверждается дополнительными исследованиями. При изучении раневого отделяемого под микроскопом обнаруживаются клостридии. Рентгенологическое обследование подтверждает наличие газа в тканях. В процессе дифференциальной диагностики исключают фасциальную газообразующую флегмону, при которой не наблюдается разрушения мышц.
При изучении раневого отделяемого под микроскопом обнаруживаются клостридии. Рентгенологическое обследование подтверждает наличие газа в тканях. В процессе дифференциальной диагностики исключают фасциальную газообразующую флегмону, при которой не наблюдается разрушения мышц.
Лечение газовой гангрены
Лечение включает в себя неотложное оперативное лечение в сочетании с активной общей терапией. Рану широко вскрывают лампасными разрезами (широкими продольными разрезами на протяжении всего сегмента, включающими в себя разрез кожи, подкожной клетчатки и собственной фасции). Все нежизнеспособные ткани иссекают, рану промывают раствором перекиси водорода. При наличии подозрительных участков на соседних сегментах там также производят лампасные разрезы.
Раны обязательно оставляют открытыми и рыхло дренируют марлей, пропитанной раствором марганцовки или перекиси водорода. В течение первых 2-3 суток перевязки производятся 2-3 раза в день, в дальнейшем – ежедневно. При быстром прогрессировании, вовлечении в процесс всех мягких тканей и омертвении конечности выполняется ампутация или экзартикуляция. Ампутация проводится гильотинным способом, с отсечением всех слоев на одном уровне. Рану оставляют открытой, на культе выполняют лампасные разрезы, раны дренируют, используя марлю, смоченную в растворе перманганата калия или перекиси водорода.
При быстром прогрессировании, вовлечении в процесс всех мягких тканей и омертвении конечности выполняется ампутация или экзартикуляция. Ампутация проводится гильотинным способом, с отсечением всех слоев на одном уровне. Рану оставляют открытой, на культе выполняют лампасные разрезы, раны дренируют, используя марлю, смоченную в растворе перманганата калия или перекиси водорода.
Сразу после постановки диагноза начинают массивную инфузионную терапию с использованием плазмы, альбумина, растворов белков и электролитов. При анемии проводят переливание крови. Антибиотики вводят в высоких дозах внутриартериально или внутривенно. В послеоперационном периоде пациентам назначают гипербарическую оксигенацию. Выполняют внутривенное введение противогангренозной сыворотки. При установленном возбудителе используют моновалентную сыворотку, при неустановленном – поливалентную.
Прогноз и профилактика
Основным средством профилактики газовой гангрены является адекватная своевременная первичная обработка раневой поверхности и назначение антибиотиков широкого спектра действия. В процессе обработки должны быть иссечены все нежизнеспособные ткани, а также дно и края раны. Следует помнить, что антибиотикотерапия обязательна при любых обширных ранах, особенно – обильно загрязненных и сопровождающихся размозжением тканей. Профилактическое использование противогангренозных сывороток недостаточно эффективно и может стать причиной развития анафилактического шока.
В процессе обработки должны быть иссечены все нежизнеспособные ткани, а также дно и края раны. Следует помнить, что антибиотикотерапия обязательна при любых обширных ранах, особенно – обильно загрязненных и сопровождающихся размозжением тканей. Профилактическое использование противогангренозных сывороток недостаточно эффективно и может стать причиной развития анафилактического шока.
Пациентов с газовой гангреной изолируют, выделяют им отдельный сестринский пост, перевязочный материал немедленно сжигают, инструменты и белье подвергают специальной обработке. Споры клостридий обладают высокой устойчивостью к кипячению, поэтому инструмент следует обрабатывать в условиях повышенного давления в паровом стерилизаторе либо в сухожаровом шкафу. Любые медицинские мероприятия необходимо проводить в резиновых перчатках, которые по окончании процедуры сжигают или погружают в дезинфицирующий состав (лизол, карболовую кислоту, хлорамин).
Анаэробная инфекция - причины, симптомы, диагностика и лечение
Анаэробная инфекция – инфекционный процесс, вызываемый спорообразующими или неспорообразующими микроорганизмами в условиях, благоприятных для их жизнедеятельности. Характерными клиническими признаками анаэробной инфекции служат преобладание симптомов эндогенной интоксикации над местными проявлениями, гнилостный характер экссудата, газообразующие процессы в ране, быстро прогрессирующий некроз тканей. Анаэробная инфекция распознается на основании клинической картины, подтвержденной результатами микробиологической диагностики, газожидкостной хроматографии, масс-спектрометрии, иммуноэлектрофореза, ПЦР, ИФА и др. Лечение анаэробной инфекции предполагает радикальную хирургическую обработку гнойного очага, интенсивную дезинтоксикационную и антибактериальную терапию.
Характерными клиническими признаками анаэробной инфекции служат преобладание симптомов эндогенной интоксикации над местными проявлениями, гнилостный характер экссудата, газообразующие процессы в ране, быстро прогрессирующий некроз тканей. Анаэробная инфекция распознается на основании клинической картины, подтвержденной результатами микробиологической диагностики, газожидкостной хроматографии, масс-спектрометрии, иммуноэлектрофореза, ПЦР, ИФА и др. Лечение анаэробной инфекции предполагает радикальную хирургическую обработку гнойного очага, интенсивную дезинтоксикационную и антибактериальную терапию.
Общие сведения
Анаэробная инфекция – патологический процесс, возбудителями которого выступают анаэробные бактерии, развивающиеся в условиях аноксии (отсутствия кислорода) или гипоксии (низкого напряжения кислорода). Анаэробная инфекция представляет собой тяжелую форму инфекционного процесса, сопровождающуюся поражением жизненно важных органов и высоким процентом летальности. В клинической практике с анаэробной инфекцией приходится сталкиваться специалистам в области хирургии, травматологии, педиатрии, нейрохиругии, отоларингологии, стоматологии, пульмонологии, гинекологии и других медицинских направлений. Анаэробная инфекция может возникнуть у пациентов любого возраста. Доля заболеваний, вызываемых анаэробной инфекцией, точно не известна; из гнойных очагов в мягких тканях, костях или суставах анаэробы высеваются примерно в 30% случаев; анаэробная бактериемия подтверждается в 2-5% случаев.
В клинической практике с анаэробной инфекцией приходится сталкиваться специалистам в области хирургии, травматологии, педиатрии, нейрохиругии, отоларингологии, стоматологии, пульмонологии, гинекологии и других медицинских направлений. Анаэробная инфекция может возникнуть у пациентов любого возраста. Доля заболеваний, вызываемых анаэробной инфекцией, точно не известна; из гнойных очагов в мягких тканях, костях или суставах анаэробы высеваются примерно в 30% случаев; анаэробная бактериемия подтверждается в 2-5% случаев.
Анаэробная инфекция
Причины анаэробной инфекции
Анаэробы входят в состав нормальной микрофлоры кожи, слизистых оболочек, желудочно-кишечного тракта, органов мочеполовой системы и по своим вирулентным свойствам являются условно-патогенными. При определенных условиях они становятся возбудителями эндогенной анаэробной инфекции. Экзогенные анаэробы присутствуют в почве и разлагающихся органических массах и вызывают патологический процесс при попадании в рану извне.
Облигатные возбудители анаэробной инфекции делятся на две группы: спорообразующие (клостридии) и неспорообразующие (неклостридиальные) анаэробы (фузобактерии, бактероиды, вейллонеллы, пропионибактерии, пептострептококки и др.). Спорообразующие анаэробы являются возбудителями клостридиозов экзогенного происхождения (столбняка, газовой гангрены, ботулизма, пищевых токсикоинфекций и др.). Неклостридиальные анаэробы в большинстве случаев вызывают гнойно-воспалительные процессы эндогенной природы (абсцессы внутренних органов, перитонит, пневмонию, флегмоны челюстно-лицевой области, отит, сепсис и др.).
Основными факторами патогенности анаэробных микроорганизмов служат их количество в патологическом очаге, биологические свойства возбудителей, наличие бактерий-ассоциантов. В патогенезе анаэробной инфекции ведущая роль принадлежит продуцируемым микроорганизмами ферментам, эндо- и экзотоксинам, неспецифическим факторам метаболизма. Так, ферменты (гепариназа, гиалуронидаза, коллагеназа, дезоксирибонуклеаза) способны усиливать вирулентность анаэробов, деструкцию мышечной и соединительной тканей. Эндо- и экзотоксины вызывают повреждение эндотелия сосудов, внутрисосудистый гемолиз и тромбоз. Кроме этого, некоторые клостридиальные токисины обладают нефротропным, нейротропным, кардиотропным действием. Также токсическое влияние на организм оказывают и неспецифические факторы метаболизма анаэробов - индол, жирные кислоты, сероводород, аммиак.
В патогенезе анаэробной инфекции ведущая роль принадлежит продуцируемым микроорганизмами ферментам, эндо- и экзотоксинам, неспецифическим факторам метаболизма. Так, ферменты (гепариназа, гиалуронидаза, коллагеназа, дезоксирибонуклеаза) способны усиливать вирулентность анаэробов, деструкцию мышечной и соединительной тканей. Эндо- и экзотоксины вызывают повреждение эндотелия сосудов, внутрисосудистый гемолиз и тромбоз. Кроме этого, некоторые клостридиальные токисины обладают нефротропным, нейротропным, кардиотропным действием. Также токсическое влияние на организм оказывают и неспецифические факторы метаболизма анаэробов - индол, жирные кислоты, сероводород, аммиак.
Условиями, благоприятствующими развитию анаэробной инфекции, являются повреждение анатомических барьеров с проникновением анаэробов в ткани и кровеносное русло, а также снижение окислительно-восстановительного потенциала тканей (ишемия, кровотечение, некроз). Попадание анаэробов в ткани может происходить при оперативных вмешательствах, инвазивных манипуляциях (пункциях, биопсии, экстракции зуба и др.), перфорации внутренних органов, открытых травмах, ранениях, ожогах, укусах животных, синдроме длительного сдавления, криминальных абортах и т. д. Факторами, способствующими возникновению анаэробной инфекции, выступают массивное загрязнение ран землей, наличие инородных тел в ране, гиповолемический и травматический шок, сопутствующие заболевания (коллагенозы, сахарный диабет, опухоли), иммунодефицит. Кроме этого, большое значение имеет нерациональная антибиотикотерапия, направленная на подавление сопутствующей аэробной микрофлоры.
В зависимости от локализации различают анаэробную инфекцию:
- центральной нервной системы (абсцесс мозга, менингит, субдуральная эмпиема и др.)
- головы и шеи (пародонтальный абсцесс, ангина Людвига, средний отит, синусит, флегмона шеи и т. д.)
- дыхательных путей и плевры (аспирационная пневмония, абсцесс легкого, эмпиема плевры и пр.)
- женской половой системы (сальпингит, аднексит, эндометрит, пельвиоперитонит)
- брюшной полости (абсцесс брюшной полости, перитонит)
- кожи и мягких тканей (клостридиальный целлюлит, газовая гангрена, некротизирующий фасциит, абсцессы и др.)
- костей и суставов (остеомиелит, гнойный артрит)
- бактериемию.
Симптомы анаэробной инфекции
Независимо от вида возбудителя и локализации очага анаэробной инфекции, различным клиническим формам свойственны некоторые общие черты. В большинстве случаев анаэробная инфекция имеет острое начало и характеризуется сочетанием местных и общих симптомов. Инкубационный период может составлять от нескольких часов до нескольких суток (в среднем около 3-х дней).
Типичным признаком анаэробной инфекции служит преобладание симптомов общей интоксикации над местными воспалительными явлениями. Резкое ухудшение общего состояния больного обычно наступает еще до возникновения локальных симптомов. Проявлением тяжелого эндотоксикоза служит высокая лихорадка с ознобами, выраженная слабость, тошнота, головная боль, заторможенность. Характерны артериальная гипотония, тахипноэ, тахикардия, гемолитическая анемия, иктеричность кожи и склер, акроцианоз.
При раневой анаэробной инфекции ранним местным симптомом выступает сильная, нарастающая боль распирающего характера, эмфизема и крепитация мягких тканей, обусловленные газообразующими процессами в ране. К числу постоянных признаков относится зловонный ихорозный запах экссудата, связанный с выделением азота, водорода и метана при анаэробном окислении белкового субстрата. Экссудат имеет жидкую консистенцию, серозно-геморрагический, гнойно-геморрагический или гнойный характер, неоднородную окраску с вкраплениями жира и наличием пузырьков газа. На гнилостный характер воспаления также указывает внешний вид раны, содержащей ткани серо-зеленого или серо-коричневого цвета, иногда струпы черного цвета.
Течение анаэробной инфекции может быть молниеносным (в течение 1 суток с момента операции или травмы), острым (в течение 3-4 суток), подострым (более 4 суток). Анаэробная инфекция часто сопровождается развитием полиорганной недостаточности (почечной, печеночной, сердечно-легочной), инфекционно-токсического шока, тяжелого сепсиса, являющихся причиной летального исхода.
Диагностика
Для своевременной диагностики анаэробной инфекции большое значение имеет правильная оценка клинических симптомов, позволяющая своевременно оказать необходимую медицинскую помощь. В зависимости от локализации инфекционного очага диагностикой и лечением анаэробной инфекции могут заниматься клиницисты различных специальностей – общие хирурги, травматологи, нейрохирурги, гинекологи, отоларингологи, челюстно-лицевые и торакальные хирурги.
Методы экспресс-диагностики анаэробной инфекции включают бактериоскопию раневого отделяемого с окраской мазка по Грамму и газожидкостную хроматографию. В верификации возбудителя ведущая роль принадлежит бактериологическому посеву отделяемого раны или содержимого абсцесса, анализу плевральной жидкости, посеву крови на аэробные и анаэробные бактерии, иммуноферментному анализу, ПЦР. В биохимических показателях крови при анаэробной инфекции обнаруживается снижение концентрации белков, увеличение уровня креатинина, мочевины, билирубина, активности трансаминаз и щелочной фосфатазы. Наряду с клиническими и лабораторными исследования, выполняется рентгенография, при которой обнаруживается скопление газа в пораженных тканях или полостях.
Анаэробную инфекцию необходимо дифференцировать от рожистого воспаления мягких тканей, полиморфной экссудативной эритемы, тромбоза глубоких вен, пневмоторакса, пневмоперитонеума, перфорации полых органов брюшной полости.
Лечение анаэробной инфекции
Комплексный подход к лечению анаэробной инфекции предполагает проведение радикальной хирургической обработки гнойного очага, интенсивной дезинтоксикационной и антибактериальной терапии. Хирургический этап должен быть выполнен как можно раньше – от этого зависит жизнь больного. Как правило, он заключается в широком рассечении очага поражения с удалением некротизированных тканей, декомпрессии окружающих тканей, открытом дренировании с промыванием полостей и ран растворами антисептиков. Особенности течения анаэробной инфекции нередко требуют проведения повторных некрэктомий, раскрытия гнойных карманов, обработки ран ультразвуком и лазером, озонотерапии и т. д. При обширной деструкции тканей может быть показана ампутация или экзартикуляция конечности.
Важнейшими составляющими лечения анаэробной инфекции являются интенсивная инфузионная терапия и антибиотикотерапия препаратами широкого спектра действия, высокотропными к анаэробам. В рамках комплексного лечения анаэробной инфекции находят свое применение гипербарическая оксигенация, УФОК, экстракорпоральная гемокоррекция (гемосорбция, плазмаферез и др.). При необходимости пациенту вводится антитоксическая противогангренозная сыворотка.
Прогноз и профилактика
Исход анаэробной инфекции во многом зависит от клинической формы патологического процесса, преморбидного фона, своевременности установления диагноза и начала лечения. Уровень летальности при некоторых формах анаэробной инфекции превышает 20%. Профилактика анаэробной инфекции заключается в своевременной и адекватной ПХО ран, удалении инородных тел мягких тканей, соблюдении требований асептики и антисептики при проведении операций. При обширных раневых повреждениях и высоком риске развития анаэробной инфекции необходимо проведение специфической иммунизации и противомикробной профилактики.
АНАЭРОБНАЯ ИНФЕКЦИЯ — Большая Медицинская Энциклопедия
Анаэробная инфекция (греческий отрицательная приставка an-, aēr — воздух и bios — жизнь; синоним: газовая гангрена, газовая флегмона, злокачественный отек, молниеносная гангрена, коричневая флегмона) — грозная раневая инфекция, вызываемая патогенными анаэробами, характеризующаяся быстро наступающим и распространяющимся некрозом тканей, их распадом, обычно с образованием газов, тяжелой общей интоксикацией и отсутствием выраженных воспалительных явлений.
История
Можно считать, что первое описание клинических проявлений анаэробной инфекции дал в своих трудах Гиппократ. В сочинениях Галена упоминается о появлении «воздуха» в области раненых мышц. Амбруаз Паре, по-видимому, описал анаэробную инфекцию под названием «госпитальной гангрены». В сочинениях Н. И. Пирогова клиника анаэробной инфекции ран подробно описывается под названиями «местный ступор», «мефитическая гангрена», «острый злокачественный отек». В «Началах общей военно-полевой хирургии» Н. И. Пирогов говорит, что «первый признак перехода остросерозного и гнойного инфильтрата в гангренозный есть треск (крепитация), ощущаемый под кожей».
В 1899 году Лиденталь и Хичман (О. Lidenthal, F. Hitschman) через 7 лет после открытия Cl. perfringens Уэлшем и Наттоллом (W. H. Welch, G. H. F. Nuttall) правильно оценили роль этого микроба в возникновении анаэробной инфекции; они писали, что заболевание возникает в результате смешанной инфекции, но главная роль принадлежит Cl. perfringens. Смерть наступает в результате токсемии. Токсины выделяются микробами и образуются в результате разложения (протеолиза) белка.
Статистика
Анаэробная инфекция ран в мирное время возникает редко, поэтому основной статистический материал относится к военному времени. Частота анаэробной инфекции, возникающей как осложнение ран, зависит от многих факторов, из которых главнейшими являются характер ранения, срок и качество оказания хирургической помощи.
Частота анаэробных осложнений, по статистическим данным советских хирургов, выражается в следующих цифрах: по данным М. Н. Ахутина, частота анаэробной инфекции во время боев у озера Хасан (1938) составила 1,5%; во время боев в Монголии (1939) — 1,4%. Во время советско-финляндской войны (1939—1940) частота анаэробной инфекции, по М. Н. Ахутину, — 1,25%; по Н. Н. Бурденко — 0,8%; по С. И. Банайтису — 0,8%; по Б. А. Петрову — 2—4%; по М. Б. Рывлину — 2,4%.
По данным зарубежных авторов, относящимся к годам второй мировой войны, частота анаэробной инфекции составляет: по Альтемейеру (W.A. Altemeier) — 4,2% , по Ленгли (
Возбудители газовой гангрены . Азбука антибиотикотерапии. Видаль справочник лекарственных препаратов
Автор: Трубачева Е.С., врач – клинический фармаколог
Еще одна проблема, которая чаще всего встречается летом, — это газовая гангрена, от которой, как и от столбняка, также не застрахован никто — ни пациенты, ни врачи, перед которым такой пациент образоваться может. Помните громко прогремевший случай с экстренной посадкой в Португалии и высадкой из самолета плохо пахнущего пассажира? Это была она.
Что же такое газовая гангрена? Это раневая анаэробная клостридиальная инфекция, возникающая в результате инфицирования раны несколькими видами патогенных клостридий. Заболевание характеризуется яркой клинической картиной с бурными местными клиническими проявлениями, тяжелейшей общей интоксикацией и очень высокой летальностью. Как мы видим, все определения — только в превосходной степени: и действительно, стоит один раз увидеть анаэробную раневую инфекцию, и больше никогда уже ее ни с чем не перепутать. К слову, времена, когда врач в самом лучшем случае видел такое заболевание раз в жизни 30 лет назад, к сожалению, канули в лету, сейчас анаэробные инфекции не редкость в хирургических отделениях больниц скорой помощи. Хотя в других стационарах и поликлиниках тоже необходима клиническая настороженность, и именно ради нее будет сегодняшний разговор.
Микробиологические аспекты.
Газовую гангрену способны вызвать несколько видов патогенных клостридий:
- C.perfringens — на слуху больше всех, и это вполне заслуженно, так как этот вид вызывает порядка 70–80% анаэробных клостридиальных раневых инфекций. Так как он не имеет жгутиков и потому лишен подвижности, его проще определить при микроскопии мазка, и данный факт является одним из основных диагностических признаков
- C.oedematiens (она же C.nowyi) — способна вызвать 20–30% случаев заболевания
- C.septicum — 10–15%
- C.hystolyticum — 4–8%
Эти четыре вида вполне заслуженно называют «грозной четверкой», но помимо них существует еще несколько возбудителей: C.bifermentas, C.sordellii, C.fallax, C.tertium, способных вызвать заболевание гораздо реже.
Все перечисленные возбудители:
- являются грамположительными анаэробами
- способны к спорообразованию и повсеместному распространению в природе
- устойчивы к факторам внешней среды как в виде споры, так и в вегетативной форме
Где же обитают все эти «милые» зверушки? В желудочно-кишечном тракте человека и животных, а еще точнее, в толстом кишечнике, где их действительно очень много — до 80% всех анаэробов кишечника. Далее естественным путем клостридии попадают в почву, где благополучно могут размножаться, особенно в подходящем климате (тепло, влажно и уж совсем хорошо, когда темно).
Клинические аспекты.
В отличие от столбняка для развития газовой гангрены требуется несколько предрасполагающих факторов:
- степень местных нарушений в самой ране, а именно состояние кровообращения — при обширном повреждении, приводящем к ишемии больших массивов мышечных тканей создаются максимально благоприятные условия для развития анаэробной клостридиальной инфекции
- общее состояние организма — снижение иммунного статуса
- степень загрязнения раны почвой — чем больше грязи, тем выше риски
Так как газовая гангрена — это раневая инфекция, то у нее имеются четко выраженные входные ворота в виде ран, проколов кожи и иных повреждений. Хотя тут автор поспорит, ибо лично имел дело с пациентом, у которой эти самые ворота так и не нашли, как ни старались, и при этом это был классический учебный случай, который надо бы студентам показывать. При визуально неповрежденной коже. Пациент был успешно вылечен, в том числе и потому, что этот диагноз не был отметен в виду отсутствия входных ворот инфекции. Поэтому если перед вами что-то выглядит как утка, крякает как утка, то иногда стоит поверить, что это действительно утка, сколько бы скептиков рядом ни смеялось и ни уверяло, что это хомячок.
Но вернемся к нашим клостридиям. Какие формы клостридиальной инфекции мы можем наблюдать?
- Чаще всего развивается посттравматическая газовая гангрена, которую привозят «с улицы» как результат ранее полученных травм. Летальность при этой форме достаточно высока и достигает 50% случаев
- Послеоперационная, связанная с медицинским вмешательством, проводимым с нарушением правил асептики и антисептики при операциях на ЖКТ, по поводу диабетической стопы или облитерирующего эндартериита. Летальность очень высокая, до 70%
- Постинъекционная, как результат нарушения правил асептики и антисептики при проведении инъекций. Отличается молниеносным течением и летальностью до 90% в течение первых суток
- Постабортная — следствие криминальных абортов, убивающая до 75% женщин
Клинически (на основании локального статуса и общей клинической картины) можно выделить:
- Клостридиальный миозит (или то, что называют классической мионекротической формой, и именно ее имеют в виду по умолчанию, когда говорят о газовой гангрене) — в основе лежит поражение мышечной ткани, а ампутация пораженной конечности не всегда помогает избежать летального исхода
- Клостридиальный целлюлит (газовая флегмона) — с поражением подкожной клетчатки, течет более благоприятно
- Смешанная форма
Когда мы можем думать о газовой гангрене?
- Если живем в теплом климате, а пациент рассказывает, что «по травке погулял и чем-то укололся». А уж если он при всем при этом диабетик…
- Если вы вдруг оказались врачом в местах стихийных бедствий и массового поступления политравмы
- Если поступление не массовое, но пациента привезли с ДТП с обширными ранами и размозжениями, обильно извалявшегося в грязи (особенно мокрой)
Хотя, в принципе, любая оземленная рана, особенно на нижних конечностях, должна вызывать серьезную настороженность, так как возбудители газовой гангрены, также как и возбудители столбняка, обитают повсеместно без исключений. И именно по этой причине ПХО ран должно выполняться до уровня здоровых тканей, несмотря на протесты и требования красивого незаметного шва.
Диагностические аспекты
В отличие от столбняка, возбудителей гангрены мы можем увидеть в мазке из раны. Поэтому содержимое ран надо обязательно красить, тогда в течение максимум пары часов (при наличии своей лаборатории) вы будете ориентироваться, что там в ране (помним, что самый часто выделяемый проблемный возбудитель C.perfringens отлично определяется под обычным световым микроскопом как грамположительные неподвижные с четкими обрубленными краями палочки, имеющие капсулу). Обязательно надо пользоваться данным методом диагностики, если имеется больничная микробиологическая лаборатория.
Далее должны быть проведены остальные культуральные исследования для подтверждения диагноза, но для этого, как мы говорили в прошлой статье, нужна хорошо оснащенная микробиологическая лаборатория и обученный для работы с анаэробами персонал.
Чем лечить?
Этот вопрос одновременно и очень прост, и очень сложен. Сложность вызвана крайне бурным течением заболевания, и мы можем просто не успеть ни с первичной хирургической обработкой раны (как и бывает в случае постинъекционных или постабортных форм), ни с антибактериальной терапией — вы же уже помните, что нам надо минимум 48 часов? А у пациента их может и не быть. Поэтому лечение должно начинаться максимально быстро, буквально на уровне приемного покоя или сразу в перевязочной поликлиники.
А в чем же простота, просите вы? В том, что антибактериальные препараты, убивающие возбудителей, в прямом смысле стоят копейки, так как это пенициллин и метронидазол. Главное — правильно рассчитать дозу и вводить ее строго внутривенно капельно, в идеале в виде суточных инфузий (касается пенициллина).
Автор умышленно не пишет схемы лечения, так как они уже давно написаны и надо сходить по этим двум ссылкам:
В нашей же статье мы рассмотрели вопросы, которые не освещены по приведенным ссылкам.
Подводя маленький итог, еще раз скажем, что газовая гангрена — это полиэтиологическое заболевание с высоким и очень высоким уровнем летальности, диагноз которого должен быть поставлен в первые часы от его начала, как по достаточно специфической клинической картине, так и с помощью микробиологических данных. К сожалению, наше поколение врачей уже не сможет похвастаться тем, что «я такое видел один раз в жизни 20–30 лет назад», газовая гангрена вернулась и каждый год собирает свою страшную жатву.
Поделиться с друзьями
Пожалуйста, заполните поля e-mail адресов и убедитесь в их правильности
Гангрена газовая › Болезни › ДокторПитер.ру
Несмотря на то, что антибиотики сегодня легко доступны, а в операционных для обеспечения асептики применяются новейшие средства, от гангрены избавиться пока не удается. Газовая гангрена – инфекция, вызванная анаэробными бактериями рода Clostridium. Эти микроорганизмы не нуждаются в кислороде и попадают в организм человека через раны. От газовой гангрены чаще всего страдают конечности – руки и ноги, но возможно и поражение живота, и даже матки.
Признаки
Развивается газовая гангрена очень быстро. У страдающего гангреной обычно наблюдается снижение артериального давления, тахикардия, повышение температуры (до 38-39°), учащенное дыхание, обезвоживание, бессонница, подавленное состояние или наоборот сильное возбуждение, анемия. Есть и местные симптомы – сильные боли в ране, отек вокруг нее, изменение цвета кожи вокруг раны, волдыри. Через некоторое время появляются участки некроза, трупный запах, сгустки крови. Существует 4 формы заболевания:
- Классическая газовая гангрена. При этой форме ткань в области повреждения отекает, постепенно мертвеет. Весь процесс сопровождается интенсивным газообразованием. Кожа вокруг раны бледная, с бурыми пятнами, гноя нет. Через несколько часов поврежденные ткани становятся серо-зелеными и приобретают трупный запах.
- Отечно-токсическая форма. Эта форма сопровождается отеком, который довольно быстро распространяется на здоровые ткани. Газообразование при отечно-токсической форме слабое, гноя нет. Некроз мышц начинается практически сразу после травмы.
- Флегмозная форма. Симптомы гангрены в этом случае выражены слабо. При этой форме поражается небольшой участок, отеков нет, пятен на коже нет, зато процесс сопровождается выделением гноя и сильным газообразованием.
- Гнилостная форма развивается очень быстро. Процесс сопровождается бурным газообразованием и выделением гноя. Эта форма гангрены чаще всего локализуется в области средостения и прямой кишки. Быстрое развитие гангрены в этом случае происходит из-за симбиоза аэробных и гнилостных бактерий. При этом гнилостные бактерии выделяют токсин, разрушающий белки тканей и стенок сосудов. Из-за этого для гнилостной формы гангрены характерны кровотечения.
Также существуют и специфические симптомы:
- Симптом Краузе – скопления газа на рентгенограмме располагаются в виде елочек
- Симптом Мельникова – пораженный участок так сильно отекает, что уже через 15-20 минут после наложения лигатуры нить очень сильно впивается в кожу.
- Симптом шпателя – при постукивании по пораженному месту металлическим шпателем раздается похрустывание.
- Симптом пробки шампанского – при вытаскивании из раны ватного тампона можно услышать негромкий хлопок, напоминающий открытие бутылки шампанского.
Описание
Бактерии Clostridium perfringens, Cl. septicum, Cl. oedematiens и Cl. Histolitycum в норме присутствуют в кишечнике и мочеполовой системе человека. Кроме того, обитают они и в почве. В раны эти микроорганизмы попадают во время операций и в результате травм. Питаются они омертвевшими тканями, находящимися в ране, в процессе жизнедеятельности выделяют токсины и газ.
Благоприятные условия для развития гангрены – рваные, рвано-ушибленные, огнестрельные раны, загрязненные землей, кусками ткани. Чем больше разрушены мышцы, тем лучше в ране приживаются клостридии. А вот от размера зависит не так уж и много, осложниться анаэробной инфекцией может даже очень маленькая рана.
Симптомы развиваются примерно через 6 часов после заражения. У человека резко ухудшается состояние, настолько, что может наступить шок. Пораженные мышцы напоминают по виду вареное мясо и источают сладковато-гнилостный запах.
Диагностика
Диагноз ставится на основании характерной клинической картины раны. Также нужно учитывать, были ли у пациента в недавнем прошлом операции. Анализ крови показывает наличие инфекции, рентгенограмма – наличие газа в ране, микроскопический анализ отделяемого из раны – наличие клостридий.
Дифференциальный диагноз проводят с фасциальной газообразующей флегмоной, при которой, в отличие от гангрены, не поражаются мышцы.
Лечение
При малейших подозрениях на гангрену необходимо обращаться к врачу. Врач вскроет рану, иссечет омертвевшие ткани, установит дренаж для отвода гнойного содержимого раны. Также необходима и антибиотикотерапия. Но часто, если есть подтвержденный диагноз «газовая гангрена», спасти жизнь пациенту можно только ампутировав пораженную конечность. При этом рану после ампутации зашивать нельзя. После операции пациенту назначают гипербарическую оксигенацию (физиотерапевтический метод лечения, заключающийся в том, что пациента помещают в барокамеру, где он дышит кислородом под давлением).
Если лечение начато несвоевременно, то болезнь приводит к летальному исходу в течение 2-3 суток. Хотя бывает и мгновенная газовая гангрена, в результате которой смерть наступает быстрее. В этом случае спасти жизнь может только немедленное оперативное вмешательство.
Профилактика
Профилактика газовой гангрены заключается в своевременной хирургической помощи и тщательной обработке ран.
Страдающие газовой гангреной должны быть изолированы, для них необходимо организовать отдельный сестринский пост. Все белье и инструменты должно быть тщательно стерилизовано. Медперсонал отделения должен соблюдать личную гигиену, все процедуры должны проводиться в резиновых перчатках.
© Доктор Питер
Закачка газа
Компрессор, используемый для увеличения давления закачки закачиваемого газа с поверхности газовой шапки (заканчивание скважин)
Закачка газа - это вторичный метод добычи, который требует бурения нагнетательной скважины, через которую газ закачивается в пласт с конечной целью повышения добычи углеводородов. Закачка газа отличается от газлифта.
Газлифт не требует бурения новой скважины, газ просто закачивается в кольцевое пространство между НКТ и обсадной колонной целевой скважины.С другой стороны, закачка газа требует бурения новой скважины, которая сообщается с пластом, через которую можно закачивать газ для улучшения извлечения углеводородов.
Нагнетательная скважина может быть пробурена в нефтяной колонне для подачи нефти к стволу скважины или в газовую шапку для поддержания давления и повышения нефтеотдачи. Помимо повышения нефтеотдачи, закачка газа может осуществляться для хранения газа. В периоды низких продаж газа может возникнуть необходимость хранить газ в подземных пластах до тех пор, пока он не будет продан позже.
В целом, закачка газа может осуществляться для поддержания давления, снижения вязкости нефти, удаления легких фракций в газоконденсатных коллекторах или хранилищах газа.
Типы закачки газа
Закачка газа Crestal включает бурение скважины для закачки газа в газовую шапку и над нефтяной колонной
Закачка газа можно разделить на два различных типа в зависимости от расположения газонагнетательных скважин. Они включают закачку газа в гребень и закачку газа модели .При закачке газа через гребень газ закачивается прямо в первичную или вторичную газовую шапку каждой целевой добывающей скважины.
Очевидно, что этот метод будет работать лучше всего, если в пласте уже есть газовая шапка или для пластов с хорошей вертикальной проницаемостью, что обеспечит хорошее сообщение между закачиваемым газом и нефтью под ним. Закачиваемый в газовую шапку газ помогает замедлить падение пластового давления и способствует вытеснению нефти в ствол скважины, в конечном итоге повышая нефтеотдачу.
При закачке газа по схеме, с другой стороны, нагнетательные скважины пробуриваются в нефтяной столб и включают в себя размещение газонагнетательных скважин по всему нефтяному пласту в определенной схеме (например, 5-точечная или 7-точечная структура, также обычная для водонагнетательных скважин. ). Этот метод закачки газа влечет за собой диспергирование закачанного газа в нефти.
Закачка газа по схеме предполагает бурение нагнетательных скважин прямо в нефтяную колонну
Диспергированный газ вызывает разбухание нефтяного столба, снижает вязкость нефти и облегчает ее течение; в конечном итоге повышение нефтеотдачи.Однако необходимо пробурить больше нагнетательных скважин по схеме закачки газа, чтобы повысить эффективность охвата площади. Это делает закачку газа схемы более дорогостоящей, чем закачка газа через гребешок.
Источники нагнетательного газа
В периоды низких продаж газа добытый газ может закачиваться повторно для поддержания давления и добычи нефти
Поиск источников газа, который будет использоваться для программы закачки газа, сам по себе может стать проблемой. Ниже приведены некоторые варианты источников газа.Газ может быть получен из газов, добываемых вместе с нефтью из того же коллектора. Этот местный газ можно закачать повторно для повышения нефтеотдачи. Новые скважины также могут быть пробурены в более глубокие газовые залежи в качестве источников газа.
Кроме того, некоторые операторы могут покупать газ с близлежащих месторождений. В некоторых случаях газ может быть получен из комбинации любого или всех этих вариантов. Какой бы выбор ни был сделан, экономический эффект от закачки газа должен быть обоснован в том смысле, что дополнительная добыча нефти в результате программы закачки газа должна оплачивать счета за план закачки с некоторой прибылью.
Симптомы и причины появления газов в пищеварительном тракте
В разделе:
Каковы симптомы газа?
Наиболее частые симптомы газообразования включают отрыжку, газообразование, вздутие живота и боль или дискомфорт в животе. Симптомы газов варьируются от человека к человеку.
отрыжка
Периодическая отрыжка, особенно во время и после еды, является нормальным явлением. Если вы сильно отрыгиваете, возможно, вы глотаете слишком много воздуха и выпускаете его до того, как воздух попадет в желудок.
Пропускной газ
Отток газов от 13 до 21 раз в день является нормальным явлением. 1
Вздутие живота
Вздутие живота - это чувство распирания или вздутия в животе. Вздутие живота чаще всего возникает во время или после еды.
Боль или дискомфорт в животе
Вы можете чувствовать боль или дискомфорт в животе, когда газ не проходит через кишечник нормально.
Когда мне следует поговорить с врачом о симптомах газов?
Вам следует поговорить со своим врачом, если
- симптомы газа беспокоят вас
- ваши симптомы внезапно меняются
- у вас есть другие симптомы газообразования, такие как запор, диарея или потеря веса
Что вызывает газ?
Газ обычно попадает в ваш пищеварительный тракт, когда вы глотаете воздух и когда бактерии в толстом кишечнике расщепляют некоторые непереваренные продукты.У вас может быть больше газов в пищеварительном тракте, если вы глотаете больше воздуха или едите определенные продукты.
Воздух проглотил
Каждый глотает небольшое количество воздуха во время еды и питья. Вы глотаете больше воздуха, когда вы
- жевательная резинка
- Напиток газированный или газированный, напитки
- есть или пить слишком быстро
- дым
- сосать леденцы
- носить съемные протезы
Проглоченный воздух, который не покидает желудок при отрыжке, попадает в кишечник и проходит через задний проход.
Когда вы жуете жвачку, вы глотаете больше воздуха; пить газированные или газированные напитки; или сосать леденцы.Бактерии в толстом кишечнике
Ваш желудок и тонкий кишечник не полностью переваривают некоторые углеводы - сахар, крахмал и клетчатку - из пищи, которую вы едите. Непереваренные углеводы перейдут в толстую кишку, в которой есть бактерии. Эти бактерии расщепляют непереваренные углеводы и при этом выделяют газ.
Какие продукты, напитки или продукты вызывают газообразование?
Газы могут вызывать различные продукты, напитки и продукты.См. Примеры в следующей таблице.
| Таблица 1. Примеры продуктов питания, напитков и продуктов, которые могут выделять газ | ||
|---|---|---|
| Продукты питания | ||
| Овощи спаржа артишоки черные бобы брокколи брюссельская капуста капуста цветная капуста фасоль грибы морская фасоль лук пинто-фасоль | Фрукты яблоки персики груши Цельнозерновые | Молочные продукты сыр мороженое йогурт Упакованные продукты с лактозой |
| Напитки | ||
| яблочный сок грушевый сок | газированные напитки напитки с кукурузным сиропом с высоким содержанием фруктозы | фруктовые напитки (например, фруктовый пунш) молоко |
| Продукция | ||
| Продукты без сахара с сорбитолом, маннитом или ксилитом конфеты камедь Пищевые добавки и добавки | ||
Какие условия вызывают избыток газа или усиливают симптомы газа?
При некоторых состояниях у вас может быть больше газов, чем обычно, или появиться больше симптомов, когда у вас есть газ.Эти условия включают следующее:
Разрастание бактерий в тонком кишечнике
Избыточный бактериальный рост в тонком кишечнике - это увеличение количества бактерий или изменение типа бактерий в тонком кишечнике. Эти бактерии могут выделять дополнительный газ, а также вызывать диарею и потерю веса. Чаще всего избыточный бактериальный рост в тонком кишечнике является осложнением других заболеваний.
IBS
Синдром раздраженного кишечника (СРК) - это группа симптомов, включая боль или дискомфорт в животе и изменения в характере дефекации, которые возникают вместе.СРК может влиять на то, как газ проходит через кишечник. Вы также можете почувствовать вздутие живота из-за повышенной чувствительности к нормальному количеству газов.
GERD
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) - хроническое заболевание, которое возникает, когда содержимое желудка возвращается обратно в пищевод. Люди с ГЭРБ могут сильно отрыгнуть, чтобы уменьшить дискомфорт.
Проблемы с перевариванием углеводов
Проблемы с перевариванием углеводов, которые могут привести к газам и вздутию живота, включают
- Непереносимость лактозы, состояние, при котором у вас наблюдаются такие симптомы пищеварения, как вздутие живота, газы или диарея после еды или употребления молока или молочных продуктов.
- диетическая непереносимость фруктозы, состояние, при котором у вас появляются симптомы пищеварения, такие как вздутие живота, газы или диарея, после употребления продуктов, содержащих фруктозу.
- глютеновая болезнь, иммунное заболевание, при котором вы не переносите глютен, белок, содержащийся в пшенице, ржи, ячмене и некоторых продуктах, таких как бальзам для губ и косметика. Если у вас глютеновая болезнь, глютен повреждает слизистую оболочку тонкой кишки.
Состояния, влияющие на прохождение газа по кишечнику
Состояния, которые влияют на прохождение газов в кишечнике, могут привести к газам и вздутию живота.Эти состояния включают демпинг-синдром, спаечные процессы в брюшной полости, грыжи живота и состояния, которые могут вызывать кишечную непроходимость, например, рак толстой кишки или рак яичников.
Список литературы
[1] Гринбергер, штат Нью-Джерси. Жалобы, связанные с газом. Веб-сайт руководства Merck. www.merckmanuals.com. Обновлено в ноябре 2013 г. По состоянию на 10 ноября 2015 г.
Стрептококковая инфекция - группа А
Стрептококковая инфекция группы А (ГАЗ) вызывается бактериями, известными как стрептококк группы А (бета-гемолитический), наиболее распространенным типом которого является Streptococcus pyogenes.
ГАЗ - распространенная инфекция, которая может вызывать ангины (фарингит), скарлатину или импетиго (школьные язвы).
В редких случаях он может вызвать синдром токсического шока, аналогичный тому, который вызывается бактериями Staphylococcus aureus, также известными как «золотой стафилококк». ГАЗ - одна из возможных причин очень редкого заболевания - некротизирующего фасциита (плотоядные бактерии).
Иногда ГАЗ может вызывать серьезные осложнения, такие как ревматическая лихорадка, поражающая сердце, и заболевание почек (гломерулонефрит).
Симптомы стрептококковой инфекции группы А
Стрептококковая ангина (фарингит)
Типичные симптомы стрептококковой ангины включают:
- Болезненное красное горло с густой гнойной жидкостью вокруг миндалин
- лихорадка и озноб
- Увеличенные и болезненные лимфатические узлы на шее и вокруг нее
- рвота и жалобы со стороны живота, особенно у детей.
Скарлатина
Симптомы скарлатины включают:
- Воспаление горла
- розово-красная сыпь, распространяющаяся по животу, боковой стороне груди и кожным складкам.При прикосновении сыпь может ощущаться как наждачная бумага
- ярко-красный язык (известный как «клубничный язык»)
- бледность вокруг рта.
Импетиго
Стрептококковые бактерии могут вызывать импетиго или «школьные язвы». Однако импетиго также может быть вызвано бактериями Staphylococcus aureus («золотой стафилококк»).
Симптомы импетиго включают:
- волдыри, обычно вокруг носа, рта и ног
- лихорадка и увеличение лимфатических узлов в тяжелых случаях.
Диагностика стрептококковой инфекции группы А
,00В случаях фарингита и скарлатины обычным методом диагностики является определение микроорганизма по мазку из зева. Также можно заказать анализы крови.
Импетиго диагностируется путем взятия мазка с волдырей или корки язв и проверки на наличие бактерий.
Синдром токсического шока диагностируется путем изучения симптомов и, в некоторых случаях, путем сдачи анализов крови.
При контакте от человека к человеку передаются стрептококковые бактерии группы А
Вы можете заразиться стрептококковой инфекцией группы А после контакта с инфицированными людьми.Бактерии присутствуют в слюне и выделениях из носа, поэтому чихание, кашель и рукопожатие могут распространять бактерии.
В редких случаях инфекция также может передаваться через зараженные пищевые продукты, в том числе:
- молоко и молочные продукты
- яиц.
Импетиго очень заразно. Людям с кожными поражениями или волдырями не следует трогать пищу, пока инфекция не исчезнет.
Лечение стрептококковой инфекции группы А
Курс антибиотиков - стандартное лечение стрептококковой инфекции группы А; продолжительность будет зависеть от места заражения.Могут быть назначены следующие антибиотики:
- пенициллин
- цефалоспориновый или макролидный антибиотик, если у вас аллергия на пенициллин
- мазей с антибиотиком от импетиго.
Дети со стрептококковой инфекцией группы А
,00Если у вашего ребенка развивается стрептококковая инфекция группы А, включая скарлатину или импетиго:
- держите их подальше от детских учреждений, таких как детские сады или школы, пока ваш ребенок не пройдет не менее 24 часов лечения антибиотиками и не почувствует себя хорошо
- убедитесь, что ваш ребенок прошел полный курс антибиотиков
- , если у вашего ребенка импетиго, он может вернуться в школу после начала лечения антибиотиками.Убедитесь, что все открытые раны закрыты водонепроницаемой повязкой.
Инфекционный период стрептококковой инфекции группы А
Если ваша стрептококковая инфекция не лечится, вы можете оставаться заразным от 10 до 21 дня. Нелеченная инфекция с гнойными выделениями может оставаться заразной в течение нескольких месяцев.
Важно пройти любой курс антибиотиков, который вам прописали.
Куда обратиться за помощью
Стрептококковые инфекции (инвазивная стрептококковая инфекция группы А, ГАЗ)
Последняя редакция: ноябрь 2011 г.
Что такое стрептококк группы А (ГАЗ)?
Стрептококки группы А - это бактерии, обычно обнаруживаемые в горле и на коже.Подавляющее большинство инфекций ГАЗ - это относительно легкие заболевания, такие как ангина и импетиго. Однако иногда эти бактерии могут вызывать гораздо более серьезные и даже опасные для жизни заболевания, такие как некротический фасциит (иногда описываемый как «плотоядные бактерии») и синдром стрептококкового токсического шока (STSS). Кроме того, люди могут переносить стрептококки группы А в горле или на коже и не иметь симптомов заболевания.
Как распространяются стрептококки группы А?
Эти бактерии распространяются при прямом контакте с выделениями из носа и горла инфицированного человека или с инфицированными поражениями кожи.Риск распространения наиболее высок, когда человек болен, например, когда у человека ангина или инфицированная рана. Люди, которые являются переносчиками бактерий, но не имеют симптомов, гораздо менее заразны. Лечение инфицированного человека подходящим антибиотиком в течение 24 часов или дольше устраняет заразность. Однако важно пройти весь курс лечения антибиотиками в соответствии с предписаниями. Предметы домашнего обихода, такие как тарелки, чашки и игрушки, не играют большой роли в передаче болезней.
Что такое инвазивная стрептококковая инфекция группы А?
Инвазивное ГАЗ-заболевание - это тяжелая и иногда опасная для жизни инфекция, при которой бактерии вторгаются в части тела, такие как кровь, глубокие мышцы и жировая ткань или легкие.Две из наиболее тяжелых, но наименее распространенных форм инвазивной болезни ГАЗ называются некротическим фасциитом (инфицирование мышечной и жировой ткани) и синдромом токсического стрептококкового шока (быстро прогрессирующая инфекция, вызывающая низкое кровяное давление / шок и повреждение таких органов, как почки, печень и легкие). Примерно 20 процентов пациентов с некротическим фасциитом и 60 процентов с STSS умирают. Около 10-15 процентов пациентов с другими формами инвазивной стрептококковой болезни группы А умирают.
Каковы ранние признаки и симптомы некротического фасциита и синдрома токсического стрептококкового шока?
Ранние признаки и симптомы некротического фасциита включают лихорадку, сильную боль и опухоль, а также покраснение в месте раны.Ранние признаки и симптомы STSS могут включать жар, головокружение, спутанность сознания, низкое кровяное давление, сыпь и боль в животе.
Насколько распространена инвазивная стрептококковая болезнь группы А?
Приблизительно 9000-11 500 случаев инвазивной болезни ГАЗ происходит в Соединенных Штатах каждый год, приводя к 1000-1800 смертельным исходам. По оценкам Центров по контролю и профилактике заболеваний, менее 10% из них - это случаи некротического фасциита и STSS. Напротив, ежегодно регистрируется несколько миллионов случаев ангины и импетиго.О кластерах случаев или вспышек инвазивного ГАЗ не сообщалось ни в каких школах или сообществах штата Нью-Йорк.
Почему возникает инвазивная стрептококковая инфекция группы А?
Инвазивные стрептококковые инфекции группы А возникают, когда бактерии преодолевают защиту инфицированного человека. Это может произойти, когда у человека есть язвы или другие повреждения кожи, которые позволяют бактериям проникать в ткани. Состояние здоровья, снижающее иммунитет человека к инфекции, также повышает вероятность инвазивного заболевания.Кроме того, есть определенные штаммы ГАЗ, которые с большей вероятностью вызывают тяжелое заболевание, чем другие. Причина, по которой некоторые штаммы вызывают более тяжелое заболевание, не совсем ясна, но они могут включать производство веществ (токсинов), вызывающих шок и повреждение органов, а также ферментов, вызывающих разрушение тканей.
Кто подвергается наибольшему риску инвазивной стрептококковой инфекции группы А?
У немногих людей, вступающих в контакт с вирулентным штаммом ГАЗ, разовьется инвазивная ГАЗ-болезнь; у большинства будет обычная инфекция горла или кожи, а у некоторых может не быть никаких симптомов.Хотя здоровые люди могут получить инвазивную болезнь ГАЗ, люди с хроническими заболеваниями, такими как рак, диабет и диализ почек, а также те, кто принимает лекарства, такие как стероиды, подвергаются более высокому риску. Кроме того, разрывы кожи, такие как порезы, хирургические раны или ветряная оспа, могут предоставить бактериям возможность проникнуть в организм.
Можно ли вылечить инвазивную стрептококковую болезнь группы А?
Бактерии стрептококка группы А можно лечить обычными недорогими антибиотиками. Пенициллин - препарат выбора как при легких, так и при тяжелых заболеваниях.Для пациентов с аллергией на пенициллин и легкой болезнью можно использовать эритромицин, хотя иногда наблюдается резистентность. Клиндамицин может использоваться для лечения пациентов с аллергией на пенициллин с более тяжелым заболеванием и может быть добавлен к лечению в случаях некротического фасциита или STSS. Некоторые другие антибиотики также эффективны. Помимо антибиотиков, при этих заболеваниях необходима поддерживающая терапия в отделении интенсивной терапии, а иногда и хирургическое вмешательство. Раннее лечение может снизить риск смерти, хотя, к сожалению, даже соответствующая терапия не во всех случаях предотвращает смерть.
Следует ли проверять и лечить контакты людей с инвазивным стрептококком группы А?
Риск вторичных случаев инвазивной болезни ГАЗ среди лиц, случайно контактировавших с больным, очень мал. Однако время от времени поступают сообщения о том, что у близких людей, например у членов семьи, развивается тяжелое заболевание. В общем, нет необходимости, чтобы все люди, контактировавшие с кем-либо с инвазивной стрептококковой инфекцией группы А, проходили тестирование или получали профилактические антибиотики.Если домашние контакты находятся в хорошем состоянии, их следует наблюдать на предмет признаков инфекции ГАЗ, но им не нужно принимать профилактические антибиотики. Однако тем, кто подвержен более высокому риску инвазивного заболевания в случае инфицирования (например, люди с диабетом, раком, хроническим сердечным заболеванием или алкоголизмом), следует обсудить преимущества профилактических антибиотиков со своим лечащим врачом.
Что можно сделать, чтобы предотвратить инвазивные стрептококковые инфекции группы А?
Распространение всех типов стрептококковых инфекций группы A можно уменьшить путем тщательного мытья рук, особенно после кашля и чихания, до и после приготовления пищи и перед едой.Людей, страдающих ангиной, должен осмотреть врач, который проведет анализы, чтобы определить, является ли это ангины; в этом случае следует оставаться дома, не ходить на работу, в школу или детский сад в течение 24 часов или более после приема антибиотика. Все раны должны быть чистыми. Следует внимательно следить за ранами на предмет возможных признаков инфекции, включая усиление покраснения, отека и боли в месте ранения. Если эти признаки появляются, особенно у человека, у которого также есть температура, немедленно обратитесь к врачу.
ВПРЫСК ГАЗА- Большая химическая энциклопедия
Полка (резинки) Пластинчатые песчаные тела, возникшие в результате штормов или правонарушений.Обычно тонкий, но очень сплошной песок, хорошо отсортированный и крупный между морскими глинами. Очень высокая продуктивность, но высококачественные пески могут действовать как зоны поглощения при закачке воды или газа. Действие организмов, роющих донные отложения, может повлиять на качество резервуара. [Стр.79]Этот довольно низкий коэффициент извлечения может быть увеличен за счет внедрения вторичных методов извлечения, в частности закачки воды или газа, с целью поддержания пластового давления и продления периодов плато и спада.Решение о внедрении этих методов (из которых будет выбран только один) является как техническим, так и экономическим. Технические соображения будут включать внешнюю подачу газа, и ... [Pg.188]
Привод крышки природного газа может быть дополнен обратной закачкой добытого газа с возможным добавлением подпиточного газа из внешнего источника. Скважина для закачки газа будет расположена на гребне конструкции, закачивая в существующую газовую шапку. [Pg.190]
Элементы оборудования, с которыми работают процессы, описанные в Разделе 10.1, называются объектами и разрабатываются инженером по оборудованию. В предыдущем разделе описывалось оборудование, используемое для основных процессов, таких как разделение, сушка, фракционирование, сжатие. В этом разделе будут описаны некоторые средства, необходимые для систем, поддерживающих добычу из пласта, такие как закачка газа, газлифт и закачка воды, а также транспортные средства, используемые как для морских, так и для наземных операций. [Pg.257]
Значительный процент (40% - 85%) углеводородов обычно не извлекается с помощью основных приводных механизмов или общих дополнительных методов добычи, таких как заводнение водой и закачка газа.Особенно это касается нефтяных месторождений. Часть масла, которое остается после первичного развития, восстанавливается
Streptocococcus pyogenes - советник по инфекционным заболеваниям
Streptococcus pyogenes - это грамположительная бактерия (рис. 1), которая вызывает несколько заболеваний у людей, включая фарингит, кожные инфекции, острую ревматическую лихорадку и т. Д. скарлатина, постстрептококковый гломерулонефрит, синдром токсического шока и некротический фасциит.
Название и классификация стрептококков обременительны и запутаны.Стрептококки можно охарактеризовать в лаборатории по типу гемолитической реакции, отображаемой на кровяном агаре, на котором они выращены; полный (β), неполный (α) или отсутствие (γ) гемолиза. S. pyogenes вызывает β-гемолиз (рис. 2). Гемолитические стрептококки человека можно разделить на группы Лансфилда A, B, C, F, G и L на основе углеводных антигенов клеточной стенки. S. pyogenes содержит антиген группы A Лансфилда на своей клеточной поверхности и поэтому обычно упоминается как стрептококки группы A (GAS).Белки М поверхности клеток GAS содержат антигенные мишени основной схемы серологического типирования (рис. 3).
Белки М поверхности клеток GAS, которые образуют короткие волосовидные фибриллы длиной приблизительно 60 нм, содержат антигенные мишени основной схемы серологического типирования (
Рисунок 3). Детерминанты серотипа лежат на концах дистальных фибрилл (амино-концах). За последнее десятилетие серологическое типирование в значительной степени было заменено типированием нуклеотидных последовательностей, основанным на идентичности последовательностей в пределах 5’-конца гена emm, кодирующего детерминанты, специфичные для типа.На сегодняшний день идентифицировано более 200 типов EMM.
ГАЗ-тонзиллофарингит - наиболее частая и важная причина бактериального фарингита у детей и взрослых. Различные схемы лечения были в первую очередь разработаны для предотвращения острой ревматической лихорадки путем выведения ГАЗ из глотки. В результате продолжительность терапии должна выходить за рамки исчезновения симптомов пациента. В регионах мира, где ревматическая лихорадка встречается редко или отсутствует, необходимость в лечении антимикробными препаратами является спорным вопросом, поскольку в большинстве случаев это заболевание, которое можно купировать самостоятельно, при этом антимикробные препараты только сокращают признаки и симптомы менее чем на 24 часа .
Пероральными антибиотиками выбора являются пенициллин V и амоксициллин в течение всего 10-дневного периода. Кокрановская база данных систематических обзоров содержит обзор продолжительности терапии и различных методов лечения антибиотиками ГАЗ-фарингита. Они пришли к выводу, что от трех до шести дней перорального приема антибиотиков была сопоставима эффективность по сравнению со стандартной продолжительностью 10-дневного перорального приема пенициллина при лечении детей с острым ГАЗ-фарингитом. Однако они отметили, что в регионах, где распространенность ревматической болезни сердца все еще высока, эти результаты следует интерпретировать с осторожностью.Они обнаружили, что доказательств недостаточно для клинически значимых различий между антибиотиками при тонзиллофарингите ГАЗ. Ограниченные данные у взрослых свидетельствуют о том, что цефалоспорины более эффективны, чем пенициллин, при рецидивах.
На основании этих результатов, учитывая низкую стоимость и отсутствие резистентности, пенициллин все же можно рекомендовать в качестве первого выбора. Тем не менее лучшим доказательством профилактики острой ревматической лихорадки является бензатин-пенициллин 1,2 миллиона единиц внутримышечно в виде однократной дозы, что позволяет избежать опасений относительно приверженности пациента лечению.Схемы приема внутрь показаны ниже в таблице I.
Таблица I.
| Противомикробный | Доза (мг) | Периодичность (раз / сут) | Продолжительность (дни) |
|---|---|---|---|
| Пенициллин V | 500 | Три | 10 дней |
| Амоксициллин | 500 | Дважды | 10 дней |
| Амоксициллин | 1 000 | Один раз | 10 дней |
| Цефалексин | 500 | Дважды | 10 дней |
| Кларитромицин | 250 | Дважды | 10 дней |
| Азитромицин | 500 | Один раз | 5 дней |
| Клиндамицин | 300 | Три | 10 дней |
Механизмы устойчивости к антибиотикам MLSB
Устойчивость к антибиотикам типа MLS B (M; макролиды, включая эритромицин, кларитромицин и азитромицин: линкозамиды, включая клиндамицин: стрептограмин B) опосредуется преимущественно двумя различными механизмами; отток и модификация целевого сайта.Первый, или «М-фенотип», вызывает низкий уровень защиты от эритромицина, кларитромицина и азитромицина, но не от клиндамицина, и опосредуется насосом оттока лекарства, кодируемым mefA.
Второй механизм является результатом модификации сайта-мишени и обычно заключается в посттранскрипционном метилировании остатка аденина в 23S рРНК, вызываемом метилазами, кодируемыми геном erm, и связан с конститутивной (фенотип cMLS) или индуцибельной (фенотип iMLS) устойчивостью к антибиотикам из группы макролидов и клиндамицина.В то время как изоляты cMLS довольно однородны по паттернам восприимчивости и их ген метилазы обычно является erm (B), изоляты iMLS более гетерогены, а их ген метилазы относится к подклассу erm (B) или erm (A), обычно называемому erm (TR). . Эти механизмы устойчивости вызывают высокий уровень устойчивости к макролидам, линкозамидам и стрептограмину B, поэтому они обозначены как фенотип MLS B . Устойчивость к iMLS обычно встречается чаще, чем фенотип cMLS. Наблюдались региональные различия в относительной распространенности двух механизмов устойчивости.В Северной Америке более 90% устойчивых к макролидам изолятов проявляют фенотип М.
Индукция устойчивости к клиндамицину у устойчивых к эритромицину изолятов стрептококков группы А
Фенотипы устойчивости, присваиваемые iMLS, характеризуются диссоциированной устойчивостью к антибиотикам MLS B из-за различий в индуцирующей способности антибиотиков. Штаммы устойчивы к макролидам, являющимся индукторами. Напротив, клиндамицин, который не является индуктором, остается активным.Индуцируемая устойчивость к клиндамицину может быть обнаружена дисковой диффузией с использованием теста D-зоны. Тест D-зоны выполняется путем размещения дисков клиндамицина и эритромицина на расстоянии от края до края от 15 до 26 мм и поиска выравнивания зоны клиндамицина, ближайшей к диску эритромицина. Положительный тест в D-зоне предполагает наличие эрмгена, который может привести к конститутивной резистентности к клиндамицину и клинической неудаче (рис. 4).
Конститутивные мутанты могут быть отобраны in vitro при частотах 10 -7 колониеобразующих единиц в присутствии клиндамицина.Бактериальный посевной материал, превышающий 10 -7 колониеобразующих единиц, может быть обнаружен при инфекциях нижних дыхательных путей. Риск для пациентов иллюстрируется сообщениями об отборе конститутивных мутантов во время курса терапии клиндамицином, вводимого пациентам с тяжелыми инфекциями, вызванными индуцируемой устойчивостью к эритромицину S. aureus.
Как пациенты заражаются этой инфекцией и как предотвратить распространение среди других пациентов?
Эпидемиология
Фарингит и импетиго могут быть связаны с скученностью, которая часто присутствует в социально-экономически неблагополучных группах населения.Тесный контакт, который происходит в школах, детских садах и военных объектах, способствует передаче инфекции. Фарингит обычно возникает в результате контакта с человеком, у которого есть ГАЗ-фарингит. Передача инфекции GAS, в том числе при вспышках фарингита в школах, почти всегда происходит после контакта с секретами дыхательных путей. Вспышки фарингита пищевого происхождения случались, но случаются редко.
Инфекции, вызванные ГАЗом, происходят в любое время года, но есть важные различия во времени возникновения конкретных клинических синдромов.ГАЗ-фарингит и инвазивные инфекции чаще встречаются поздней осенью, зимой и весной в умеренном климате, предположительно из-за тесного личного контакта в школах и предрасположенности к вирусным инфекциям. Например, грипп A и B может быть осложнен инфекцией GAS. С другой стороны, импетиго чаще встречается в тропическом климате и в теплое время года, предположительно из-за предшествующих укусов насекомых и других незначительных травм кожи.
Факторы окружающей среды, предрасполагающие к инфекциям ГАЗ, - это несоответствующая гигиена и перенаселенность.В большинстве, но не во всех популяциях с высокой распространенностью пиодермии также обнаружены высокие показатели распространенности чесотки. Хотя у детей была самая высокая распространенность пиодермии и чесотки, во многих исследованиях эти заболевания также были распространены среди взрослых.
ГАЗ - это специфический для человека патоген, который широко распространен во всем мире, но особенно в развивающихся странах с бедностью, перенаселенностью и неадекватной гигиеной.
Хотя заболеваемость ГАЗ-инфекциями остается прежней, с 1980-х годов отмечалось, что частота более тяжелых инфекций ГАЗ растет в развивающихся странах.
Проблемы инфекционного контроля
Вспышки в больницах затронули большое количество пациентов и медицинских работников и продолжались до трех лет. Текущие рекомендации Центров по контролю и профилактике заболеваний по предотвращению внутрибольничных вспышек существуют только в послеродовых и послеоперационных условиях. Однако было обнаружено, что неакушерские, нехирургические инфекции способствуют возникновению многих, если не большинства, вспышек, а уровень летальности выше у пациентов с этими типами инфекций, что подтверждает мнение о том, что возможность передачи должна быть признана для всех типов инфекций. внутрибольничные инфекции ГАЗ и выявление случаев не должны ограничиваться одним типом инфекции или группой пациентов.
ГАЗ может передаваться при прямом или косвенном контакте и / или капельным путем. Редко может передаваться из окружающей среды. В дополнение к стандартным мерам предосторожности для людей с ГАЗ-пневмонией или тяжелыми инфекциями мягких тканей рекомендуются меры предосторожности в отношении капель в течение 24 часов после начала соответствующей антимикробной терапии. При ожогах с вторичной инфекцией ГАЗ и обширными или дренирующими кожными инфекциями, которые невозможно прикрыть или адекватно сдержать повязками, следует соблюдать контактные меры предосторожности в течение как минимум 24 часов после начала соответствующей терапии.
Медицинские работники могут быть источником передачи вторичных нозокомиальных случаев. Те, кто эпидемиологически связан с этим случаем, должны иметь образцы из ануса, поражений кожи, горла и влагалища для посева. Те, у кого есть положительный результат, должны лечиться антибиотиками, чтобы уничтожить ГАЗ.
Практика предотвращения госпитальной передачи ГАЗ должна включать изоляцию пациентов, поступивших в отделение интенсивной терапии с некротическим фасциитом, обследование после единичного внутрибольничного случая и упор на выявление и лечение носителей медицинских работников в хирургических и акушерских службах и резервуаров для пациентов в других палатах .Передача ГАЗ непропорционально высока от пациентов с внебольничным некротическим фасциитом, которые поступают в отделение интенсивной терапии, что позволяет использовать капельные и контактные меры предосторожности для всех пациентов, поступивших с некротическим фасциитом, до тех пор, пока ГАЗ не будет исключен как причина, или до 24 часов после начала эффективной противомикробной терапии.
Несмотря на то, что исследования по созданию эффективной вакцины для предотвращения заболеваний, вызываемых ГАЗ, проводятся более 70 лет, коммерческая вакцина еще не доступна.
Нередки случаи, когда бессимптомные носители ГАЗ являются бессимптомными. Культуры наблюдения показали, что до 20% людей в определенных популяциях могут иметь бессимптомную колонизацию глотки ГАЗ. Противомикробная терапия не показана большинству носителей ГАЗ через глотку.
Есть лишь несколько показаний к применению противомикробной профилактики для предотвращения колонизации и последующего инфицирования. Две группы лиц, которым может потребоваться химиопрофилактика, - это лица, контактировавшие с человеком с инвазивными инфекциями ГАЗ, и новобранцы.
Управление медицинскими работниками, колонизированными стрептококками группы А
Поскольку большинство медицинских работников, связанных с данной вспышкой, не будут колонизированы, они могут вернуться к работе до получения результатов посева. Тем не менее, колонизированные медицинские работники должны быть отстранены от ухода за пациентами на первые 24 часа, когда они получают химиопрофилактику, а штаммы медицинских работников должны сравниваться со штаммами пациентов с использованием того же метода (ов) типирования. Если медицинский работник эпидемиологически связан с конкретным пациентом и штамм, который несет медицинский работник, такой же, как и штаммы, выделенные от пациентов, последующие посевы должны быть сделаны для медицинского работника через 7–10 дней после завершения терапии.
Лечение бессимптомной инфекции, вызванной стрептококком группы А, медицинские работники
Варианты лечения бессимптомных колонизированных медработников включают: бензатин пенициллин G (1200000U внутримышечно одна доза) плюс рифампицин (300 мг два раза в день в течение 4 дней), клиндамицин (300 мг перорально три раза в день в течение 10 дней) или азитромицин (500 мг перорально в день в течение пяти дней. ). Любой из этих режимов подходит для небеременных медработников, у которых нет аллергии на пенициллин, и для их семейных контактов с колонией.Клиндамицин или азитромицин рекомендуются медработникам и контактировавшим с ними в семье лицам, страдающим аллергией на пенициллин. Ректальное носительство ГАЗ трудно искоренить с помощью схем на основе пенициллина.
В таких случаях рекомендуется пероральная терапия ванкомицином в сочетании с рифампицином, однако контролируемых исследований в поддержку этой рекомендации не проводилось. Учитывая хорошо задокументированные эффекты клиндамицина на кишечную флору, пероральный клиндамицин рекомендуется для лечения медработников с ректальным переносом ГАЗ и их домашних контактов.Если используется азитромицин или клиндамицин, следует провести тестирование чувствительности штамма ГАЗ, содержащегося в HCW, к макролидам и клиндамицину.
Ведение бессимптомных носителей стрептококков группы А
Противомикробная терапия не показана большинству носителей ГАЗ через глотку. Исключения включают следующее: (1) возникла вспышка острой ревматической лихорадки или постстрептококкового гломерулонефрита; (2) вспышка ГАЗ-фарингита в закрытом или полузакрытом сообществе; (3) имеется семейная история острой ревматической лихорадки; или (4) множественные эпизоды документально подтвержденного симптоматического ГАЗ-фарингита продолжают возникать в семье в течение многих недель, несмотря на соответствующую терапию.
Химиопрофилактика призывников
Новобранцы подвергаются особенно высокому риску заражения стрептококковой инфекцией. Факторы, которые могут способствовать повышенной восприимчивости этой группы населения, включают быстрое скопление людей со всей страны в многолюдные жилые и рабочие помещения, что подвергает неиммунных людей воздействию нескольких патогенов, а также физический и психологический стресс от тренировок. Первичная и вторичная химиопрофилактика пенициллинами ГАЗ-инфекций эффективны в популяции призывников и периодически используются с 1951 года.
Первичная профилактика проводится всем призывникам вскоре после их прибытия в учебный центр, чтобы предотвратить попадание ГАЗ в эту популяцию, а вторичная (т.е. массовая) профилактика проводится одновременно всем призывникам в данном учреждении, чтобы прервать установленную передачу болезни. Пенициллин G бензатин, из-за простоты введения и гарантированного соблюдения режима лечения, был одним из препаратов выбора для предотвращения инфекции ГАЗ в группах высокого риска.Профилактика пероральным эритромицином или азитромицином используется для предотвращения инфицирования призывников, страдающих аллергией на пенициллин.
Показания к химиопрофилактике при тесном контакте человека с инвазивной стрептококковой инфекцией группы А
Хотя риск последующей инвазивной ГАЗ-инфекции среди домашних контактов лиц с инвазивными ГАЗ-инфекциями выше, чем риск среди населения в целом, последующие инвазивные ГАЗ-инфекции среди домашних контактов встречаются редко.Учитывая редкость этих инфекций и отсутствие явно эффективного режима химиопрофилактики, Центры по контролю и профилактике заболеваний не рекомендуют тестирование на колонизацию ГАЗ или рутинное введение химиопрофилактики всем лицам, контактировавшим с людьми с инвазивным ГАЗ. имеет повышенный риск спорадического заболевания или смертности из-за ГАЗ, то есть человек старше 65 лет.
Агентство общественного здравоохранения Канады рекомендует, чтобы близким людям с подтвержденным тяжелым случаем была предложена химиопрофилактика.Обе организации рекомендуют предупреждать близких людей о признаках и симптомах инвазивного ГАЗ-заболевания и рекомендовать немедленно обратиться за медицинской помощью, если у них разовьется лихорадочное заболевание или любые другие клинические проявления ГАЗ-инфекции в течение 30 дней с момента постановки диагноза в индексном случае.
Растущая и угасающая стрептококковая болезнь группы А
В XIX веке инфекции ГАЗ были связаны с тяжелыми и частыми эпидемиями инвазивных и часто смертельных заболеваний, включая пандемию скарлатины в Соединенных Штатах и Великобритании.Инвазивные ГАЗ-инфекции с тяжелыми проявлениями продолжались до 1920-х годов. Затем тяжесть этих заболеваний заметно снизилась до начала 1980-х годов, когда в разных частях мира произошло одновременное рецидивирование тяжелых и фатальных форм инвазивных инфекций ГАЗ. Текущий рост инвазивных инфекций в развитых странах в основном связан с распространением клональной гипервирулентной популяции штаммов серотипа M1T1. Это явление, безусловно, не является уникальным для штамма M1T1, но также наблюдается у штаммов M3 и M18, которые возникли одновременно с клональным штаммом M1T1 в 1980-х годах.
До 2004 года M59 редко распознавался в Канаде и остается необычным в других частях мира. Однако канадское наблюдение зафиксировало эпидемию клонального штамма M59. С января 2006 г. по декабрь 2009 г. 13,0% случаев инвазивного ГАЗ были идентифицированы как M59 в западных провинциях. Преобладающей клинической картиной была бактериемия с последующим целлюлитом. Факторами риска были злоупотребление алкоголем, бездомность, инфицирование вирусом гепатита С и употребление запрещенных наркотиков.
Хотя увеличение и уменьшение числа клонов ГАЗ, вызывающих болезнь, в прошлом были хорошо известными событиями, причины этого никогда не были четко определены. Было высказано предположение, что появление нового клона может медленно развиваться за счет накопления точечных мутаций или за счет приобретения нового генетического материала посредством событий горизонтального переноса генов. Уменьшение распространенности конкретного клона может быть результатом снижения вирулентности, повышения защиты хозяина (коллективного иммунитета) и / или замены серотипа более «подходящим» клоном.
Какие факторы хозяина защищают от этой инфекции?
Поверхность клеток GAS несет М-белки, которые образуют короткие волосовидные фибриллы. Антитело, направленное к белку М, опосредует опсонофагоцитоз организма и обеспечивает защитный иммунитет. Типоспецифический иммунитет против GAS зависит от антител к гипервариабельной аминоконцевой части M-белков, но повторные инфекции могут также давать защитные антитела, направленные на консервативные эпитопы M-белка. Лица с низким уровнем защитных антистрептококковых антител в плазме подвержены риску развития инвазивной ГАЗ-инфекции.Однако, как только бактерии проникают в обычно стерильное место, тяжесть инвазивной инфекции не связана с уровнями этих антител. Серьезность скорее связана с факторами вирулентности организма, наличием или отсутствием антител к ним и реакцией хозяина.
Взаимодействие факторов хозяина / патогена и тяжесть заболевания
В зависимости от сложных взаимодействий хозяин-патоген, инвазивные ГАЗ-инфекции могут вызывать тяжелый шок, полиорганную недостаточность или нетяжелые системные заболевания, такие как легкая бактериемия и целлюлит.Точно так же инвазивные инфекции мягких тканей могут быть тяжелыми (например, некротический фасциит) или нетяжелыми (например, целлюлит или рожа). В то время как генетическая предрасположенность хозяина играет ключевую роль в модулировании проявления болезни, вариации свойств вирулентности бактерий влияют на тяжесть инфекции.
Каковы клинические проявления заражения этим организмом?
Фарингит: ГАЗ является основной причиной фарингита и остается единственным возбудителем этого синдрома, требующим этиологической диагностики и лечения.Бремя и экономические затраты ГАЗ-фарингита велики. Было подсчитано, что только в Соединенных Штатах педиатры ежегодно диагностируют более семи миллионов случаев острого фарингита. С клинической точки зрения на стрептококковый фарингит убедительно указывает наличие лихорадки, миндалин экссудата, болезненно увеличенных передних шейных лимфатических узлов и отсутствия кашля (
Рисунок 4).
Средний отит и риносинусит: ГАЗ выделяют из 2–5% культур образцов жидкости среднего уха, полученных от детей с острым средним отитом: четвертый по распространенности патоген, вызывающий острый средний отит у детей, после Streptococcus pneumoniae, Haemophilus influenzae и Moraxella катаральный.
Пневмония и эмпиема. В эпоху до применения антибиотиков ГАЗ был этиологическим агентом в 3–5% случаев внебольничной пневмонии, чаще всего возникающих после вспышек вирусных заболеваний, таких как грипп или корь. Часто встречались местные осложнения, такие как эмпиема, а уровень летальности достигал 50%. С 1940-х годов заболеваемость ГАЗ-пневмонией резко снизилась. Однако частота пневмонии увеличилась с возобновлением инвазивной ГАЗ-болезни с 1980-х годов, при этом 10% пациентов с инвазивной ГАЗ-болезнью заболевают пневмонией.Небольшие вспышки ГАЗ-пневмонии были описаны в учреждениях по оказанию хронической помощи и в семьях, а также единичные случаи, возникающие в обществе. ГАЗ-пневмония теперь возникает с частотой, аналогичной частоте других причин, таких как Staphylococcus aureus или Klebsiella pneumoniae.
Инфекции мочеполовых путей и материнский сепсис: ГАЗ - редкая причина инфекций мочевыводящих путей. Хотя ГАЗ - редкая причина послеродовой инфекции, это важная причина послеродового (материнского) сепсиса.Сепсис был наиболее частой причиной материнской смертности в XIX веке, на него приходилось 50% всех случаев. Кесарево сечение - фактор риска серьезной послеродовой инфекции. Профилактическое назначение антибиотиков женщинам, перенесшим кесарево сечение (плановое и экстренное), существенно снизило частоту фебрильной заболеваемости, раневой инфекции, эндометрита и серьезных инфекционных осложнений у матери.
Скарлатина: Скарлатина - это диффузная эритематозная сыпь, которая обычно возникает при фарингите.Развитие сыпи при скарлатине требует предварительного воздействия ГАЗ и возникает в результате реактивности кожи замедленного типа на пирогенный экзотоксин (эритрогенный токсин, обычно типа A, B или C), вырабатываемый организмом. Сыпь при скарлатине - это диффузная эритема, бледнеющая при надавливании, с многочисленными небольшими (1-2 мм) папулезными возвышениями, придающими коже вид «наждачной бумаги». Обычно он начинается на голове и шее и сопровождается бледностью вокруг рта и клубничным языком. Впоследствии сыпь быстро распространяется, покрывая туловище, затем конечности и в конечном итоге слущивается; ладони и подошвы обычно сохраняются.Сыпь наиболее выражена в кожных складках паховой, подмышечной, антекубитальной, брюшной областей и около точек давления. Он часто имеет линейный петехиальный характер в антекубитальных ямках и подмышечных складках, известных как линии Пастии.
Рожа: Рожистое воспаление - это острая поверхностная некротизирующая кожная / гиподермальная инфекция, которая в основном вызывается стрептококками. Окончательный диагноз основывается на клинических данных, которые обычно включают резко очерченный блестящий эритематозный налет, сопровождающийся болью, отеком и лихорадкой.Рожа поражает преимущественно взрослых пациентов в шестом или седьмом десятилетии и более чем в 80% случаев локализуется на нижней конечности. Женское преобладание существует, за исключением молодых пациентов. Факторы риска включают нарушение кожного барьера (язва на ноге, рана, трещина в опрелости пальцев ног и пролежня), лимфедему, хронический отек или местные хирургические операции (рассечение лимфатических узлов, сапенэктомия). Опрелость пальца-паутины, по-видимому, является основным входным порталом, независимо от того, вызвана она дерматофитной инфекцией или нет.
Рожистое воспаление реже вызывается стрептококками группы B, C или G и реже стафилококками. Буллообразование считается относительно тяжелым, но частым местным осложнением заболевания. Хотя в большинстве случаев рожа вызывается β-гемолитическими стрептококками, многие другие бактерии могут вызывать ненекротический целлюлит, который часто может возникать при определенных обстоятельствах, например Pasteurella multocida после укусов кошек или собак, Aeromonas hydrophila после погружения в пресную воду, виды Vibrio после воздействия соленой воды или Haemophilus influenzae при периорбитальном целлюлите у детей.Рецидив - основное осложнение рожи; встречается примерно в 20% случаев. Меры по уменьшению рецидивов рожи включают лечение любого предрасполагающего фактора, такого как опрелость пальца ноги или раны, или уменьшение любого основного отека. Если несмотря на такие меры возникают частые инфекции, может потребоваться профилактическое лечение антибиотиками.
Импетиго: Импетиго - очень заразная инфекция поверхностного эпидермиса, которая чаще всего поражает детей в возрасте от двух до пяти лет, хотя может возникать в любой возрастной группе.Импетиго классифицируется как буллезное или небуллезное импетиго. Буллезное импетиго просто означает, что кожная сыпь характеризуется пузырями (волдырями). Небуллезное импетиго - наиболее распространенная форма импетиго. Инфекция обычно заживает без рубцов даже без лечения. S. aureus - самый важный возбудитель, особенно при буллезном импетиго. GAS вызывает меньшее количество случаев, либо отдельно, либо в комбинации с S. aureus, и чаще встречается при небуллезном импетиго. Диагноз обычно ставится клинически и может быть подтвержден окрашиванием по Граму и посевом, хотя обычно в этом нет необходимости.Посев может быть полезным для идентификации пациентов с нефритогенными штаммами ГАЗ во время вспышек постстрептококкового гломерулонефрита. Импетиго обычно передается при прямом контакте. Пациенты могут еще больше передать инфекцию себе или другим после экскориации инфицированной области. Инфекции часто быстро распространяются через школы и детские сады. Существуют убедительные доказательства того, что местные антибиотики, мупироцин и фузидовая кислота, равны или, возможно, более эффективны, чем пероральное лечение антибиотиками.Основываясь на имеющихся данных об эффективности, нельзя отдавать четкое предпочтение резистентным к β-лактамазам пенициллинам узкого спектра действия, таким как клоксациллин, диклоксациллин и флуклоксациллин, пенициллинам широкого спектра действия, таким как амоксициллин плюс клавулановая кислота, цефалоспорины и макролиды. Пероральные антибиотики могут играть роль в более серьезных и обширных формах импетиго. Пенициллин не так эффективен, как большинство других антибиотиков.
Целлюлит: Бактериальный целлюлит - это диффузная распространяющаяся кожная инфекция.Связанная региональная лимфаденопатия и лимфатические полосы могут быть различными, а местные осложнения (абсцессы, некрозы) встречаются чаще, чем при рожистом воспалении. Петехии и экхимозы с частыми пузырями могут развиваться на воспаленной коже, что приводит к геморрагическому целлюлиту. Целлюлит обычно относится к более глубоко расположенной кожной инфекции, чем рожа, которая считается более поверхностной. Однако различие между этими состояниями не является четким, и эти два состояния имеют общие клинические особенности, включая внезапное начало, обычно с высокой температурой, и тенденцию к рецидиву.ГАЗ считается основным возбудителем целлюлита, хотя стрептококки групп B, C и G и S. aureus также могут быть причиной. Преимущественно очаг инфекции целлюлита - нижние конечности. Лимфедема и нарушение кожного барьера, который служит местом проникновения патогенов, являются факторами риска инфекций. От 20 до 30% пациентов имеют рецидив в течение 3-летнего периода наблюдения. Результаты посевов крови пациентов обычно положительны на β-гемолитические стрептококки менее чем в 5% случаев.
Некротический фасциит / мионекроз: Некротический фасциит - это быстро прогрессирующая, очень разрушительная бактериальная инфекция, поражающая кожу, подкожные и глубокие мягкие ткани и мышцы (Рисунок 6) (Рисунок 7). Некротический фасциит исторически делится на 2 типа. Тип I возникает в результате смешанной инфекции анаэробными видами в сочетании с факультативно анаэробными организмами, такими как стрептококки (не из группы А), энтерококки и грамотрицательные палочки, тогда как тип II включает ГАЗ либо отдельно, либо при смешанных инфекциях.Ранняя диагностика затруднена из-за отсутствия единого клинического лабораторного теста, метода визуализации или патогномоничных результатов физического обследования. Пациенты с ГАЗ-некротическим фасциитом обычно проявляют неспецифические симптомы, такие как лихорадка, очень болезненные поражения кожи, рвота, диарея и токсемия.
Следует отметить, что для значительного числа инвазивных инфекций, вызываемых стрептококками, нет известных входных ворот. Преходящая бактериемия, происходящая из ротоглотки, была предложена в качестве источника в таких случаях.Отдельные сообщения предполагают связь между использованием нестероидных противовоспалительных препаратов (НПВП) и прогрессированием или развитием инфекции, вызывающей некротизацию ГАЗ, хотя в проспективных исследованиях это не было обнаружено.
В течение нескольких часов или дней инфекция может прогрессировать от явно неописуемой боли или доброкачественного поражения кожи до смертельного заболевания. Более половины пациентов с некротическим фасциитом имеют сопутствующий мионекроз. Нередко пациенты обращаются за медицинской помощью до постановки диагноза.Одним из клинических признаков раннего развития болезни является боль, непропорциональная анамнезу или физическим данным.
Рис. 7.
40-летний ранее здоровый мужчина, который порезал палец своим детским коньком 6 дней назад. За два дня до этого он обратился за медицинской помощью по поводу симптомов гриппа и сильной боли в подмышечных впадинах.
Инвазивное ГАЗ-заболевание: Инвазивное заболевание определяется как выделение ГАЗ-газа из стерильного участка.В ходе проспективного популяционного эпиднадзора за инвазивными ГАЗ-инфекциями в Онтарио с 1991 по 1995 г. было выявлено 323 пациента с инвазивным ГАЗ, что соответствует ежегодной заболеваемости 1,4 на 100000 населения. Наиболее частыми клиническими проявлениями были инфекция мягких тканей (48%), бактериемия без септического очага (14%) и пневмония (11%). Клинический спектр заболевания может варьироваться от легкой до тяжелой, что приводит к токсическому стрептококковому шоку.
Факторы риска целлюлита
Стрептококковый целлюлит имеет тенденцию развиваться на анатомических участках, в которых нормальный лимфодренаж нарушен, таких как участки предшествующего целлюлита, рука, ипсилатеральная после мастэктомии и расслоения подмышечных лимфатических узлов, нижняя конечность, ранее пораженная тромбозом глубоких вен или хронической лимфедемой, или ножка, из которой была взята подкожная вена для аортокоронарного шунтирования.Организм может проникнуть через кожный разрыв на некотором расстоянии от возможного места клинического целлюлита. Например, у некоторых пациентов с рецидивирующим целлюлитом ног после удаления подкожной вены рецидивы прекращаются только после лечения опоясывающего лишая стопы на пораженной конечности. Трещины на коже предположительно служат воротами для проникновения стрептококков, которые затем вызывают инфекцию проксимальнее в ноге в месте предыдущей травмы.
Стрептококковый целлюлит может также быть связан с недавно перенесенными хирургическими ранами.ГАЗ - один из немногих бактериальных патогенов, которые обычно вызывают признаки раневой инфекции и окружающего целлюлита в течение первых 24 часов после операции. Эти раневые инфекции обычно связаны с жидким экссудатом и могут быстро распространяться либо как целлюлит в коже и подкожной клетчатке, либо как более глубокая тканевая инфекция. Стрептококковая раневая инфекция или локализованный целлюлит также могут быть связаны с лимфангитом, проявляющимся в виде красных полос, простирающихся проксимально вдоль поверхностных лимфатических сосудов от места инфекции.
Ветряная оспа является фактором риска инвазивной ГАЗ-инфекции во всех возрастных группах, но у детей она является наиболее важным фактором риска заражения инвазивной ГАЗ-инфекцией.
Споры по ведению тяжелой стрептококковой болезни группы А
Клиндамицин рекомендован для лечения синдрома токсического шока, вызванного стрептококками (СТТС), и некротического фасциита. Обоснование применения клиндамицина основано на исследованиях in vitro, демонстрирующих как подавление токсина, так и модуляцию цитокина (т.е.е., TNF), в исследованиях на животных, демонстрирующих более высокую эффективность по сравнению с пенициллином, и в двух наблюдательных исследованиях, демонстрирующих большую эффективность для клиндамицина, чем для β-лактамных антибиотиков.
В настоящее время рекомендуется быстрое и активное исследование подозреваемых глубоко укоренившихся инфекций ГАЗ с целью определения наличия или отсутствия некротического фасциита. Несмотря на только анекдотические данные, современная медицинская литература, а также стандартные хирургические и медицинские справочники рекомендуют ранний и агрессивный хирургический подход к пациентам с подозреваемым или доказанным некротическим фасциитом.Отсрочка операции у пациента со стрептококковым токсическим шоком и некротическим фасциитом может повысить их заболеваемость и смертность; у пациентов со стрептококковым синдромом токсического шока (STSS) смертность составляет от 30% до 80%, тогда как у пациентов с некротическим фасциитом без STSS смертность ниже 5%. Отсрочка операции может снизить заболеваемость за счет развития демаркационной линии, отделяющей некротические ткани от жизнеспособных, тем самым ограничивая степень резекции ткани. Это также может снизить смертность, позволяя пациенту стабилизировать гемодинамику до операции.
Сравнение ранней и поздней хирургической обработки раны было предметом споров также при остром некротическом панкреатите, где обычным терапевтическим подходом в прошлом было раннее хирургическое вмешательство и обработка раны. Однако впоследствии было обнаружено, что раннее хирургическое вмешательство при тяжелом некротическом панкреатите было на самом деле пагубным, приводя к смертности, превышающей 50%, тогда как отсроченная хирургическая обработка раны вместе с тщательной поддерживающей терапией в отделении интенсивной терапии улучшила клинический результат.Таким образом, представление о том, что наличие инфицированной ткани на острой стадии панкреатита ухудшает исход, может не соответствовать действительности, и на самом деле более важным процессом может быть возникающая воспалительная реакция. Тем не менее, любая некротическая ткань в конечном итоге должна быть удалена, но если использование иммуномодулирующего агента, такого как внутривенный полиспецифический иммуноглобулин G (ВВИГ), который нейтрализует токсины, и патологические уровни провоспалительных цитокинов позволяют проводить санацию тканей в на более позднем этапе это может быть полезно для пациента (рис. 8).
Рисунок 8.
У этой женщины был STSS и широко распространенные признаки тяжелого заболевания мягких тканей с наличием булл. Первоначальный план операции заключался в удалении всех пораженных тканей, однако из-за нестабильности было решено подождать и понаблюдать. Ей назначили ВВИГ. В течение следующих 72 часов состояние пациента стабилизировалось, и поражения регрессировали. Хирургическая обработка раны не проводилась.
ВВИГ рекомендован некоторыми авторами для лечения пациентов с STSS.Эти исследования включают 1 наблюдательное когортное исследование, основанное на канадских пациентах, выявленных в результате активного наблюдения за инвазивными ГАЗ-инфекциями PUBMED: 10825042, и 1 европейское многоцентровое плацебо-контролируемое исследование PUBMED: 12884156. Считается, что механистические действия ВВИГ в этой ситуации включают ингибирование активности суперантигена посредством нейтрализующих антител, опсонизацию через М-специфические антитела и общий противовоспалительный эффект.
Какие распространенные осложнения связаны с инфицированием этим возбудителем?
Фарингит: Хотя основное последствие ГАЗ-фарингита, острая ревматическая лихорадка (ОРЛ), в настоящее время встречается гораздо реже, чем в прошлом, это все еще является серьезной проблемой в развивающихся странах.По оценкам Всемирной организации здравоохранения (ВОЗ), существует около полумиллиона случаев ОРЛ. Гнойные осложнения, такие как перитонзиллярные и заглоточные абсцессы, встречаются редко, и их частота снижается при лечении антибиотиками.
Средний отит и риносинусит. Одним из наиболее поразительных результатов является связь ГАЗ-острого среднего отита (АОМ) с повышенным риском развития мастоидита. Хотя риск невелик (<1%), он намного выше, чем при АОМ из-за S.pneumoniae, H. influenzae или М. catarrhalis.
Пневмония: Канадская популяционная программа эпиднадзора за инвазивным ГАЗ-заболеванием подтвердила, что ГАЗ-пневмония является тяжелым заболеванием с внезапным началом, часто связанным с местными и системными осложнениями, особенно эмпиемой (19%), токсическим шоком (32%) и смертью ( 38%).
Инвазивные ГАЗ-инфекции: Стрептококковый синдром токсического шока (СТШШ) - редкое, но важное осложнение инвазивной ГАЗ-инфекции со смертностью от 30% до 80%.STSS определяется как гипотензия, сопровождающаяся полиорганной недостаточностью, на которую указывают 2 из следующих признаков: почечная недостаточность, коагулопатия, поражение печени, респираторный дистресс-синдром у взрослых, генерализованная сыпь и некроз мягких тканей.
Как идентифицировать организм?
Экспресс-тесты
Доступно несколько экспресс-тестов для ГАЗ-фарингита. Большинство из них основаны на экстракции азотистой кислотой углеводного антигена группы А из организмов, полученных с помощью мазка из зева.Специфичность этих тестов обычно высока, но заявленные значения чувствительности значительно различаются. Как и в случае посева из зева, чувствительность этих тестов сильно зависит от качества образца мазка из зева, опыта человека, выполняющего тест, и строгости стандарта посева, используемого для сравнения. Поэтому, если у пациента с подозрением на ГАЗ-фарингит отрицательный результат экспресс-теста на стрептококк, следует провести посев из горла, чтобы убедиться, что у пациента нет ГАЗ-инфекции.
Из-за высокой специфичности этих экспресс-тестов положительный результат теста обычно не требует подтверждения посева из горла. Были разработаны быстрые диагностические тесты с использованием таких методов, как оптический иммуноанализ и хемилюминесцентные ДНК-зонды. Эти тесты могут быть такими же чувствительными, как и стандартные посевы из горла на агаре с овечьей кровью. Некоторые эксперты считают, что оптический иммуноферментный анализ достаточно чувствителен, чтобы его можно было использовать без дублирования посевов из горла.
Серология
Серологические исследования, нацеленные на неспецифические внеклеточные продукты стрептококков, такие как стрептолизин O и ДНКаза B, могут быть полезны для дифференциации состояния носительства ГАЗ от острой инфекции или предоставления доказательств перенесенной инфекции.Недостаточно использовать один серологический результат для попытки предсказать наличие острой инфекции по сравнению с хроническим носительством организма. Чтобы определить, есть ли новое воздействие того или иного патогена, необходимо посмотреть на острые реакции и реакции выздоравливающих. Единичный повышенный титр антител может просто отражать сохранение антител от инфекции, которая произошла за несколько месяцев до этого. Использование стрептолизина O и ДНКазы B повысит вероятность точной диагностики истинной ГАЗ-инфекции. Серологические исследования, проведенные по крайней мере 2 раза с интервалом 2–4 недели, возможно, могут отделить пациента с острым ГАЗ-фарингитом от хронического носителя этого патогена.
Культура
GAS можно легко культивировать из образцов, взятых из других стерильных мест, включая кровь и спинномозговую жидкость. Культура на агаре с овечьей кровью может подтвердить GAS-инфекцию, а методы латексной агглютинации, флуоресцентных антител, коагглютинации или осаждения, выполняемые на колониях, растущих на чашке с агаром, могут отличить GAS от других β-гемолитических стрептококков. Диски чувствительности к бацитрацину (содержащие 0,04 единицы бацитрацина) позволяют предположительно идентифицировать ГАЗ, но являются менее точным методом диагностики.Количественное определение ГАЗА в культуре мазка из зева нельзя использовать для дифференциации носительства от инфекции, поскольку редкий рост может быть связан с истинной инфекцией. Отрицательный посев из горла позволяет врачу воздерживаться от терапии антибиотиками у подавляющего большинства пациентов с ангиной. Использование ПЦР для диагностики присутствия ГАЗ из стерильных мест не оказало достаточного влияния на ведение пациентов, чтобы гарантировать его внедрение в повседневную практику или справочные лаборатории.
Как этот организм вызывает болезнь?
Хотя факторы, лежащие в основе глобального возрождения GAS с 1980-х годов, остаются неизвестными, важным наблюдением является глобальный рост численности и смертности, связанный со штаммами генотипа emm1, экспрессирующими белок M1.Каждая произошедшая эпидемия GAS была вызвана сдвигом в динамике популяции GAS, что привело к появлению новой субпопуляции в ранее иммунизированном сообществе. Это может объяснить традиционный 4–7-летний цикл эпидемий ГАЗ. Текущая эпидемия emm1 GAS длится более 25 лет. Ключевой особенностью клона M1 является его способность быстро переключаться на гипервирулентный фенотип во время инфекции в результате двухкомпонентной системы CovR / S: глобального регулятора экспрессии генов вирулентности в GAS, который регулирует около 15% генов, либо прямо или косвенно.ГАЗ обладает множеством факторов вирулентности, которые жизненно важны для распространения инфекции в организме хозяина.
М белок
Основным поверхностным белком GAS является белок М (рис. 3), который встречается более чем в 100 антигенно различных типах и является основой для серотипирования штаммов с помощью специфических антисывороток. Молекулы белка М представляют собой фибриллярные структуры, закрепленные в клеточной стенке организма, которые выступают в виде волосоподобных выступов от поверхности клетки. Аминокислотная последовательность дистальной или аминоконцевой части молекулы М-белка весьма вариабельна, что объясняет антигенную изменчивость различных М-типов, в то время как более проксимальные области белка относительно консервативны.В более новом методе отнесения M-типа к изолятам GAS используется полимеразная цепная реакция для амплификации вариабельной области гена M-белка.
Присутствие белка М в изоляте GAS коррелирует с его способностью сопротивляться фагоцитарному уничтожению в свежей крови человека. Это явление, по-видимому, связано, по крайней мере частично, со связыванием фибриногена плазмы с молекулами белка М на поверхности стрептококка, что препятствует активации комплемента и отложению фрагментов опсонического комплемента на бактериальной клетке.Эту устойчивость к фагоцитозу можно преодолеть с помощью антител, специфичных к белку М; таким образом, люди с антителами к данному типу M, приобретенными в результате предшествующей инфекции, защищены от последующего заражения организмами того же типа M, но не против заражения другими типами M.
Гиалуроновая кислота
GAS также разрабатывает, в различной степени, полисахаридные капсулы, состоящие из гиалуроновой кислоты. Производство больших количеств капсул некоторыми штаммами придает колониям характерный слизистый вид.Капсульный полисахарид играет важную роль в защите ГАЗ от проглатывания и уничтожения фагоцитами. В отличие от белка М, капсула гиалуроновой кислоты является слабым иммуногеном, и не было показано, что антитела к гиалуронату играют важную роль в защитном иммунитете. Предполагаемое объяснение заключается в очевидной структурной идентичности стрептококковой гиалуроновой кислоты и гиалуроновой кислоты соединительных тканей млекопитающих. Капсульный полисахарид также может играть роль в колонизации GAS глотки путем связывания с CD44, белком, связывающим гиалуроновую кислоту, экспрессируемым на эпителиальных клетках глотки человека.
Внеклеточные токсины
GAS производит большое количество внеклеточных продуктов, которые могут иметь важное значение для местной и системной токсичности и для распространения инфекции через ткани. Эти продукты включают стрептолизины S и O, токсины, которые повреждают клеточные мембраны и вызывают гемолиз, производимый организмами стрептокиназой, ДНКазами, протеазой и суперантигенами.
Стрептококковый синдром токсического шока
GAS обладают большим набором факторов вирулентности, которые задействуют широкий спектр защитных механизмов хозяина, стрептококковые суперантигены играют ключевую роль в запуске мощных воспалительных реакций, которые, если их не регулировать, могут вызвать опосредованный хозяином патогенез, который у генетически предрасположенных людей может вызвать стрептококковый токсический шок с полиорганной дисфункцией, сосудистый коллапс и смерть (Рисунок 9).Величина воспалительных реакций, вызываемых одними и теми же суперантигенами, у разных пациентов может сильно различаться, и существует прямая корреляция между уровнями воспалительных цитокиновых ответов и тяжестью ГАС-сепсиса. Это открытие предполагает, что факторы хозяина играют решающую роль в определении тяжести заболевания и исходов.
Рисунок 9.
Суперантигены связываются непосредственно с основными комплексами гистосовместимости класса II антигенпрезентирующих клеток за пределами обычной антигенсвязывающей рощи.Этот комплекс распознает только элемент Vβ рецептора Т-клетки. Таким образом, можно стимулировать любую Т-клетку с подходящим элементом Vβ, тогда как обычно для связывания также требуется антигенная специфичность.
Некротический фасциит
Некротический фасциит может поражать любой анатомический участок, но чаще всего поражаются нижние и верхние конечности. Инфекция начинается локально, часто на месте предшествующей травмы или в результате гематогенного посева в глубокие мягкие ткани из отдаленного места, например глотки.Оказавшись в очаге инфекции, SpeB, внеклеточная цистеиновая протеаза и хорошо известный фактор вирулентности для тяжелых инвазивных эпизодов инфекции GAS, как полагают, имеет решающее значение для патогенеза некротического фасциита. В соответствии с этим SpeB в большом количестве присутствует в некротизированных тканях человека.
Ключевые факторы вирулентности
Суперантигены взаимодействуют с антигенпрезентирующими клетками и Т-клетками, вызывая пролиферацию Т-клеток и массовую продукцию цитокинов, что приводит к лихорадке, сыпи, утечке капилляров и последующей гипотонии - основным симптомам синдрома токсического шока.GAS продуцирует многочисленные суперантигены, включая стрептококковый пирогенный экзотоксин (SPE, токсин скарлатины) серотипов A, C, G-M, стрептококковый суперантиген (SSA) и митогенный стрептококковый экзотоксин Z (рис. 9).
SpeB представляет собой секретируемую цистеиновую протеазу, которая, как известно, расщепляет множество белков-хозяев, включая компоненты внеклеточного матрикса, предшественники цитокинов, иммуноглобулины и антимикробные пептиды, которые могут мешать иммунным функциям хозяина. Однако было также показано, что SpeB расщепляет ряд белков GAS, таких как фибриноген-связывающий белок M1, различные суперантигены, секретируемый активатор плазминогена стрептокиназа, а также ДНКаза Sda1, и, таким образом, возможно, препятствует доказанным функциям вирулентности этих бактерий.

 При надавливании из раны выделяется газ и сукровичная жидкость. Кожа в зоне поражения холодная, бледная, покрытая буроватыми пятнами. По мере прогрессирования инфекции боли в ране сначала резко усиливаются, затем чувствительность теряется. Пульс на периферических артериях исчезает, конечность приобретает бурую окраску и омертвевает.
При надавливании из раны выделяется газ и сукровичная жидкость. Кожа в зоне поражения холодная, бледная, покрытая буроватыми пятнами. По мере прогрессирования инфекции боли в ране сначала резко усиливаются, затем чувствительность теряется. Пульс на периферических артериях исчезает, конечность приобретает бурую окраску и омертвевает. Отек окружающих тканей умеренный или незначительный, на дне раны – розовые мышцы с участками некроза. Из раны выделяется гной и пузырьки газа. Кожа вокруг раны теплая, без пятен. Пульс на периферических артериях сохранен.
Отек окружающих тканей умеренный или незначительный, на дне раны – розовые мышцы с участками некроза. Из раны выделяется гной и пузырьки газа. Кожа вокруг раны теплая, без пятен. Пульс на периферических артериях сохранен.