Флегмоны и абсцессы таза. Гнойные заболевания промежности и мошонки
Этиология, патогенез, патоморфология
Причинами образования гнойников промежности является гнойное воспаление предстательной железы, семенных пузырьков, семявыносящих протоков и тазовой части мочеточников. Эти гнойники, прорвавшись через межмышечные и фасциальные щели промежности, могут спуститься к мошонке и корню полового члена. Необходимо помнить об ущемленных грыжах промежности, инфицированных геморроидальных узлах, нагноившихся бульбоуретральных (куперовых) железах, дермоидных кистах, инфицированных мочевых затеках, образовавшихся при разрывах промежностной части мочеиспускательного канала.Кроме того, при острой гнойно-гнилостной, и особенно анаэробной, инфекции и длительном скоплении гноя в забрюшинном пространстве может наступить расплавление фасций и других тканей диафрагмы таза с выходом гноя на промежность и формированием флегмоны или гнойных свищей. Флегмона мошонки может быть следствием орхита или эпидидимита.
Флегмона мошонки имеет морфологические особенности. В оболочках мошонки при гистологическом исследовании отмечаются картина гнойного воспаления, обилие некротических тканей и микроабсцессов.
Клиника и диагностика
Течение заболевания крайне тяжелое: озноб, лихорадка, общее недомогание, повышение температуры тела и лейкоцитоз, сдвиг лейкоцитарной формулы влево. Мошонка увеличена, отек и гиперемия кожи без резких границ переходят на половой член, промежность, переднюю брюшную стенку. Темно-бурые пятна на коже мошонки указывают на ее гангрену. При пальпации ощущается подкожная крепитация, мошонка приобретает деревянистую консистенцию.Наблюдаются регионарный лимфаденит и лимфангит. Возможно затруднение мочеиспускания вплоть до острой задержки мочи.
Флегмоне мошонки может предшествовать острый орхит или эпидидимит. Острое воспаление яичка начинается бурно, с внезапного повышения температуры тела, появления сильных болей в яичке, которые распространяются в паховый канал, крестец, нижнюю часть живота и поясницу.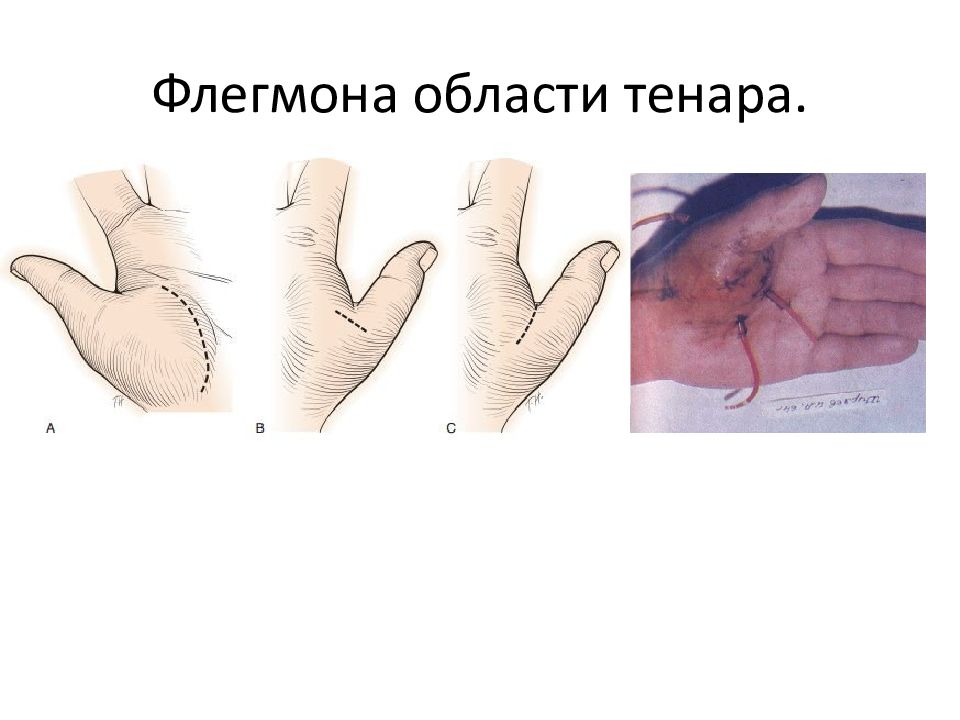
Гангрену мошонки (болезнь Фурнье) вызывают микроорганизмы (В. perfringens и др.). Состояние больного тяжелое: отмечаются общая слабость, тахикардия, высокая температура тела и головная боль наряду с сильными болями в области мошонки и внутренней поверхности бедра. Мошонка увеличена и отечна, на ее коже пузыри с серозно-геморрагическим содержимым. На 2—3-й день кожа мошонки становится темно-багровой, и мошонка достигает наибольших размеров.
На месте вскрывшихся волдырей образуются эрозированные участки, начинается отторжение тканей мошонки. Демаркационная линия появляется к 6-7-му дню, к 10- 12-му дню ткань мошонки расплавляется, яички полностью обнажаются и висят на семенных канатиках, которые, как правило, не изменены. Из раны мошонки выделяется грязно-серая жидкость с пузырьками газа и зловонным запахом. После отторжения некротических масс из остатков тканей мошонки довольно быстро развиваются пышные грануляции, яички покрываются рубцовой тканью.
В области промежности встречаются фурункулы, карбункулы, подкожные флегмоны, потертости, опрелости наружных половых органов, парапроктит, нагноение дермоидной кисты, гнойное воспаление геморроидальных узлов, распадающиеся опухоли промежности или заднего прохода, а также инфицированные гематомы, ущемленные грыжи промежности. Из глубины таза в ткани промежности могут проникать гнойники предстательной железы, семенных пузырьков с образованием парауретральных абсцессов. Такое проникновение гноя возможно при нарушении анатомической целости диафрагмы таза или при гнойном (протеолитическом) расплавлении фасции.
У некоторых больных гной проникает из подбрюшинного пространства через щели диафрагмы в ткани промежности. Кроме того, при распространении гноя из промежности в полость таза вследствие расплавления фасции и нарушения анатомической целости диафрагмы таза гнойники в области заднего прохода могут осложниться глубоким гнойным затеком, который идет в седалищно-прямокишечную ямку, проникая затем в подвздошную ямку с формированием забрюшинной флегмоны и свищей.
Флегмоны и гнойники заднего отдела промежности, расположенные в седалищно-прямокишечных ямках, некоторое время остаются изолированными. После проникновения с периферии вглубь они могут захватить парауретральную клетчатку промежности, формируя
Распространение гноя при парауретральном абсцессе:
1 - в мочеиспускательный канал; 2 - в подчревную область; 3 - в мошонку; 4 - в промежность; 5 - в пещеристое тело
Если клинические симптомы первичных гнойников промежности выражены четко, то этого нельзя сказать о вторичных гнойниках, образовавшихся в результате проникновения гноя из полости таза, забрюшинного пространства, прямой кишки.
 При метастатических гнойниках предстательной железы в сочетании с парауретральными, парапростатическими гнойниками и флегмонами промежности состояние больного тяжелое, но четко выраженных местных симптомов нет.
При метастатических гнойниках предстательной железы в сочетании с парауретральными, парапростатическими гнойниками и флегмонами промежности состояние больного тяжелое, но четко выраженных местных симптомов нет. Лечение
Для профилактики свищей промежности показана сравнительно ранняя операция — до момента образования свищей. Гнойники промежности вскрывают под общим обезболиванием.Гнойники промежности, расположенные за мочевым пузырем, вскрывают дугообразным разрезом выпуклостью кпереди, проведенным между вершинами седалищных бугров. Обнажив луковичную часть мочеиспускательного канала, пальцем проникают между луковицей полового члена, поперечными мышцами промежности и анально-промежностной частью прямой кишки с прилегающей к ней мышцей, поднимающей задний проход.
При ограниченной флегмоне мошонки показано вскрытие и дренирование гнойника, при разлитой — множественные лампасные разрезы кожи с орошением раневой поверхности раствором перекиси водорода или перманганата калия, особенно при подозрении на анаэробную инфекцию.
При флегмоне вторичного происхождения особое внимание уделяют воздействию на первичный очаг. При затрудненном мочеиспускании или задержке мочи целесообразно произвести эпицистостомию. Флегмону мошонки дренируют после ее вскрытия несколькими дренажными трубками для промывания раны растворами антисептиков.
При больших дефектах кожи мошонки после устранения явлений некроза производят пересадку кожи. При тотальной гангрене рекомендуют перемещать яичко в паховую область (Пытель Ю.А., Золотарев И.И., 1985).
В.К. Гостищев
Опубликовал Константин Моканов
Абсцесс прямой кишки - парапроктит, симптомы, лечение, профилактика, причины
Что такое абсцессы прямой кишки (парапроктит)?
Выделяют острый (впервые возникший) и хронический парапроктит (развивается как результат самопроизвольного или неправильного вскрытия (лечения) острого парапроктита).
Ректальные абсцессы нередко встречаются у больных с предшествующими аноректальными заболеваниями, диабетом, алкоголизмом и неврологическими болезнями; инфекции в этой области наиболее часто развиваются также у больных с острым лейкозом, особенно при наличии нейтропении. Так как клиническая картина может в течение длительного периода расцениваться как лихорадка неясного происхождения, важно, чтобы у больных с необъяснимой лихорадкой обязательно производились тщательное пальцевое и эндоскопическое исследования прямой кишки.
Причины возникновения абсцесса прямой кишки (парапроктита).
Причин возникновения парапроктита достаточно много:
- несоблюдение правил личной гигиены,
- травматические манипуляции в области анального канала,
- наличие заболеваний заднего прохода (геморрой, анальные трещины, криптиты и пр.).
Через особенные железы, расположенные в области заднего прохода, инфекция из просвета прямой кишки проникает в окружающие ткани. Развивается воспаление, формируется гнойник. Поэтому простое вскрытие гнойников снаружи, без санации внутреннего воспаленного участка, не приводит к стойкому выздоровлению.
Развивается воспаление, формируется гнойник. Поэтому простое вскрытие гнойников снаружи, без санации внутреннего воспаленного участка, не приводит к стойкому выздоровлению.
Острый парапроктит возникает при быстром проникновении инфекции в параректальное (околопрямокишечное) клеточное пространство. В зависимости от иммунитета человека размеры и расположение гнойника могут быть различными. Гнойник может находиться как непосредственно под кожей промежности (подкожный — наиболее часто), так и глубоко между мышцами промежности и ягодиц (ишиоректальный — седалищно-прямокишечный, пельвиоректальный тазово-прямокишечный, и как один из видов тазово-прямокишечного позадипрямокишечный (ретроректальный)).
Хронический парапроктит часто возникает при самопроизвольном или неправильном вскрытии (лечении) острого парапроктита.
Острый парапроктит
Острый парапроктит возникает при быстром проникновении инфекции в параректальное клеточное пространство подкожное (наиболее часто), ишиоректальное, пельвиоректальное, ретроректальное (очень редко). В зависимости от пораженного пространства парапроктит различают по локализации подкожный и т.д. Внутреннее отверстие гнойника почти всегда одно, наружных гнойников может быть и два и более. Более чем у половины пациентов гнойник располагается на границе слизистой и кожи.
В зависимости от пораженного пространства парапроктит различают по локализации подкожный и т.д. Внутреннее отверстие гнойника почти всегда одно, наружных гнойников может быть и два и более. Более чем у половины пациентов гнойник располагается на границе слизистой и кожи.
Симптомы острого парапроктита — это в первую очередь резкие боли, нарастающие при ходьбе, кашле и т.д. Общее состояние ухудшается, особенно при глубоких (ишиоректальных, тазово-прямокишечных) гнойниках, при этом внешних признаков покраснения кожи, флюктуации — практически нет.
При глубоком (высоком) ишиоректальном и др. остром парапроктите состояние пациента может быть тяжелым высокая температура, признаки интоксикации, боли в глубине таза.
Симптомы острого парапроктита
Заболевание, как правило, начинается остро. Вслед за коротким продромальным периодом с недомоганием, слабостью, головной болью появляется нарастающая боль в прямой кишке, промежности или в тазу, сопровождающаяся повышением температуры тела и ознобом. Степень выраженности симптомов острого парапроктита зависит от локализации воспалительного процесса, распространенности его, характера возбудителя, реактивности организма. При локализации гнойника в подкожной клетчатке клинические проявления выражены более ярко и определенно: болезненный инфильтрат в области заднего прохода, гиперемия кожи, повышение температуры тела вынуждают, как правило, обратиться к врачу в первые дни после начала заболевания.
Степень выраженности симптомов острого парапроктита зависит от локализации воспалительного процесса, распространенности его, характера возбудителя, реактивности организма. При локализации гнойника в подкожной клетчатке клинические проявления выражены более ярко и определенно: болезненный инфильтрат в области заднего прохода, гиперемия кожи, повышение температуры тела вынуждают, как правило, обратиться к врачу в первые дни после начала заболевания.
Ишиоректальный абсцесс в первые дни болезни проявляется общими симптомами: познабливанием, плохим самочувствием, тупой болью в тазу и прямой кишке, усиливающимися при дефекации; местные изменения асимметрия ягодиц, инфильтрация, гиперемия кожи появляются в поздней стадии (5-6-й день).
Наиболее тяжело протекает пельвиоректальный парапроктит, при котором гнойник располагается глубоко в тазу.
В первые дни болезни преобладают общие симптомы воспаления: лихорадка, ознобы, головная боль, боль в суставах, в тазу, внизу живота. Часто пациент обращается к хирургу, урологу, женщины к гинекологу. Нередко их лечат по поводу острого респираторного заболевания, гриппа. Продолжительность этого периода иногда достигает 10-12 дней. В дальнейшем отмечаются усиление боли в тазу и прямой кишке, задержка стула, мочи и выраженная интоксикация.
Нередко их лечат по поводу острого респираторного заболевания, гриппа. Продолжительность этого периода иногда достигает 10-12 дней. В дальнейшем отмечаются усиление боли в тазу и прямой кишке, задержка стула, мочи и выраженная интоксикация.
Хронический парапроктит
Хронический парапроктит часто возникает при самопроизвольном или неправильном вскрытии (лечении) острого парапроктита.
Внутреннее отверстие абсцесса в анальном канале не заживает и остается свищ. Заживление может произойти непрочным рубцом, который разрывается при незначительном травмировании (езда на велосипеде, запор и пр.). Вновь возникает абсцесс, воспаление на том же месте анального канала, при этом локализация абсцесса может быть в другом месте промежности. После неправильного вскрытия и лечения рана на промежности не зарастает прямокишечный свищ остается, при этом происходит повторное заражение кишечной флорой через внутреннее отверстие свища.
У большинства больных причину инфекции выявить не удается. Ректальные абсцессы обычно очень болезненны, легко обнаруживаются при пальпации, часто видимы при осмотре. Лечение заключается в проведении разреза и дренировании.
Ректальные абсцессы обычно очень болезненны, легко обнаруживаются при пальпации, часто видимы при осмотре. Лечение заключается в проведении разреза и дренировании.
Диагностика
Первая и главная задача диагностики острого парапроктита на основании жалоб пациента, клиники и осмотра распознать наличие и локализацию гнойника в клетчаточном пространстве, окружающем прямую кишку.
Выявляют заболевание при осмотре и пальцевом исследовании прямой кишки.
Для исключения осложнений острого парапроктита женщинам также необходимо проконсультироваться у гинеколога, а мужчинам — у уролога.
Лечение острого парапроктита только хирургическое. Операция должна быть выполнена сразу после постановки диагноза. Операция проводится под наркозом.
Целью операции является вскрытие гнойника (абсцесса) и удаление гноя. После операции проводят перевязки, назначают антибиотики, витамины, средства, повышающие иммунитет. Такая операция может быть проведена в любом хирургическом стационаре.
Однако вскрытие гнойника не является радикальной операцией: после нее, как правило, возникают повторные нагноения (формируется хронический парапроктит). Причина такого явления в сохранении воспалительного канала (свища) между прямой кишкой и окружающими тканями.
Для полного излечения необходима повторная операция, выполненная в специализированном проктологическом стационаре. В результате такой операции связь между полостью кишки и гнойника ликвидируется. Она называется радикальной, т.к. приводит к полному излечению.
Осложнения
При несвоевременном хирургическом лечении острого парапроктита возможно развитие осложнений: гнойное разрушение стенки прямой кишки и/или стенки мочеиспускательного канала у мужчин, прорыв гноя во влагалище у женщин. Самым грозным осложнением является прорыв гноя в полость таза, что при поздней постановке диагноза может привести к смерти.
После вскрытия гнойника спонтанно или хирургическим способом без ликвидации гнойного хода и пораженной крипты в дальнейшем, как правило, формируется свищ прямой кишки. Если свищ не образовался, но при этом остался очаг воспаления в области анальных желез и межсфинктерного пространства, то через какое-то время возникает рецидив острого парапроктита.
Если свищ не образовался, но при этом остался очаг воспаления в области анальных желез и межсфинктерного пространства, то через какое-то время возникает рецидив острого парапроктита.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Клиническое наблюдение лечения анаэробной неклостридиальной флегмоны промежности, мошонки, паховой, ягодичной области
Актуальность: анаэробная инфекция занимает особое место среди причин развития гнойно-септических процессов, характеризуется высокой летальностью, а также требует комплексного и рационального подхода в лечении как хирургическом, так и в медикаментозном.
Цель: оценить результаты проведенного комплексного лечения в случае анаэробной неклостридиальной флегмоны промежности, мошонки, паховой, ягодичной области.
Материалы и методы: в работе рассмотрен случай лечения пациента с острым гнойным ишиоректальным парапроктитом, осложнившимся анаэробной неклостридиальной флегмоной промежности, мошонки, паховой, ягодичной области.
Из анамнеза: нарастание болевого синдрома, признаков воспаления отмечено на фоне обострения хронического геморроя.
Местно при поступлении: выявлена инфильтрация подкожно-жировой клетчатки, отек, гиперемия, резкая болезненность. Учитывая клиническую картину острого парапроктита, в экстренном порядке выполнено оперативное вмешательство в объеме вскрытия, дренирования острого гнойного ишиоректального парапроктита слева.
Интраоперационно –распространение гнойной полости вверх по ходу прямой кишки. Выполнена некрэктомия, санация, дренирование полости раны перфорированным силиконовым дренажом.
В связи с прогрессированием гнойно-воспалительного процесса на 2 сутки выполнено вскрытие, дренирование анаэробной неклостридиальной флегмоны промежности, мошонки, паховой, ягодичной области слева. Учитывая распространение гнойно-некротического процесса на оболочки яичка выполнена также левосторонняя орхэктомия.
На 3 и 4 сутки проведена повторная хирургическая обработка (ХО) послеоперационных ран промежности.
На 36 и 37 сутки выполнены повторные ХО послеоперационной раны промежности методом ультразвуковой кавитации. На 82 сутки выполнена хирургическая обработка методом ультразвуковой кавитации, вторичная хирургическая обработка с ушиванием послеоперационной раны промежности, левой ягодичной области. Отмечено первичное заживление с локальными диастазами, зажившими вторично.
Течение раневого процесса сопровождалось обильной контаминацией Acinetobacter spp., Enterobacter agglomerans, Pseudomonas aeruginosa.
В послеоперационном периоде проводилась комплексная медикаментозная и консервативная терапия, включавшая антибактериальную – Цефотаксим, Метрогил, Тиенам, Таваник, Амикацин, Тазоцин, Ципринол, Тигацил, Авелокс, - с учетом чувствительности флоры, симптоматическая терапия, ежедневные перевязки с растворами антисептиков, мазью Левомеколь, «Sorbalgon» (HARTMANN), Винилин, Бетадин. Применялись методы физиотерапевтического лечения: ФЗТ, ЛФК.
Применялись методы физиотерапевтического лечения: ФЗТ, ЛФК.
Результаты: в результате проведенного на стационарном этапе комплексного лечения острого гнойного парапроктита, осложнившегося анаэробной неклостридиальной флегмоной промежности, включавшего проведение этапных хирургических обработок, применение широкого спектра методик – проточно-промывного дренирования, направленного применения современных перевязочных материалов в соответствии со стадией раневого процесса, ультразвуковой кавитации, было достигнуто купирование гнойно-воспалительного процесса, очищение тканей, этапное заживление обширного послеоперационного раневого дефекта.
Миронова И.С.
Щербаков С.А.
Шамсутдинов Р.М.
Статья добавлена 15 января 2016 г.
Анаэробная неклостридиальная флегмона. Клиническое наблюдение.
Сегодня проблема анаэробной инфекции по-прежнему занимает особое место в гнойной хирургии, что связано с исключительной тяжестью течения болезни, высокой скоростью прогрессирования гнойно-некротического процесса, распространяющегося на обширные площади мягких тканей
Проф. Е.И. Брехов,
Е.И. Брехов,
член-корр. РАМН А.М. Светухин,
кандидаты мед.наук И.С. Багинская и А.В. Хохлов,
доктор мед.наук А.Б. Земляной, А.А. Воробьев
Anaerobic non-clostridial phlegmon
E.I. Brekhov, A.M. SvetukhIn , I.S. Baginskaya, A.V. Khokhlov, A.B. Zemlyanoy, A.A. Vorobyev
Сегодня проблема анаэробной инфекции по-прежнему занимает особое место в гнойной хирургии, что связано с исключительной тяжестью течения болезни, высокой скоростью прогрессирования гнойно-некротического процесса, распространяющегося на обширные площади мягких тканей. Это в свою очередь предопределяет развитие выраженных системных воспалительных реакций, сепсиса и как следствие полиорганной недостаточ- ности, обусловливающих неблагоприятный прогноз заболевания. Анаэробные гнойно-воспалительные поражения мягких тканей конечностей часто приводят к глубокой инвалидизации. Летальность при развитии раневой анаэробной инфекции остfется на предельно высоком уровне и составляет 14—80% [1]. В настоящее время большое значение придается неклостридиальным формам анаэробных микроорганизмов, которые в 88—95% наблюдений участвуют в развитии острого инфекционного процесса. Чаще анаэробную неклостридиальную инфекцию вызывают облигатные анаэробы, развивающиеся и оказывающие свое патогенное действие в условиях аноксии или при низких концентрациях кислорода. Однако следует помнить о существовании большой группы факультативных анаэробов, в том числе бактерий семейства Enterobacteriaceae (Klebsiella, Escherichia, Proteus и др.), которые в условиях внутритканевой гипоксии переключаются с аэробного на анаэробный путь метаболизма и способны вызвать развитие гнойно-воспалительного процесса, клинически и патоморфологически идентичного развивающемуся при наличии типичных анаэробов. В большинстве наблюдений (92—98%) при развитии данных инфекционных раневых процессов анаэробы выявляются в ассоциации с аэробными микроорганизмами (Streptococcus, Staphylococus и др.) [1], проявляющими выраженную патогенность и усугубляющими тяжесть течения заболевания.
В настоящее время большое значение придается неклостридиальным формам анаэробных микроорганизмов, которые в 88—95% наблюдений участвуют в развитии острого инфекционного процесса. Чаще анаэробную неклостридиальную инфекцию вызывают облигатные анаэробы, развивающиеся и оказывающие свое патогенное действие в условиях аноксии или при низких концентрациях кислорода. Однако следует помнить о существовании большой группы факультативных анаэробов, в том числе бактерий семейства Enterobacteriaceae (Klebsiella, Escherichia, Proteus и др.), которые в условиях внутритканевой гипоксии переключаются с аэробного на анаэробный путь метаболизма и способны вызвать развитие гнойно-воспалительного процесса, клинически и патоморфологически идентичного развивающемуся при наличии типичных анаэробов. В большинстве наблюдений (92—98%) при развитии данных инфекционных раневых процессов анаэробы выявляются в ассоциации с аэробными микроорганизмами (Streptococcus, Staphylococus и др.) [1], проявляющими выраженную патогенность и усугубляющими тяжесть течения заболевания. Одну из наиболее полных на сегодняшний день классификацию анаэробных инфекций в хирургии дают А.П. Колесов и соавт. [2, 3].
Одну из наиболее полных на сегодняшний день классификацию анаэробных инфекций в хирургии дают А.П. Колесов и соавт. [2, 3].
В настоящей работе представлено клиническое наблюдение развития спонтанной внебольничной эндогенной смешанной анаэробной флегмоны забрюшинного пространства и мягких тканей правого бедра, которая вызвана факультативно- анаэробной грамотрицательной ферментирующей палочкой рода Klebsiella, ассоциированной с аэробной бактериальной патогенной микрофлорой, и протекает с выраженной общей воспали- тельной интоксикацией и развитием сепсиса.
Больной Ц., 26 лет, на фоне соматического благополучия отметил острое начало заболевания с появления болей в нижних отделах живота, сопровождающихся тошнотой, сухостью во рту, повышением температуры тела до 38,6°С. Проводил самостоя- тельное лечение — принимал нестероидные противовоспалительные средства. На 3-и сутки от начала заболевания в связи с неэффективностью самолечения и ухудшением общего состояния был госпитализирован в хирургическое отделение одной из городских клинических больниц Москвы, где заподозрен перитонит. В экстренном порядке больного оперировали — выполнена диагностическая срединная лапаротомия. При ревизии органов брюшной полости острых хирургических заболеваний не выявлено. Отмечались выбухание и отечность париетальной брюшины в проекции правого бокового отдела забрюшинного пространства. Интраоперационно клиническую ситуацию расценили как забрюшинную (анаэробную?) флегмону. Лапаротомная рана была послойно ушита наглухо. Произведена правосторонняя люмботомия: вскрыто забрюшинное пространство, выполнено рыхлое тампонирование и дренирование забрюшинной клетчатки. В послеоперационном периоде проводилась инфузионная и антибактериальная терапия, однако состояние больного ухудшалось. На 2-е сутки послеоперационного периода отмече- но нарастание отека правой нижней конечности на уровне бедра, сопровождающееся болевыми ощущениями при отсутствии других местных признаков воспаления. В связи с этим по медиальной поверхности в средней трети правого бедра разрезом длиной до 20 см было произведено вскрытие и дренирование флегмоны правого бедра.
В экстренном порядке больного оперировали — выполнена диагностическая срединная лапаротомия. При ревизии органов брюшной полости острых хирургических заболеваний не выявлено. Отмечались выбухание и отечность париетальной брюшины в проекции правого бокового отдела забрюшинного пространства. Интраоперационно клиническую ситуацию расценили как забрюшинную (анаэробную?) флегмону. Лапаротомная рана была послойно ушита наглухо. Произведена правосторонняя люмботомия: вскрыто забрюшинное пространство, выполнено рыхлое тампонирование и дренирование забрюшинной клетчатки. В послеоперационном периоде проводилась инфузионная и антибактериальная терапия, однако состояние больного ухудшалось. На 2-е сутки послеоперационного периода отмече- но нарастание отека правой нижней конечности на уровне бедра, сопровождающееся болевыми ощущениями при отсутствии других местных признаков воспаления. В связи с этим по медиальной поверхности в средней трети правого бедра разрезом длиной до 20 см было произведено вскрытие и дренирование флегмоны правого бедра. Несмотря на предпринятые меры, состояние больного продолжало прогрессивно ухудшаться, в связи с чем для дальнейшего лечения он был переведен в отделение гнойной хирургии клинической больницы №1.
Несмотря на предпринятые меры, состояние больного продолжало прогрессивно ухудшаться, в связи с чем для дальнейшего лечения он был переведен в отделение гнойной хирургии клинической больницы №1.
В отделение гнойной хирургии больной поступил в тяжелом состоянии на 6-е сутки от начала заболевания. Отмечались спутанное сознание, выраженная бледность кожных покровов, учащенное до 30 в минуту жесткое дыхание, тахикардия до 120 ударов в минуту при нормальном артериальном давлении, сухой язык. Живот увеличен в объеме, симметричен, не участвует в акте дыхания, при пальпации напряженный и болезненный во всех отделах. Положительный симптом поколачивания с обеих сторон без дизурических расстройств. На передней брюшной стенке: послеоперационная рана со швами — срединная лапаротомия; справа — открытая послеоперационная люмботомическая рана, через которую было выведено два полихлорвиниловых дренажа. При осмотре отмечались выраженный отек, гиперемия и местная гипертермия правой боковой и подвздошно-паховой областей, области правого бедра. Размер правой нижней конечности был увеличен в объеме до 5,0 см на уровне бедра и до 1,0 см на уровне верхней трети голени относительно левой, неизмененной нижней конечности.
Размер правой нижней конечности был увеличен в объеме до 5,0 см на уровне бедра и до 1,0 см на уровне верхней трети голени относительно левой, неизмененной нижней конечности.
В день поступления в экстренном порядке под эндотрахе- альным наркозом была выполнена хирургическая обработка обширной анаэробной флегмоны правой боковой поверхности пе- редней брюшной стенки и правого бедра. При ревизии послеоперационных ран правой боковой поверхности передней брюшной стенки (правосторонняя люмботомия) и медиальной поверхности правого бедра обращало внимание наличие на коже краевых областей багрово-цианотичных сливных пятен без четкой диф- ференциации границ с тенденцией формирования влажных некротических изменений. Дно послеоперационной люмботомической раны было представлено нижним краем правой доли печени и участком восходящего отдела толстой кишки, покрытых фи- бринозными наложениями. Мягкие ткани переднебоковой стенки брюшной полости были пропитаны мутным серозным экссудатом с резким гнилостным запахом. Подкожная жировая клетчатка и фасциальные образования в области послеоперационной раны правого бедра имели тусклый грязно-серый вид с признака- ми сосудистого тромбоза, были пропитаны мутным серозно- гнойным экссудатом желтого цвета, который в незначительном количестве поступал в рану и также имел резкий гнилостный запах (рис. 1).
Подкожная жировая клетчатка и фасциальные образования в области послеоперационной раны правого бедра имели тусклый грязно-серый вид с признака- ми сосудистого тромбоза, были пропитаны мутным серозно- гнойным экссудатом желтого цвета, который в незначительном количестве поступал в рану и также имел резкий гнилостный запах (рис. 1).
В ходе хирургической обработки и некрэктомии с последующей санацией и тампонированием послеоперационных ран было выполнено расширение послеоперационного люмботомического доступа вниз и медиально параллельно правой паховой складки (доступ Пирогова) с последующим медиальным смещением париетальной брюшины. При ревизии забрюшинной тазовой клет- чатки было отмечено поступление мутного серозно-гнойного экссудата с резким гнилостным запахом, распространяющегося забрюшинно по правому боковому каналу. Послеоперационная рана медиальной поверхности правого бедра также расширена на всю длину до уровня коленного сустава. Отмечено поступление обильного мутного серозно-гнойного отделяемого со сходными вышеуказанными признаками.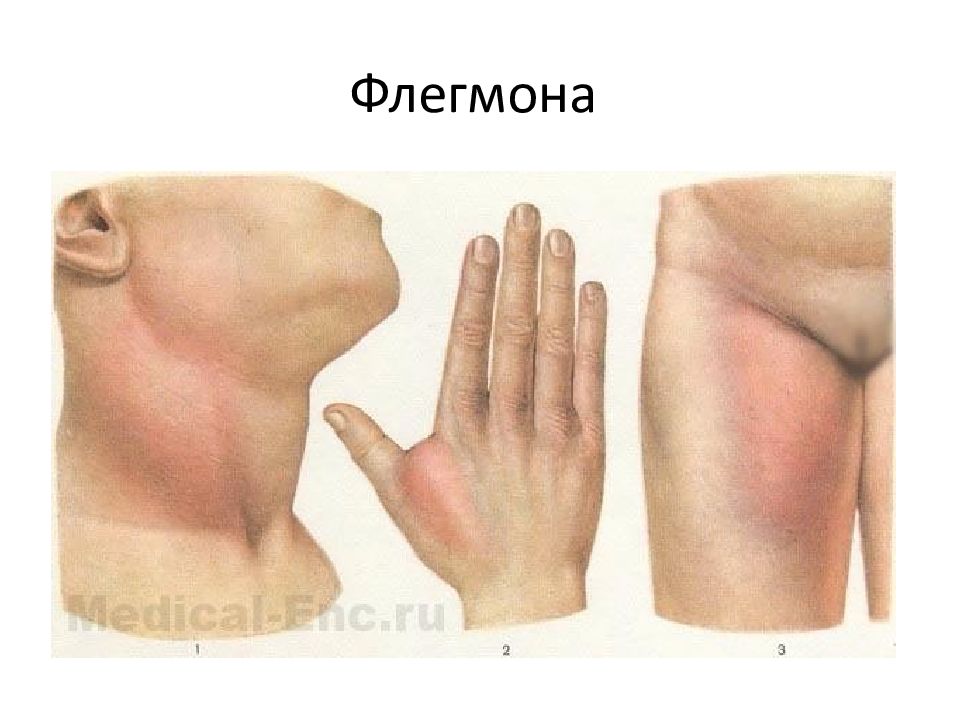 Выраженные явления целлюлита, фасцита, миозита, обширного отека приводящих мыщц бедра и множество тромбированных мелких венозных сосудов, отмеченные при ревизии, расценивались как патогномоничные клини- ческие интраоперационные признаки анаэробной неклостридиальной инфекции. Дополнительно в области правого бедра было выполнено два лампасных контрапертурных разреза по передне- латеральной и задней поверхности.
Выраженные явления целлюлита, фасцита, миозита, обширного отека приводящих мыщц бедра и множество тромбированных мелких венозных сосудов, отмеченные при ревизии, расценивались как патогномоничные клини- ческие интраоперационные признаки анаэробной неклостридиальной инфекции. Дополнительно в области правого бедра было выполнено два лампасных контрапертурных разреза по передне- латеральной и задней поверхности.
Бактериологическое исследование раневого отделяемого выявило рост факультативно-анаэробных грамотрицательных ферментирующих палочек рода Klebsiella.
Таким образом, тяжесть состояния пациента обусловливалась наличием обширной анаэробной неклостридиальной флегмоны, развитием выраженных явлений интоксикации на фоне системной воспалительной реакции (стойкая гипертермия на уровне 38,5—39,5 °С; ЧСС до 120—140 в минуту; лейкоцитоз потребления с выраженным сдвигом лейкоцитарной формулы до появления миело- и промиелоцитов, резко выраженная токсо- генная зернистость нейтрофилов). При нарастании дыхательной недостаточности больной был интубирован и переведен на респираторную поддержку (ИВЛ).
При нарастании дыхательной недостаточности больной был интубирован и переведен на респираторную поддержку (ИВЛ).
Дальнейшее лечение осуществлялось в условиях отделения реанимации, где при сохраняющихся метаболических, циркуляторных и дыхательных нарушениях с целью проведения длительной ИВЛ и адекватной санации трахеобронхиального дерева была выполнена трахеостомия.
При повторной хирургической обработке послеоперационных ран в области правого бедра на фоне сохраняющихся явлений фасцита, миозита и обширного отека выполнялись иссечения некротически измененных участков приводящих мышц бедра и фасциальных образований. В результате срочных патомор- фологических исследований были дифференцированы очаги некрозов мышечных волокон с очаговыми скоплениями нейтрофильных лейкоцитов вокруг последних и диффузной инфильтрацией нейтрофильными лейкоцитами по эпи- и перимизию.
Однако, несмотря на проводимое лечение, при выполнении последующих этапных хирургических обработок вновь выявлены и подтверждены срочными гистологическими исследованиями признаки дистрофии, некробиоза и некроза мышечных волокон поверхностных мышц передней области бедра (m. sartorius, m. rectus femoris, m. adductor longus), в связи с чем последние были иссечены.
sartorius, m. rectus femoris, m. adductor longus), в связи с чем последние были иссечены.
При проведении этапных некрэктомий в области послеоперационной раны боковой и подвздошно-паховой области справа выполнялось дренирование и тампонирование забрюшинного пространства, тазовой клетчатки и брюшной полости. Ведение послеоперационной раны правой боковой и подвздошно-паховой области осложнялось неоднократными эпизодами эвентрации петли тонкой кишки через дефект в париетальной брюшине, который в дальнейшем по мере купирования воспаления и очищения раны, был закрыт путем наложения поздних вторичных швов (рис. 2).
При сохраняющемся тяжелом состоянии больного, обусловленном сепсисом, в связи с прогрессированием гнойно- некротического фасцита и миозита с межмышечным пропитыванием, распространяющимся до надкостницы бедренной кости, и вовлечением в процесс паравазальной клетчатки вдоль a. et v. femoris, а также появлением осумкованных гнойных очагов в межмышечных пространствах правого бедра консилиумом обсуждался вопрос о возможной радикальной операции — экзартикуляции правого бедра. Однако последняя признана нецелесообразной и опасной в связи с распространением гнойно- некротического процесса на правую подвздошно-поясничную мышцу. Приоритетной была выбрана активная хирургическая тактика с выполнением этапных некрэктомий и санаций гнойно- некротических очагов, на фоне массивной антибактериальной и интенсивной инфузионно-трансфузионной терапии с применением экстракорпоральной детоксикации методом продленной гемофильтрации.
Однако последняя признана нецелесообразной и опасной в связи с распространением гнойно- некротического процесса на правую подвздошно-поясничную мышцу. Приоритетной была выбрана активная хирургическая тактика с выполнением этапных некрэктомий и санаций гнойно- некротических очагов, на фоне массивной антибактериальной и интенсивной инфузионно-трансфузионной терапии с применением экстракорпоральной детоксикации методом продленной гемофильтрации.
В качестве дренирующих и выполняющих полостных компонентов при проведении этапных хирургических обработок и ежедневных перевязок послеоперационных ран правого бедра, правой боковой и подвздошно-паховой области использовались как традиционные тампонирующие материалы с полиэтиленгликолевыми мазями «Левомеколь», «Диоксиколь»), так и современные окклюзивные интерактивные дренирующие средства на основе абсорбирующих полимеров и активных кальций- альгинатных текстильных волокон [6].
Для оценки состояния мягких тканей и анатомических образований правого бедра и правой подвздошно-паховой области, вовлеченных в гнойно-воспалительный процесс, выполнялись динамическое ультразвуковое исследование, а также компьютерная томография, которые позволяли выявить как признаки вос- палительных и постоперационных изменений, так и наличие межмиофибриллярных и межфасциальных затеков в заинтересованной области.
Выбранная тактика лечения позволила постепенно остановить прогрессирование распространенного гнойно-некроти- ческого процесса, купировать воспаление и достичь очищения обширных раневых поверхностей. В связи с этим на 40-е сутки стационарного лечения было начато этапное закрытие послеопе- рационных ран правого бедра и правой подвздошно-паховой области с применением дистанционных амортизирующих швов. На 47-е сутки была произведена аутодермопластика обширного (площадью до 350,0 см2) раневого дефекта передневнутренней поверхности правого бедра свободным перфорированным кожным лоскутом (рис. 3 и 4).
В ходе этапных хирургических мероприятий постоянно проводилось бактериологическое исследование раневого отделяемого, которое выявило ассоциацию факультативно-анаэробных грамотрицательных ферментирующих палочек рода Klebsiella с аэробными неферментирующими грамотрицательными палочками рода Pseudomonas (P. aeruginosa), а также с грамположительными кокками рода Staphylococcus (S. aureus), проявляющими выраженную полирезистентность к большинству групп антибактериальных препаратов. Данная ассоциация патогенных бактерий, на наш взгляд, усугубляла тяжесть и упорство течения патологи- ческого раневого процесса.
aureus), проявляющими выраженную полирезистентность к большинству групп антибактериальных препаратов. Данная ассоциация патогенных бактерий, на наш взгляд, усугубляла тяжесть и упорство течения патологи- ческого раневого процесса.
Тяжелое состояние пациента и неблагоприяный прогноз исхода заболевания во многом обусловливались развитием сепсиса, метаболических, иммунных, циркуляторных нарушений, проявлений электролитного дисбаланса, гипо- и диспротеинемии, дыхательной и почечной субкомпенсированной недостаточности, а также наличием распространенного гнойно-некротического процесса и длительно сохраняющихся обширных раневых дефектов мягких тканей.
Для достижения стабилизации общего состояния больного, разрешения смешанной факультативной анаэробной инфекции, купирования распространенного и продолжительного гнойно-некротического процесса на фоне комплексной терапии с применением 7 сеансов экстракорпоральной детоксика- ции и длительной респираторной поддержкой в течение 29 сут потребовалось проведение 26 этапных хирургических обработок и некрэктомий, выполненных под общим обезболиванием в те- чение 47 дней, 19 л свежезамороженной плазмы, 2 л 20% раствора плазбумина и 2 л эритроцитной массы для плазмозамещающей и компонентной гемотрансфузии. Активное комплексное лечение и уход в течение 68 дней (из них 47 дней в условиях реа- нимационного отделения) позволили благодаря упорству и вере врачей и среднего медицинского персонала больницы достичь выздоровления больного и перевода его в реабилитационный центр.
Активное комплексное лечение и уход в течение 68 дней (из них 47 дней в условиях реа- нимационного отделения) позволили благодаря упорству и вере врачей и среднего медицинского персонала больницы достичь выздоровления больного и перевода его в реабилитационный центр.
Таким образом, лечение больных с тяжелыми формами анаэробной неклостридиальной инфекции требует индивидуально- го, этиологически и патогенетически обоснованного подхода с использованием активной хирургической тактики. При этом требуется постоянный бактериологический контроль раневого от- деляемого для своевременного выявления микробных ассоциаций, усугубляющих тяжесть и упорство течения патологического раневого процесса, и адекватной коррекции проводимой анти- бактериальной терапии.
Выполнение срочных гистологических исследований в интраоперационном периоде, а также своевременное проведение динамического ультразвукового исследования и компьютерной томографии позволили достоверно оценить жизнеспособность тканей, вовлеченных в гнойно-воспалительный процесс, и определить распространение поражения по межфасциальным и меж- фибриллярным пространствам заинтересованной области.
Необходимо эффективное взаимодействие и взаимопонимание врачей и медицинского персонала в осуществлении как лечебных мероприятий, так и ухода за данной категорией больных.
Лечение больных с анаэробной инфекцией мягких тканей (в том числе вызванной факультативными анаэробами) должно осуществляться в специализированных отделениях больниц и стационаров, врачи которых имеют достаточный опыт, а также располагают необходимыми диагностическими и материально- техническими возможностями, позволяющими беспрепятственно, в нужные сроки и в полном объеме проводить лечебно- диагностические мероприятия.
Литература
- Горюнов С.В., Ромашов Д.В., Бутивщенко И.А. Гнойная хирургия. Атлас. М: Бином 2004;133.
- Избранный курс лекции по гнойной хирургии. Под ред. В.Д. Фе- дорова, А.М. Светухина. М: Миклош 2007;204—217.
-
Колесов А.П., Столбовой А.В., Кочеровец В.И. Анаэробные инфек- ции в хирургии. Л: Медицина 1989.

- Кузин М.И., Костюченок Б.М. Рана и раневая инфекция. М: Ме- дицина 1990;397.
- Lickhaupt H., Ahrens A. Anaerobic infectionen im Kopf. Halsberech. HNO 1993;4:41.
- Paul Hartmann A.G. Методическое руководство по лечению ран. М: Пауль Хартманн 2000;106.
© Коллектив авторов, 2008
© Хирургия. Журнал им. Н.И. Пирогова, 2008
Khirurgiia (Mosk) 2008; 12: 49—52
Статья добавлена 29 января 2013 г.
причины, симптомы, диагностика и лечение
Флегмона – это гнойный процесс в жировой клетчатке, не имеющий четких границ и склонный к распространению на окружающие ткани. Возбудителем чаще всего является золотистый стафилококк. Флегмона проявляется общим недомоганием и интоксикацией, значительным повышением температуры тела, резкой болезненностью при движениях и пальпации пораженной области. Поверхностная флегмона характеризуется прощупыванием плотного инфильтрата, который, постепенно размягчаясь, превращается в заполненную гноем полость. Диагноз устанавливается на основании клинической картины. Лечение флегмоны проводится путем ее вскрытия и дренирования, применения протеолитических ферментов и ранозаживляющих мазей.
Диагноз устанавливается на основании клинической картины. Лечение флегмоны проводится путем ее вскрытия и дренирования, применения протеолитических ферментов и ранозаживляющих мазей.
Общие сведения
Флегмона – разлитое гнойное, реже гнилостное воспаление в жировой клетчатке. Его характерной особенностью является отсутствие четких границ. Флегмона может быстро распространяться по клетчаточным пространствам, переходя на мышцы, сухожилия, кости и другие структуры. Может быть как самостоятельным заболеванием, так и осложнением других гнойных процессов (сепсиса, абсцесса, карбункула). Лечением флегмон в области лица занимаются хирурги-стоматологи. Лечение флегмон в области туловища и конечностей находится в ведении гнойных хирургов. Лечение вторичных флегмон, развившихся на фоне перелома или раны мягких тканей, осуществляется травматологами.
Флегмона
Причины флегмоны
Непосредственной причиной гнойного процесса в подавляющем большинстве случаев являются патогенные микроорганизмы, которые проникают в клетчаточные пространства непосредственно через рану или ссадину либо по лимфатическим или кровеносным сосудам. Чаще всего флегмона развивается под действием золотистого стафилококка, второе место по распространенности занимает стрептококк.
Чаще всего флегмона развивается под действием золотистого стафилококка, второе место по распространенности занимает стрептококк.
Возникновение флегмоны может быть обусловлено и другими микроорганизмами. Так, например, у детей младшего возраста флегмона иногда провоцируется гемофильной бактерией. При укусе собаки или кошки в ткани проникает Pasturella multocida, которая может вызывать флегмону с очень коротким инкубационным периодом (4-24 часа). А в результате ранения, полученного во время работы с домашней птицей, свиньями, морскими рыбами или моллюсками, причиной флегмоны может стать бактерия Erysipelothrix rhusiopathiae.
Чаще всего бактерии проникают в подкожную клетчатку через поврежденные кожные покровы или слизистые оболочки. Кроме того, возбудители инфекции могут попадать в клетчаточное пространство гематогенным или лимфогенным путем из какого-то очага инфекции (например, при тонзиллите, фурункулезе, кариесе). Возможно также контактное распространение воспаления при прорыве гнойного очага (например, абсцесса или карбункула). В отдельных случаях флегмона может вызываться не болезнетворными микроорганизмами, а химическими веществами. Так, развитие гнойного воспаления в подкожной клетчатке возможно при введении под кожу бензина, керосина, скипидара и т. п.
В отдельных случаях флегмона может вызываться не болезнетворными микроорганизмами, а химическими веществами. Так, развитие гнойного воспаления в подкожной клетчатке возможно при введении под кожу бензина, керосина, скипидара и т. п.
Вероятность возникновения флегмоны увеличивается при снижении защитных функций организма, которое может быть обусловлено истощением, иммунодефицитными состояниями (ВИЧ-инфекция), хроническими заболеваниями (сахарный диабет, болезни крови, туберкулез) или хроническими интоксикациями (алкоголизм, наркомания). При всех перечисленных состояниях наблюдается более тяжелое течение и быстрое распространение флегмоны, что обусловлено невозможностью организма противостоять инфекции. Вероятность заражения, особенности течения флегмоны и чувствительность к лекарственным препаратам также обусловлены видом и штаммом микроорганизма.
Патогенез
Характер и особенности развития флегмоны определяются особенностями жизнедеятельности бактерии, вызвавшей гнойный процесс. Так, стрептококки и стафилококки вызывают гнойное воспаление. А при заражении гнилостным стрептококком, вульгарным протеем и кишечной палочкой возникает гнилостная флегмона.
Так, стрептококки и стафилококки вызывают гнойное воспаление. А при заражении гнилостным стрептококком, вульгарным протеем и кишечной палочкой возникает гнилостная флегмона.
Самые тяжелые формы флегмоны развиваются в результате жизнедеятельности облигатных анаэробов – бактерий, которые размножаются в отсутствие кислорода. К числу таких микроорганизмов относятся неспорообразующие (бактероиды, пептострептококки, пептококки) и спорообразующие анаэробы (клостридии), которые характеризуются чрезвычайной агрессивностью, высокой скоростью разрушения тканей и тенденцией к быстрому распространению воспаления. Хроническая форма флегмоны (деревянистая флегмона) вызывается маловирулентными штаммами таких микроорганизмов, как дифтерийная палочка, стафилококк, паратифозная палочка, пневмококк и др.
Классификация флегмон
Флегмона может быть первичной (возникшей в результате непосредственного внедрения микроорганизмов) или вторичной (развившейся при переходе воспаления с окружающих тканей), острой или хронической, поверхностной или глубокой, прогрессирующей или отграниченной. В зависимости от характера разрушения тканей в гнойной хирургии выделяют серозную, гнойную, некротическую и гнилостную форму флегмоны. С учетом локализации флегмоны подразделяются на подкожные, межмышечные, подфасциальные, забрюшинные, межорганные, флегмоны клетчатки средостения, флегмоны шеи, кисти, стопы.
В зависимости от характера разрушения тканей в гнойной хирургии выделяют серозную, гнойную, некротическую и гнилостную форму флегмоны. С учетом локализации флегмоны подразделяются на подкожные, межмышечные, подфасциальные, забрюшинные, межорганные, флегмоны клетчатки средостения, флегмоны шеи, кисти, стопы.
Если гнойное воспаление развивается в клетчаточных пространствах вокруг какого-либо органа, его наименование образуется из латинского названия воспаления данного органа и приставки «пара», означающей «около» или «вокруг». Примеры: воспаление клетчатки вокруг почки – паранефрит, воспаление клетчатки вокруг прямой кишки – парапроктит, воспаление клетчатки в области малого таза (рядом с маткой) – параметрит и т. п. При бурном течении флегмона может выходить за рамки одной анатомической области и распространяться на соседние, захватывая одновременно, например, область ягодиц, бедро и промежность или кисть и предплечье.
Симптомы флегмоны
Для острого процесса типично быстрое начало с повышением температуры до 39-40°С и выше, симптомами общей интоксикации, жаждой, резкой слабостью, ознобом и головной болью. При поверхностной флегмоне в зоне поражения появляется отек и краснота. Пораженная конечность увеличивается в объеме, определяется увеличение регионарных лимфатических узлов.
При поверхностной флегмоне в зоне поражения появляется отек и краснота. Пораженная конечность увеличивается в объеме, определяется увеличение регионарных лимфатических узлов.
В процессе пальпации флегмоны выявляется резко болезненное, неподвижное, горячее на ощупь образование без четких границ. Кожа над ним лоснится. Движения болезненны, боль также усиливается при перемене положения тела, поэтому пациенты стараются как можно меньше двигаться. В последующем в области воспаления возникает участок размягчения – полость, заполненная гноем. Гной может либо прорываться наружу с образованием свища, либо распространяться на соседние ткани, вызывая их воспаление и разрушение.
Для глубоких флегмон характерно ранее появление и более яркая выраженность общих симптомов – гипертермии, слабости, жажды, озноба. Отмечается быстрое ухудшение состояния, возможна одышка, снижение артериального давления, частый слабый пульс, головная боль, уменьшение мочеотделения, синюшность конечностей и желтушность кожных покровов.
Вне зависимости от расположения (глубокая или поверхностная) острая флегмона быстро прогрессирует, захватывая все новые участки жировой клетчатки, а также расположенные рядом анатомические образования, и сопровождается тяжелой интоксикацией. Выделяют пять форм острой флегмоны.
- Серозная флегмона. Развивается на начальном этапе. Преобладает серозное воспаление: в области пораженного участка скапливается экссудат, клетки жировой клетчатки инфильтрируются лейкоцитами. Клетчатка приобретает студенистый вид и пропитывается водянистой мутной жидкостью. Граница между больными и здоровыми тканями практически не выражена. В последующем серозная форма может переходить в гнойную или в гнилостную.
- Гнойная флегмона. Наблюдается гистолиз (расплавление тканей с образованием гноя), в результате чего образуется мутный, беловатый, желтый или зеленый экссудат. Из-за расплавления тканей при данной форме флегмоны часто наблюдается образование язв, свищей и полостей.
 При неблагоприятном течении гнойной флегмоны воспаление распространяется на соседние ткани (мышцы, кости, сухожилия), которые вовлекаются в гнойный процесс и также подвергаются разрушению. Гной распространяется по «естественным футлярам» - подфасциальным пространствам и сухожильным влагалищам. Мышцы приобретают грязновато-серую окраску, пропитываются гноем и не кровоточат.
При неблагоприятном течении гнойной флегмоны воспаление распространяется на соседние ткани (мышцы, кости, сухожилия), которые вовлекаются в гнойный процесс и также подвергаются разрушению. Гной распространяется по «естественным футлярам» - подфасциальным пространствам и сухожильным влагалищам. Мышцы приобретают грязновато-серую окраску, пропитываются гноем и не кровоточат. - Гнилостная флегмона. Характеризуется разрушением тканей с образованием газов с неприятным запахом. Ткани при такой флегмоне приобретают грязно-коричневую или темно-зеленую окраску, становятся скользкими, рыхлыми и разрушаются, превращаясь в полужидкую мажущуюся массу. Гнилостный распад тканей обуславливает тяжелую интоксикацию.
- Некротическая флегмона. Характерно образование очагов некроза, которые в последующем либо расплавляются, либо отторгаются, оставляя после себя раневую поверхность. При благоприятном течении флегмоны область воспаления ограничивается от окружающих здоровых тканей лейкоцитарным валом, а в дальнейшем – грануляционным барьером.
 Воспаление локализуется, на месте флегмоны формируются абсцессы, которые либо вскрываются самостоятельно, либо дренируются оперативным путем.
Воспаление локализуется, на месте флегмоны формируются абсцессы, которые либо вскрываются самостоятельно, либо дренируются оперативным путем. - Анаэробная флегмона. Наблюдается распространенный серозный воспалительный процесс с возникновением обширных участков некроза и выделением из тканей пузырьков газа. Ткани темно-серые, со зловонным запахом. При пальпации определяется крепитация (мягкий хруст), обусловленный наличием газа. Ткани вокруг очага воспаления приобретают «вареный» вид, покраснение отсутствует.
Хроническая флегмона может развиться при низкой вирулентности микроорганизмов и высокой сопротивляемости организма больного. Сопровождается возникновением очень плотного, деревянистого инфильтрата. Кожные покровы над областью воспаления синюшные.
Осложнения
Диссеминация инфекции по лимфатическим и кровеносным сосудам может стать причиной развития тромбофлебита, лимфангита и лимфаденита. У некоторых пациентов выявляется рожистое воспаление или сепсис. Возможно возникновение вторичных гнойных затеков. Флегмона лица может осложняться гнойным менингитом. При распространении процесса на близлежащие мягкотканные и костные структуры может развиваться гнойный артрит, остеомиелит, тендовагинит, при поражении плевры – гнойный плеврит и т. д. Одним из опаснейших осложнений флегмоны является гнойный артериит – воспаление артериальной стенки с ее последующим расплавлением и массивным артериальным кровотечением.
У некоторых пациентов выявляется рожистое воспаление или сепсис. Возможно возникновение вторичных гнойных затеков. Флегмона лица может осложняться гнойным менингитом. При распространении процесса на близлежащие мягкотканные и костные структуры может развиваться гнойный артрит, остеомиелит, тендовагинит, при поражении плевры – гнойный плеврит и т. д. Одним из опаснейших осложнений флегмоны является гнойный артериит – воспаление артериальной стенки с ее последующим расплавлением и массивным артериальным кровотечением.
Лечение флегмоны
Данное заболевание представляет опасность для жизни, требует экстренной госпитализации. В процессе лечения действует строгое правило: при наличии гноя необходима его эвакуация, поэтому основным лечебным мероприятием является хирургическое вмешательство – вскрытие и дренирование гнойного очага. Исключением из общего правила является начальный этап флегмоны (до формирования инфильтрата). В этом случае операция не проводится. Пациентам назначают тепловые процедуры (соллюкс, грелки, согревающие компрессы), УВЧ-терапию или компрессы с желтой ртутной мазью (повязка по Дубровину). Одновременное использование УВЧ и ртутной мази противопоказано.
Одновременное использование УВЧ и ртутной мази противопоказано.
Наличие высокой температуры и сформировавшегося инфильтрата является показанием к оперативному лечению флегмоны даже при отсутствии явной флюктуации в очаге поражения. Вскрытие и дренирование области воспаления позволяет уменьшить напряжение тканей, улучшить тканевый обмен и создать условия для эвакуации воспалительной жидкости. Хирургическое вмешательство выполняют под общим наркозом. Вскрытие флегмоны проводят широким разрезом. При этом, чтобы обеспечить хороший отток гноя, широко рассекают не только поверхностные, но и глубокие ткани. После отхождения гнойной жидкости полость промывают и дренируют резиновыми выпускниками, трубками или полутрубками.
На рану накладывают повязки с гипертоническим раствором или водорастворимыми мазями, содержащими антибиотики. Мази на вазелинланолиновой и жировой основе (синтомициновая эмульсия, мазь Вишневского, неомициновая, тетрациклиновая мази и пр. ) на ранних этапах не показаны, поскольку они затрудняют отток раневого содержимого. Для того чтобы ускорить отторжение омертвевших участков, применяют специальные некролитические средства – протеолитические ферменты (протеазы, химотрипсин, трипсин) или мази с содержанием ферментов.
) на ранних этапах не показаны, поскольку они затрудняют отток раневого содержимого. Для того чтобы ускорить отторжение омертвевших участков, применяют специальные некролитические средства – протеолитические ферменты (протеазы, химотрипсин, трипсин) или мази с содержанием ферментов.
После очищения раневой полости используют мазевые повязки. Для стимулирования регенерации применяют троксевазиновую и метилурациловую мазь, для защиты грануляционной ткани от повреждения – мази на жировой основе, для предотвращения повторного инфицирования – водорастворимые мази. В фазе эпителизации и рубцевания наносят шиповниковое и облепиховое масло. При длительно незаживающих ранах и обширных дефектах выполняют дермопластику.
Одновременно с местным лечением проводится консервативная терапия, направленная на повышение защитных сил организма, борьбу с инфекцией и интоксикацией. Пациенту назначают постельный режим. Пораженному участку по возможности придают возвышенное положение. Обезболивающие средства обычно вводят внутримышечно. Всем больным обязательно проводят антибиотикотерапию. Препараты подбирают с учетом чувствительности возбудителя. При анаэробных флегмонах внутримышечно или подкожно применяют противогангренозные сыворотки.
Обезболивающие средства обычно вводят внутримышечно. Всем больным обязательно проводят антибиотикотерапию. Препараты подбирают с учетом чувствительности возбудителя. При анаэробных флегмонах внутримышечно или подкожно применяют противогангренозные сыворотки.
Для регуляции кислотно-щелочного состояния крови и нейтрализации токсинов внутривенно вводят раствор уротропина, для улучшения тонуса сосудов – раствор хлористого кальция. Для улучшения питания сердечной мышцы применяют раствор глюкозы внутривенно. При необходимости применяют препараты, нормализующие деятельность сердечно-сосудистой системы (кофеин и т. д.). Назначают обильное питье, внутривенную инфузионную терапию, витаминотерапию, общеукрепляющие средства и иммуномодулирующие препараты. Антибиотикотерапию продолжают вплоть до ликвидации острого воспаления.
Прогноз и профилактика
Прогноз определяется обширностью поражения, характером гнойного процесса, общим состоянием здоровья пациента и временем начала лечения. При позднем обращении, развитии осложнений возможен летальный исход. После выздоровления часто наблюдается грубое рубцевание, возможны внешние дефекты, нарушение функции пораженного сегмента. Профилактика флегмоны заключается в предупреждении травм, обработке ран и ссадин, своевременном лечении очагов инфекции (кариозных зубов, фурункулов, пиодермии и пр.). При возникновении первых признаков воспаления и малейшем подозрении на флегмону следует немедленно обращаться к врачу.
При позднем обращении, развитии осложнений возможен летальный исход. После выздоровления часто наблюдается грубое рубцевание, возможны внешние дефекты, нарушение функции пораженного сегмента. Профилактика флегмоны заключается в предупреждении травм, обработке ран и ссадин, своевременном лечении очагов инфекции (кариозных зубов, фурункулов, пиодермии и пр.). При возникновении первых признаков воспаления и малейшем подозрении на флегмону следует немедленно обращаться к врачу.
причины, симптомы, диагностика и лечение
Аденофлегмона – это очаг острого нагноения в подкожно-жировой клетчатке с размытыми контурами, развивающийся на фоне абсцедирующего лимфаденита. Чаще всего аденофлегмона встречается в околоушной и подчелюстной областях у детей. Клинически проявляется манифестной опухолью, флюктуирующей при надавливании, с гиперемированной в центральной части кожей, достаточно плотной, болезненной при пальпации. Общее состояние пациента характеризуется симптомами интоксикации. Диагностика с учётом типичной клиники не вызывает трудностей, дополнительно проводят УЗИ мягких тканей, исследования крови, бакпосев пунктата. Лечение аденофлегмоны заключается в немедленном оперативном вмешательстве.
Диагностика с учётом типичной клиники не вызывает трудностей, дополнительно проводят УЗИ мягких тканей, исследования крови, бакпосев пунктата. Лечение аденофлегмоны заключается в немедленном оперативном вмешательстве.
Общие сведения
Аденофлегмона – острое гнойное воспаление подкожно-жировой клетчатки абсцедирующего характера, тесно связанное с гнойными процессами в регионарных лимфатических узлах (лимфаденит). На долю аденофлегмоны приходится более 21% всех челюстно-лицевых патологий, другая локализация встречается гораздо реже. Развивается патологический процесс чаще у детей, не имеет гендерной окраски, неэндемичен.
Стоит отметить, что в изучении аденофлегмоны большую роль сыграли учёные, принадлежащие к отечественной школе дерматологии. Стройную теорию возникновения аденофлегмоны в 1938 году дал А. Абрикосов, дополнил и развил теорию патогенеза заболевания в 1960 году И. Руфанов. Актуальность данного вопроса на современном этапе обусловлена остротой гнойного процесса, который поражает новорожденных, детей дошкольного возраста и несёт реальную угрозу их жизни из-за развития септических осложнений. У взрослых пациентов аденофлегмона может явиться причиной развития сепсиса, остеомиелита.
У взрослых пациентов аденофлегмона может явиться причиной развития сепсиса, остеомиелита.
Аденофлегмона
Причины аденофлегмоны
Гнойное воспаление подкожно-жировой клетчатки, как и любое другое гнойное воспаление, имеет ясную причину. Это – внешнее или внутреннее инфицирование, чаще всего кокковой флорой. В результате снижения защитных сил организма экзогенно-эндогенного характера (фокальная и перифокальная инфекция, особенно в области миндалин, ротовой полости, почек, перенесённое заболевание, травмирование кожи, чаще постинъекционное, пиококковое поражение дермы) уменьшается противоинфекционный барьер лимфоузлов.
Аденофлегмоне подчелюстной области предшествует стоматологическое вмешательство (например, удаление зуба мудрости), регионарный лимфаденит. Аденофлегмона шеи формируется на фоне общего снижения иммунитета, что приводит к активизации и размножению латентно существующих на коже волосистой части кожи головы и в полости рта болезнетворных микробов, особенно при погрешностях в гигиене. Триггером развития болезни служит накопление критического количества бактерий, переводящее латентный процесс в развитие очага кокковой инфекции.
Развитие аденофлегмон в паху – следствие невнимательного, безответственного отношения к своему здоровью. Они возникают в результате периодических длительных переохлаждений, вызывающих уретрит, цистит, воспаление органов малого таза. Возникшая инфекция настолько резистентна к проводимой терапии, что наступает хронизация воспаления, абсцедирование паховых лимфоузлов. Исходом часто бывает бесплодие.
Локализация аденофлегмоны в подмышечной ямке обусловлена занесением инфекции из очагов воспаления, расположенных на верхней конечности. Усугубить процесс может ссадина от бритья. Скопление лимфоузлов и крупных артерий в подмышечной впадине является причиной, вызывающей миграцию микробов в область подмышки.
Патогенез
Обычно лимфоузлы и лимфатические сосуды вместе с венозной системой обеспечивают естественный отток жидкости из тканей и органов. При воспалении это играет решающую роль, поскольку на ранних стадиях развития процесса лимфоток замедляется, проницаемость сосудов увеличивается, создаются условия для накопления микробов в лимфоузлах, где идёт поглощение патогенной флоры клетками ретикуло-эндотелиальной системы, расщепление остатков микроорганизмов, их выброс в кровеносную систему, где они под воздействием антибактериальной терапии погибают.
Если воспаление нарастает, лимфатические сосуды тромбируются, перекрывают отток, блокируя распространение воспалительного процесса. На этом фоне микробы из лимфоузлов просачиваются в близлежащие ткани, вызывая в них воспаление и формируя аденофлегмону.
Классификация
Аденофлегмоны принято различать по локализации воспалительного процесса. Наиболее значимы по остроте течения и возможным последствиям:
- аденофлегмона нижней челюсти и подбородка – наиболее распространённый вариант;
- аденофлегмона шеи – следствие нарушений личной гигиены полости рта, ушной раковины, волосистой части кожи головы;
- аденофлегмона паховой области – результат переохлаждения;
- аденофлегмона подмышечной области – следствие инфицирования микротравм кожи;
- аденофлегмона околоушной области – септическое осложнение.
Симптомы аденофлегмоны
Клинические проявления делят на общие, свойственные всем разновидностям, и местные, характеризующие исключительно ту или иную форму. К общим симптомам относится температурная реакция, ощущение слабости, разбитости, заторможенности, нарастающие признаки интоксикации организма, обострение хронических очагов инфекции. На этом фоне появляется опухоль, расположенная рядом с регионарными лимфоузлами. Она плотная на ощупь, флюктуирующая в центре, болезненная при пальпации. При дальнейшем прогрессировании процесса опухоль абсцедируется, вскрывается, или происходит септическая диссиминация процесса. Часто такая опухоль образуется в месте инъекции.
Симптомы, соответствующие разновидности аденофлегмоны, зависят от локализации процесса и имеют особенности. При формировании подчелюстной аденофлегмоны наблюдаются боль при глотании, открывании рта, нарушается речь. Аденофлегмона шеи проявляется болезненной опухолью в области боковой поверхности шеи, затруднением и болезненность поворота и наклона головы. Аденофлегмона околоушной области чаще всего является следствием септического осложнения флегмоны шеи, характеризуется болевыми ощущениями при глотании и пальпации ушной раковины.
Осложнения
Запущенная аденофлегмона челюстно-лицевой области и шеи может послужить причиной жизнеугрожающих осложнений, среди которых медиастинит, тромбоз кавернозного синуса, менингит. При распространении высоковирулентной инфекции не исключается развитие сепсиса. К особенно быстрой генерализации инфекционного процесса склонны аденофлегмоны у детей, поэтому их лечение должно проводиться только в стационарных условиях.
Диагностика
Клиника и анамнез заболевания типичны. Дополнительно используют УЗИ мягких тканей, рентгенодиагностику с целью исключения остеомиелита, опухоли, кисты. Обязателен ОАК, ОАМ, биохимия крови, анализ крови на стерильность. Для назначения этиопатогенетической терапии используют посевы пунктата гнойного очага на питательные среды с последующим определением чувствительности к антибиотику. Дифференцируют гнойное воспаление с флегмоной (выбор оперативного вмешательства), туберкулёзом, актиномикозом, остеомиелитом, периаденитом, воспалительным инфильтратом, остеофлегмоной. Лечением патологии занимаются гнойные хирурги.
Лечение аденофлегмоны
Терапия заболевания комплексная. Острота процесса диктует необходимость проведения срочного хирургического вмешательства в условиях стационара. Производят вскрытие и дренирование флегмоны. Рану ведут открытым способом с промыванием, введением антибиотиков и ферментов, перевязками. Обязательно назначение постоперационной антибактериальной, противовоспалительной, дезинтоксикационной терапии. Подключают средства для общего укрепления организма (витаминотерапия) и повышения иммунитета (иммуностимуляторы, иммуномодуляторы). Необходимо провести санацию всех очагов хронической инфекции.
Прогноз и профилактика
Прогноз при своевременной диагностике и лечении благоприятный. В запущенных случаях могут развиваться септические осложнения, в т. ч. фатальные. Профилактика заключается в своевременной диагностике и лечении хронических инфекций, укреплении иммунитета. При первых признаках инфекционного воспаления лимфоузлов необходимо обращаться к медицинским специалистам за квалифицированной помощью.
Причины болезненности или жжения промежности у мужчин / женщин
Под промежностью понимается область между анусом и гениталиями, простирающаяся либо от входа во влагалище до ануса, либо от мошонки до ануса.
Эта область находится рядом с несколькими нервами, мышцами и органами, поэтому нередко можно почувствовать боль в промежности. Травмы, проблемы с мочевыводящими путями, инфекции и другие состояния могут вызывать боль в промежности.
Прочтите, чтобы узнать больше о потенциальных причинах и способах их выявления.
Боли в промежности у всех полов могут вызывать несколько состояний.
ИМП
Инфекция мочевыводящих путей (ИМП) - это инфекция в любой части мочевыделительной системы, например, в уретре, мочевом пузыре, мочеточниках или почках. Большинство ИМП поражают нижние мочевыводящие пути, включая мочевой пузырь и уретру.
ИМП чаще встречаются у женщин, но заразиться ими может каждый. Они происходят, когда бактерии попадают в ваш организм через уретру, вызывая инфекцию.
Помимо боли в промежности, ИМП также могут вызывать:
- сильную и постоянную потребность в мочеиспускании
- моча с резким запахом
- ощущение жжения во время мочеиспускания
- частое мочеиспускание с выходом только небольшого количества
- мутное или необычно окрашенная моча
- тупая тазовая боль у женщин
Интерстициальный цистит
Интерстициальный цистит - другое слово для обозначения синдрома болезненного мочевого пузыря.Это длительное заболевание, которое может вызывать различные уровни боли и давления в мочевом пузыре и тазу.
Подобно ИМП, интерстициальный цистит чаще встречается у женщин, но может поражать всех полов. Это вызвано нарушением работы тазовых нервов.
Вместо того, чтобы сигнализировать вам только о том, что ваш мочевой пузырь наполнен, они сигнализируют вам в течение дня и ночи. У некоторых людей это может вызвать боль в промежности.
Дополнительные симптомы интерстициального цистита могут включать:
- хроническая тазовая боль
- частое мочеиспускание, обычно с выходом небольшого количества мочеиспускания
- срочная потребность в мочеиспускании
- боль при заполнении мочевого пузыря
- боль во время секса
травмы
Травмы промежности встречаются довольно часто.Несчастные случаи, падения и удары в пах могут вызвать синяки, кровотечение и даже разрывы в промежности. Это может привести к пульсации и сильной боли, а затем к неделям болезненности.
Это также может привести к повреждению нервов и кровеносных сосудов в промежности, что может вызвать проблемы с мочевым пузырем или проблемы во время секса.
Общие причины травм промежности включают:
- падения, например, на перекладину велосипеда
- несчастный случай со спортивным оборудованием
- сексуальное насилие или насилие
- постепенное повреждение от частых занятий, таких как езда на велосипеде или верховой езде забор или стена
- удары ногой в пах или другая тупая травма
- спортивные травмы
- интенсивная сексуальная активность
Абсцесс
Абсцесс - это болезненный гнойный карман, который может образоваться где угодно на вашем теле или в нем.Они случаются, когда бактерии попадают в ваш организм и вызывают инфекцию. Ваша иммунная система отправляет лейкоциты в эту область, что может вызвать образование гноя в этой области.
Абсцесс может развиться непосредственно на промежности или на близлежащей области, например, на вульве или мошонке. Анальный абсцесс также может вызывать боль в промежности. Обычно это результат инфекции внутренних анальных желез.
Другие симптомы абсцесса включают:
- красная прыщавая шишка на коже
- шишка под кожей
- покраснение и отек
- пульсирующая боль
- болезненность
- лихорадка и озноб
тазовый Дисфункция пола
Тазовое дно - это группа мышц, которые поддерживают органы в тазу, включая мочевой пузырь, прямую кишку, матку или простату.Эти мышцы также играют важную роль в дефекации.
Дисфункция тазового дна возникает, когда эти мышцы не сокращаются и не расслабляются, как обычно. Эксперты не до конца понимают, почему это происходит, но, скорее всего, это связано с состояниями или травмами, которые ослабляют мышцы таза или вызывают разрывы соединительной ткани. Это могут быть роды и хирургия органов малого таза.
Некоторые люди с дисфункцией тазового дна испытывают боль в промежности.
Другие потенциальные симптомы дисфункции тазового дна включают:
- частое ощущение, будто вам необходимо испражнение
- ощущение, что у вас не может быть полного испражнения
- запор
- частое мочеиспускание
- хроническая боль в вашем теле область таза, половые органы или прямая кишка
- боль в пояснице
- болезненное мочеиспускание
- вагинальная боль во время секса
ущемление полового нерва
половой нерв является одним из основных нервов таза.Он попадает в промежность, прямую кишку, нижнюю часть ягодиц и гениталии. Ущемление полового нерва - это тип повреждения нерва. Это происходит, когда окружающие ткани или мышцы начинают сдавливать нерв.
Этот тип компрессии может возникнуть после травмы, например перелома тазовой кости, хирургического вмешательства или какой-либо опухоли. Также может случиться после родов.
Первичным симптомом защемления полового нерва является постоянная боль где-то в тазовой области, включая промежность, мошонку, вульву или прямую кишку.
Этот тип нервной боли может быть:
- постепенным или внезапным
- жжением, раздавливанием, стрельбой или покалыванием
- постоянным или прерывистым
- ухудшением в положении сидя
Вы также можете почувствовать онемение в этой области или это может почувствуйте, как какой-то предмет, например, мяч для гольфа, застрял в промежности.
Вульводиния
Вульводиния - это хроническая боль вульвы, которая представляет собой наружную ткань вокруг отверстия влагалища. Обычно это диагностируется, если врач не может найти другую потенциальную причину вашей боли.
Его основной симптом - боль в области половых органов, включая промежность. Эта боль может быть постоянной или приходить и уходить. В других случаях это может произойти только при раздражении области.
Другие ощущения, которые вы можете ощущать в промежности или половых органах, включают:
- жжение
- покалывание
- пульсация
- саднение
- зуд
- боль при сидении или во время полового акта
при родах
во время родов через естественные родовые пути вы может потребоваться эпизиотомия.Это хирургический разрез в промежности, который увеличивает отверстие влагалища, облегчая выход ребенка из родовых путей.
Промежность также может разорваться во время родов. Если ваш врач считает, что ваша промежность может порваться во время процесса, он может решить выполнить эпизиотомию. Этот разрез обычно заживает лучше, чем слеза.
По мере заживления у вас могут возникать боли в промежности. Этот разрыв или разрез также могут инфицироваться. Немедленно обратитесь к врачу, если вы недавно родили и заметили любой из следующих симптомов в промежности:
- покраснение и отек
- усиление боли
- неприятный запах
- гной
Анатомия Промежность
- Образование
- Наука
- Анатомия
- Анатомия промежности
Дэвид Терфера, Шерин Джегтвиг
Промежность - это область между бедрами, расположенная ниже диафрагмы таза.Границы этой области такие же, как и для выхода из таза, а именно: лобковый симфиз, седалищно-лобковые ветви, крестцово-бугристые связки и копчик. Промежность имеет крышу, образованную тазовой диафрагмой, и дно фасции и кожи. Он также содержит мышцы и нервно-сосудистую сеть, связанные с урогенитальными структурами и анусом.
Когда ноги отведены, промежность образует ромбовидную форму, которую можно разделить на два треугольника, проведя линию, соединяющую седалищные бугры: урогенитальный треугольник и анальный треугольник.
Урогенитальный треугольник: Урогенитальный треугольник составляет переднюю часть промежности. Женский мочеполовой треугольник является домом для входа во влагалище, уретры и клитора.
Перинеальная фасция урогенитального треугольника включает поверхностный и глубокий слои. Поверхностная фасция промежности имеет жировой слой и более глубокий перепончатый слой (фасция Colles). Жировой слой образует утолщенные участки больших половых губ и лобковой кости.У мужчин жировой слой намного тоньше и отсутствует в половом члене и мошонке.
Анальный треугольник: Анальный треугольник содержит задний проход и седалищно-анальные ямки, которые представляют собой два клиновидных пространства между кожей вокруг анального канала и диафрагмой таза. Они содержат жир и рыхлую соединительную ткань, которая помогает поддерживать анальный канал, но достаточно податлива, чтобы допускать расширение во время дефекации.
Геморрой - болезненные опухшие вены в анальном канале или анусе.Внутренний геморрой возникает в анальном канале, но он может быть безболезненным, потому что в прямой кишке не так много нервов, которые чувствуют боль. Внешний геморрой поражает задний проход, и его легко увидеть и ощутить при осмотре заднего прохода. Вокруг ануса расположено больше сенсорных нервов, поэтому внешний геморрой может быть довольно болезненным. Они также могут вызвать зуд и кровотечение. Местные лекарства могут помочь уменьшить геморрой, а изменение диеты может предотвратить их появление; тем не менее, операция может быть показана при частых повторениях.
Анальная область иннервируется нижними подчревными сплетениями и нижним ректальным нервом. Кровоснабжение анальной области обеспечивается верхней и нижней ректальными артериями. Кровь перестраивается по сопровождающим их венам. Лимфа оттекает в параректальные узлы и поверхностные паховые узлы.
Промежность мужская
Мужская промежность включает половой член, мошонку и мышцы промежности мочеполового треугольника, а также анальный треугольник.
Мошонка - это фиброзно-мышечный мешок, в котором находятся яички.Он расположен позади полового члена и под ним. На поверхности вы можете увидеть мошоночный шов, который представляет собой гребень, проходящий по средней линии мошонки. Он продолжается на половом члене как шов полового члена. Внутренне мошонка разделена перегородкой мошонки.
Женская промежность
Женская промежность включает наружные половые органы, отверстия уретры и влагалища, а также мышцы промежности. Осмотр органов малого таза начинается с осмотра этих областей.
Наружные гениталии вместе именуются вульвой.Они включают лобковую мышцу, большие половые губы, малые половые губы и клитор:
Mons pubis: Это округлое жирное возвышение перед лобковым симфизом.
Большие половые губы: Эти выступающие складки жира и кожи помогают защитить отверстия уретры и влагалища. Большие половые губы разделены межполовой щелью.
Малые половые губы: Внутри межполовой щели вы найдете две складки кожи, но они не содержат жира.Передние части малых половых губ объединяются, образуя пластинки, которые становятся уздечкой и крайней плотью клитора.
Клитор: Этот небольшой эректильный орган соответствует мужскому половому члену. Он расположен в месте слияния малых половых губ в передней части вульвы. Корень клитора состоит из луковицы преддверия и левой и правой ножек клитора. Тело клитора состоит из двух кавернозных тел и седалищно-кавернозных мышц. Головка клитора - это масса эректильной ткани, имеющая множество нервных окончаний.Кровоснабжение обеспечивается ветвями внутренних половых артерий и вен.
Вестибюль: Это пространство между малыми половыми губами. Вы можете найти там внешнее отверстие уретры вместе с отверстием влагалища. Большие и малые вестибулярные железы расположены по обе стороны от преддверия кзади от отверстия влагалища. Во время полового возбуждения вестибулярные железы выделяют скользкую жидкость.
Передняя вульва иннервируется передними губными нервами (ветвями подвздошно-пищеварительной и генитальной ветвей генитофеморальных нервов).Задние (губные) нервы питают малые половые губы, влагалище и клитор (через ветвь, называемую дорсальным нервом клитора). Приток крови к вульве обеспечивается наружными и внутренними половыми артериями. Кровь возвращается по губным и внутренним половым венам. Лимфа оттекает в поверхностные паховые лимфатические узлы, глубокие паховые узлы и внутренние подвздошные узлы.
Об авторе книги
Дэвид Терфера, доктор философии, преподает биомедицинские науки в колледже натуропатической медицины Университета Бриджпорта. Шерин Джегтвиг, округ Колумбия, штат Массачусетс, - писатель о здоровье и питании.
Флегмона стопы - Лучшие клиники, отзывы, цены
О заболевании
Флегмона стопы - заболевание, характеризующееся острым воспалением голени. Воспаление очень часто бывает гнойным, то есть содержит гной. Флегмона стопы имеет свойство быстро распространяться на клетчаточные пространства голени. Также гнойный процесс может развиваться в мышцах, а в некоторых случаях и в сухожилиях, поэтому так важно вовремя остановить воспалительный процесс и предотвратить некроз, отмирание тканей.Хотя флегмона стопы чаще всего начинается в мышцах или других подкожных областях, она также может начинаться с бедер или ягодиц. В очень редких случаях это воспаление может начаться в брюшной полости и быстро прогрессировать до ног. Флегмона стопы может быть вызвана разными факторами. Самый распространенный из них - перенесенная инфекция, которая распространяется на мягкие ткани. Инфекции, которые могут распространяться на мягкие ткани, включают стафилококк и, реже, стрептококк. Определенные микробы также могут повредить мягкие ткани ноги и запустить гнойный процесс в случае травмы ноги, когда кожа подверглась воздействию этих микробов.Бактерии могут проникать в кожу через кровь или через слизистые оболочки, поэтому так важно продезинфицировать любые травмы перекисью водорода или просто алкоголем, чтобы предотвратить развитие инфекции. Некоторые химические вещества, такие как керосин или бензин, попавшие под кожу в результате механической травмы, могут в долгосрочной перспективе способствовать развитию флегмоны стопы.
Симптомы
- Острая боль в ноге
- Высокая температура (иногда до 40 ° C)
- Отек
- Покраснение
- Жажда
- Усталость
- Тошнота
- Кожный блеск
- Неспособность нормально работать или переместить пораженную часть ноги
Диагноз
- Во время общего осмотра врач осмотрит ногу пациента на предмет признаков воспаления.Если процесс гнойный, могут быть участки, из которых сочится гной. Также наличие большого количества пузырьков гноя может указывать на начало некроза тканей. Тогда это неотложная медицинская помощь, и человека следует немедленно госпитализировать. Также очень высокая температура - еще один показатель флегмоны стопы.
- Анализ крови используется, чтобы определить, какая инфекция вызвала развитие флегмоны стопы и насколько она распространилась на ногу. Также учитываются предыдущие травмы.
Лечение
- Консервативное лечение может применяться при легких случаях флегмоны стопы и направлено на борьбу с инфекцией с помощью антибиотиков и противовоспалительных препаратов.
- Хирургическое лечение применяется для максимального дренирования гнойной области и предотвращения повреждения нервов на пути. Важно предотвратить дальнейшее распространение гноя. Также флегмона стопы промывается и санируется растворами антибиотиков и антисептиков.
Ампутация применяется в случаях, когда начался некроз ткани и есть большой риск распространения воспаления на все остальные части тела. Чтобы не подвергать опасности жизнь пациента, может потребоваться ампутация.Эта мера нужна только в запущенных и тяжелых случаях, которые не лечили сразу, поэтому так важно сразу же обратиться за медицинской помощью после появления симптомов флегмоны стопы.
определение промежности по Медицинскому словарю
промежность
[per ″ ĭ-ne´um]тазовое дно и связанные с ним структуры, занимающие выход из таза, ограниченные спереди лонным симфизом, латерально седалищными бугорками и сзади копчиком. Во время родов может быть разорвана промежность, что может привести к повреждению мочевого прохода и анального сфинктера.Чтобы избежать разрыва промежности, акушер часто разрезает промежность непосредственно перед родами и зашивает разрез после рождения ребенка и плаценты. Эта процедура называется эпизиотомией. Хирургическое лечение эпизиотомии или разорванной или разорванной промежности называется перинеоррафией.
Энциклопедия и словарь Миллера-Кина по медицине, сестринскому делу и смежным вопросам здравоохранения, седьмое издание. © 2003 Saunders, принадлежность Elsevier, Inc. Все права защищены.
за · и · нэ · ум
, пл.per · i · ne · a
(per'i-nē'ŭm, -nē'ă), [TA]1. Площадь поверхности между бедрами, простирающаяся от копчика до лобка, которая включает задний проход и наружные гениталии кпереди.
2. Отсек ниже тазовой диафрагмы, ограниченный по периферии костно-фиброзными структурами, составляющими выход из таза, поверхность которого является сенсорной 1.
3. Наружная поверхность центрального сухожилия промежности, лежащая между вульва и задний проход у женщин и мошонка и задний проход у мужчин.
[L. фр. G. perineon, perinaion ]
Farlex Partner Medical Dictionary © Farlex 2012
промежность
(pĕr′-nē′əm) n. пл. пери · nea (-nē′ə)1. Часть тела в тазу, занятая мочеполовыми проходами и прямой кишкой, ограниченная спереди лобковой дугой, сзади копчиком и латерально по части тазовой кости.
2. Область между мошонкой и анусом у мужчин и между задним переходом вульвы и анусом у женщин.
per′i · ne′al (-nē′əl) прил.
Медицинский словарь American Heritage® Авторские права © 2007, 2004, компания Houghton Mifflin. Опубликовано компанией Houghton Mifflin. Все права защищены.
промежность
Кожно-слизистая ткань между задней частью мошонки или влагалища и анальным сфинктером.Медицинский словарь Сегена. © 2012 Farlex, Inc. Все права защищены.
per · i · ne · um
(per'i-nē'ŭm, -ă) [TA]1. Область между бедрами, простирающаяся от копчика до лобка и лежащая ниже диафрагмы таза.
2. Наружная поверхность центрального сухожилия промежности, расположенная между вульвой и анусом у женщин и мошонкой и анусом у мужчин.
[L. фр. G. perineon, perinaion ]
Медицинский словарь для профессий здравоохранения и медсестер © Farlex 2012
промежность
(per? I-ne'um) [Gr. перинаон ]1. Структуры, занимающие выходное отверстие таза и составляющие тазовое дно.
PERINEUM
2. Наружная область между вульвой и анусом у женщин или между мошонкой и анусом у мужчин. Он состоит из кожи, мышц и фасций. Мышцы промежности - это передняя часть неповрежденной мышцы, поднимающей задний проход, и поперечная мышца промежности. См .: , иллюстрация ; Тело промежностиМедицинский словарь, © 2009 Farlex and Partners
промежность
Та часть пола таза, которая находится между верхними частями бедер.У мужчин промежность находится между анусом и мошонкой. У самки он включает наружные половые органы.Медицинский словарь Коллинза © Роберт М. Янгсон 2004, 2005
Промежность
Область между отверстием влагалища и анусом у женщины или область между мошонкой и анусом у мужчины.
Медицинская энциклопедия Гейла. Copyright 2008 The Gale Group, Inc. Все права защищены.
Флегмона | Медицинская энциклопедия
Флегмона - гнойное воспаление тканей без четких границ, вызывающее разрушение тканей.Это заболевание часто поражает кровеносные и лимфатические сосуды. Флегмона часто покрывает большие участки кожи. Особенно часто страдают верхние и нижние конечности. Врачи различают флегмоны груди, мошонки и шеи или внутренних органов.
Симптомы
- Покраснение кожи.
- Набухание.
- Боль, жар.
- Нарушение функции пораженной части тела.
- Увеличение лимфатических узлов.
Причины
Флегмона чаще всего вызывается стафилококками, реже стрептококками, колиформными бактериями и другими микробами.Часто бактерии проникают извне через пораженные участки кожи или слизистые оболочки. Повреждения кожи могут быть настолько легкими, что люди не обращают на них внимания, например, прыщи, рана от укуса насекомого или укола иглой, абсцесс. Реже встречается так называемое прогрессирующее воспаление, при котором бактерии проникают с током крови в подкожные слои, вызывая флегмоны. Однако болезнетворные микроорганизмы могут распространяться только при ослабленной защите. Лекарства также могут ослабить иммунную систему.
Лечение
Первым этапом своевременного лечения обычно является иммобилизация пораженной части тела и наложение холодного компресса.При поражении предплечья врачи накладывают на верхнюю конечность специальную фиксирующую покрышку. Холодные компрессы прикладывают к 30% раствору изопропилового спирта. При таком лечении абсцесс через несколько часов начинает уменьшаться, а со временем полностью проходит. При нагноении тканей и хроническом воспалении лечение проводится антибиотиками, мазки с кожи снимают отек мазями. Если лечение не помогает, пациента оперируют. После операции рану оставляют дренировать, на рану накладывают антисептические примочки.
В начале болезни следует приложить к пораженному месту холодный компресс. Их следует часто менять, избегая нагревания! Если был гной, пораженный участок тела следует промывать теплой водой несколько раз в день. Самостоятельное лечение флегмоны допускается только на ранних стадиях заболевания. При прогрессировании флегмоны следует обратиться к врачу.
В связи с возможными осложнениями (инфекция может распространиться на внутренние органы) всегда следует лечить флегмоны.
При прогрессирующей флегмоне и ослабленной иммунной системе врач направляет пациента в больницу.
Течение болезни
Флегмона часто образуется за несколько часов. Появляются симптомы воспаления - кожа краснеет, становится горячей и болезненной. Нарушается функция пораженной части тела. Флегмона характеризуется отсутствием четких границ покраснения. Глубокие подкожные ткани отекают. Первоначально ткани напоминали тесто, а затем соединительная ткань постепенно размывалась, уплотнялась.Возникает так называемая древесная флегмона. Флегмона всегда очень болезненна. Если инфекция вызвана стрептококком, часто у пациента поднимается температура, что ухудшает общее состояние здоровья. Если инфекция вызвана стафилококком, симптомы выражены не так ярко. По мере прогрессирования заболевания гной накапливается в более глубоких слоях тканей. Лимфатические узлы возле флегмоны увеличиваются. Флегмона отличается от абсцесса, для нее характерно набухание тканей, но мало гноя. При отсутствии своевременного лечения он быстро распространяется на близлежащие ткани и глубоко, покрывая кровеносные и лимфатические сосуды и нервы.В дальнейшем могут возникнуть осложнения: тромбоз вен, сепсис, при проникновении гноя в окружающие ткани возможно воспаление суставов и мышц.
Это опасное заболевание?
Если флегмона повторяется, глубокие подкожные слои настолько опустошены, не могут полностью зажить, ткани остаются плотными и опухшими. Попадая в кровь и лимфу, возбудители гнойной инфекции разносятся по организму, начинается воспаление почек и легких, поражается сердце.Есть серьезная угроза жизни человека.
При флегмоне сначала накладывают холодный компресс. Если появился гной, необходимо отказаться от холодного компресса и обратиться за неотложной медицинской помощью.
Wikizero - Perineum
Область тела, включая тело промежности и окружающие структуры
Промежность у человека - это пространство между анусом и мошонкой у мужчин и между анусом и вульвой у женщин. [2] Промежность - это область тела между лобковым симфизом (лобковая дуга) и копчиком (копчик), включая тело промежности и окружающие структуры.Существует некоторая вариативность в определении границ. [3] Перианальная область ( пери- и анальный ) представляет собой подмножество промежности.
Промежность - это эрогенная зона как для мужчин, так и для женщин. [4] Разрывы промежности и эпизиотомия часто возникают при родах с первыми родами, но риск этих травм можно снизить, подготовив промежность, часто с помощью массажа. [5] Слово промежность происходит от позднего латинского, от греческого περίνεος perineos perinaeon , peri- , около + inin для выделения или дефекации.
Строение [править]
Промежность обычно определяется как область поверхности как у мужчин, так и у женщин между лобковым симфизом и копчиком. Промежность находится ниже диафрагмы таза и между ног. Это ромбовидная область, которая включает анус, а у женщин - влагалище. [6] Его определение варьируется: оно может относиться только к поверхностным структурам в этой области или может использоваться для включения как поверхностных, так и глубоких структур. Промежность соответствует выходному отверстию таза.
Линия, проведенная через поверхность, соединяющую седалищные бугорки, делит пространство на два треугольника:
Формальные анатомические границы промежности можно назвать: [7]
Тело промежности [править]
Тело промежности (или центральное сухожилие промежности ) представляет собой пирамидальную фиброзно-мышечную массу по средней линии промежности на стыке между урогенитальным треугольником и анальным треугольником. Он встречается как у мужчин, так и у женщин.У мужчин он находится между луковицей полового члена и анусом; у женщин он находится между влагалищем и анальным отверстием и примерно на 1,25 см впереди последнего.
Тело промежности важно для целостности тазового дна, особенно у женщин. Его разрыв во время вагинальных родов приводит к расширению промежутка между передними свободными границами мышцы, поднимающей задний проход, с обеих сторон, что предрасполагает женщину к опущению матки, прямой кишки или даже мочевого пузыря.
В этот момент сходятся и прикрепляются следующие мышцы: 1.Наружный анальный сфинктер 2. Бульбоспонгиозная мышца 3. Поверхностная поперечная мышца промежности 4. Передние волокна, поднимающие задний проход 5. Волокна мужского или женского наружного мочевого сфинктера 6. Глубокая поперечная мышца промежности
Фасция [править]
Терминология промежности фасция может сбивать с толку, и есть некоторые разногласия по поводу номенклатуры. Это связано с тем, что фасция состоит из двух частей: поверхностной и глубокой, и каждую из них можно подразделить на поверхностную и глубокую части.
Слои и содержимое следующие, от поверхностного до глубокого:
- 1) кожа
- 2) поверхностная перинеальная фасция: Подкожная ткань разделена на два слоя: (а) поверхностный жировой слой и (б) толстый слой кожи. фасция, более глубокий мембранозный слой
- 3) глубокая промежностная фасция и мышцы:
Области [править]
Область промежности можно рассматривать как отдельную область от полости таза, причем две области разделены тазовой диафрагмой .Таким образом, следующие области классифицируются как части области промежности:
- промежностные мешочки: поверхностные и глубокие (подробности см. Выше)
- седалищно-анальная ямка - заполненное жиром пространство на боковых сторонах анального канала, ограниченное латерально запирательная внутренняя мышца и кнутри тазовой диафрагмой и анальным каналом; его основа - кожа
Клиническое значение [править]
Человеческая промежность женского и мужского пола.Обширная деформация тазового дна при естественных родах.Приблизительно у 85% женщин возникает разрыв промежности во время родов через естественные родовые пути, и примерно у 69% женщин требуется наложение швов. [9] [10] [11] Акушерская травма промежности способствует послеродовой заболеваемости и разочарованию у женщин после родов.


 При неблагоприятном течении гнойной флегмоны воспаление распространяется на соседние ткани (мышцы, кости, сухожилия), которые вовлекаются в гнойный процесс и также подвергаются разрушению. Гной распространяется по «естественным футлярам» - подфасциальным пространствам и сухожильным влагалищам. Мышцы приобретают грязновато-серую окраску, пропитываются гноем и не кровоточат.
При неблагоприятном течении гнойной флегмоны воспаление распространяется на соседние ткани (мышцы, кости, сухожилия), которые вовлекаются в гнойный процесс и также подвергаются разрушению. Гной распространяется по «естественным футлярам» - подфасциальным пространствам и сухожильным влагалищам. Мышцы приобретают грязновато-серую окраску, пропитываются гноем и не кровоточат. Воспаление локализуется, на месте флегмоны формируются абсцессы, которые либо вскрываются самостоятельно, либо дренируются оперативным путем.
Воспаление локализуется, на месте флегмоны формируются абсцессы, которые либо вскрываются самостоятельно, либо дренируются оперативным путем.